Del Estal Jiménez J1, Vuelta Arce M1, Talarn Forcadell C2, Sanjuán Belda A1, Canadell Vilarrasa L1
1 Servicio de Farmacia
2 Servicio de Hematología. Institut Català d’Oncologia
Hospital Universitari de Tarragona Joan XXIII (España)
Fecha de recepción: 14/04/2022 – Fecha de aceptación: 10/05/2022
Correspondencia: Jorge del Estal Jiménez – Hospital Universitari de Tarragona Joan XXIII (Servicio de Farmacia) – C/Doctor Mallafré Guasch, 4 – 43005 Tarragona (España)
jorgedeles@gmail.com
____
RESUMEN
Objetivo: Determinar la prevalencia de mucositis oral (MO) y su gravedad en pacientes con mieloma múltiple (MM) sometidos a trasplante antólogo de sangre periférica (TASP) en nuestro centro. Otros objetivos son describir la duración de MO, utilización de Nutrición Parenteral Total (NPT) y analgesia, posibles infecciones y determinar la prevalencia de efectos adversos gastrointestinales (EA GI).
Métodología: Estudio observacional, retrospectivo y longitudinal en pacientes con MM, sometidos a TASP acondicionado con melfalán a altas dosis. La variable principal estudiada fue la presencia de MO y su gravedad. Las variables secundarias fueron: duración de la MO, enfermedad peridontal previa (EPP), el tratamiento con NPT y con analgésicos y la presencia de infecciones.
Resultados: Se incluyeron 34 pacientes en el estudio. El 71% (24/34) del total presentó MO y, de estos, el 42% (10/24) MO grave. El 38% (13/34) del total requirió de NPT, lo cual fue significativamente superior en el grupo de pacientes con MO grave (p<0,05). De los pacientes con MO, el 96% (23/24) requirió tratamiento analgésico sistémico. El 88% (30/34) y el 76% (26/34) del total, presentaron diarrea y náuseas y vómitos (N/V) respectivamente.
Conclusiones: La MO tiene una alta prevalencia en los pacientes tratados con melfalán a dosis mieloablativas como acondicionamiento para TASP en nuestro hospital. La única variable que se relacionó con la presencia de MO fue la EPP. Otros EA GI que también tienen una alta prevalencia son la diarrea y N/V.
Palabras clave: Estomatitis, mieloma múltiple, quimioterapia.
Gastrointestinal complications associated with conditioning chemotherapy for autologous transplantation in patients with multiple mieloma
SUMMARY
Objective: To determine the prevalence of oral mucositis (OM) and its severity in patients of multiple myeloma (MM) who had a procedure of autologous transplant of hematopoietic cells in our center. Other objectives are to describe the duration of MO, the use of Total Parenteral Nutrition (TPN) and analgesia, possible infections and determine the prevalence of gastrointestinal adverse effects (GI AE).
Methodology: Observational, retrospective, and linear study of patients with multiple myeloma that went through conditioning myeloablative therapy and, after that, an autologous transplant of hematopoietic cells. Main variable was made the presence of OM and its duration. Secondary variables were OM degree, previous periodontal disease (PPD) parenteral nutrition and analgesic treatments and whether or not there was presence of infections.
Results: 34 patients were included in the study. 71% (24/34) had OM and, among those, in 42% of cases (10/24) OM was severe. 38% (13/34) needed parenteral nutrition, with numbers significantly higher when it came to the ones affected by severe OM (p<0.05). 96% (23/24) of OM patients needed systemic analgesic therapy. 88% (30/34) and 76% (26/34) of all patients presented diarrhea and nausea and vomits, respectively.
Conclusions: OM has a high prevalence in patients treated with Melphalan in myeloablative doses as a preparation for an autologous transplant of hematopoietic cells in our hospital. The only variable related to the presence of OM was previous mouth disease. More IG AE with high prevalence are diarrhea and nausea and vomits.
Key words: Stomatitis, multiple myeloma, chemotherapy.
____
INTRODUCCIÓN
El MM es una neoplasia de células B caracterizada por la presencia incontrolada de células plasmáticas clonales en médula ósea, que liberan inmunoglobulina monoclonal en suero y/u orina1. En el año 2015, la Red Española de Registros de Cáncer, estimó una incidencia ajustada por edad a la población estándar europea por 100.000 habitantes/año de 4,6 en hombres y de 3 en mujeres. El MM es una enfermedad incurable en la que el objetivo del tratamiento es alcanzar y mantener la enfermedad mínima residual negativa optimizando la relación beneficio/riesgo2.
En los años noventa, comenzó a utilizarse el trasplante autólogo de médula ósea como terapia aumentando la supervivencia global. Como tratamiento de inducción se utilizaban esquemas de poliquimioterapia3. Sin embargo, el descubrimiento de la actividad antimieloma de los inmunomoduladores permitió obtener respuestas más duraderas en pacientes refractarios. Actualmente, la aparición de otros agentes como los inhibidores del proteosoma han permitido esquemas terapéuticos basados en tripletes o cuadrupletes, mejor tolerados que la quimioterapia clásica y mayor calidad y duración de la respuesta4,5.
En la actualidad, el tratamiento de elección en pacientes menores de 65 años o de 70 años sin comorbilidades, es un esquema de inducción formado por tres fármacos (inmunomodulador, inhibidor de proteosoma y corticoides) seguido de un TASP. La utilización de regímenes de tres o incluso cuatro fármacos basados en inmunomoduladores, inhibidores del proteosoma y anticuerpos monoclonales aún no ha desplazado al trasplante como tratamiento estándar. De hecho, el uso de estos agentes es esencial en la inducción, mantenimiento y consolidación del trasplante5. El régimen de acondicionamiento establecido en la actualidad es melfalán a altas dosis (200 mg/m2)6.
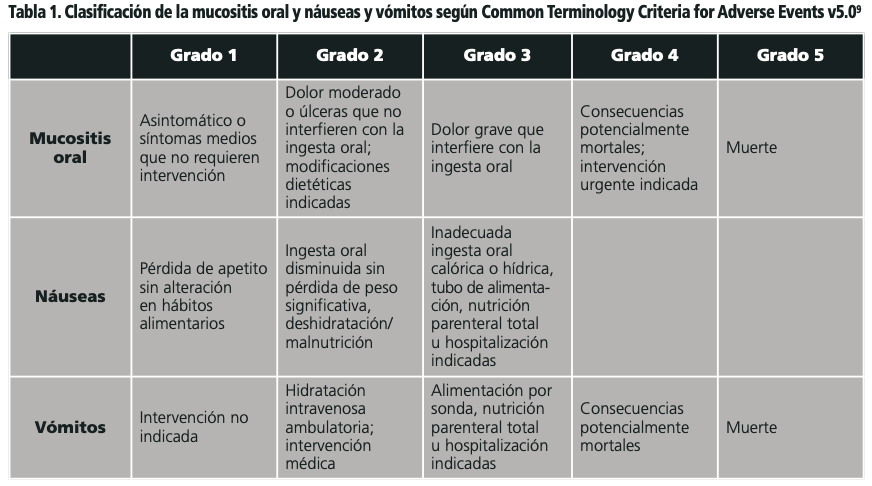
Dentro de las complicaciones asociadas a la quimioterapia de acondicionamiento, las más frecuentes son los EA GI, entre los cuales se incluye la MO, que es la más común a corto plazo. La MO se define como una reacción inflamatoria que afecta a la mucosa oral y cursa con enrojecimiento y/o con la aparición de llagas dolorosas. Se estima que afecta al 75-100% de los pacientes que reciben quimioterapia como régimen de acondicionamiento a trasplante7. La mucositis intestinal provoca náuseas, dolor abdominal y/o diarrea y puede requerir NPT para asegurar los requerimientos calóricos adecuados8. La escala más utilizada para definir la gravedad de la mucositis es la National Cancer Institute Common Terminology Criteria for Adverse Events (CTCAE)9 (tabla 1).
The Mucositis Study Group of the Multinational Association of Supportive Care in Cancer/ International Society of Oral Oncology (MASCC/ISOO) revisó la patogénesis, asumiendo que el daño se produce por diferentes mecanismos que resultan en una pérdida de la integridad de la mucosa que provoca dolor y aumenta el riesgo de infecciones10.
Entre los factores de riesgo que favorecen su aparición se encuentra el fármaco utilizado en el esquema de acondicionamiento, la dosis, la frecuencia de administración, así como la presencia de EPP, de caries y/o una higiene oral deficiente. Otros factores relacionados con la gravedad de la MO son el recuento de neutrófilos previo al tratamiento, el estado nutricional y la susceptibilidad genética11.
Entre las estrategias que se han relacionado con una reducción de la gravedad del daño sobre la mucosa oral están la educación al paciente en una correcta higiene bucodental, un examen bucal previo, cuidados orales durante la administración de la quimioterapia y la utilización de colutorios de suero fisiológico y bicarbonato sódico8,12-14.
La crioterapia es otra estrategia preventiva de MO. Una revisión Cochrane sobre crioterapia en adultos, indica que la crioterapia reduce la incidencia de MO en el caso de dosis altas de melfalán, pero existe menor evidencia sobre la magnitud del efecto15. Por otro lado, las guías del MASCC/ISOO concluyen que hay suficientes datos para recomendar la crioterapia en la prevención de MO en pacientes que reciban altas dosis de melfalán como acondicionamiento de TASP16,17. Aunque no está claro el régimen óptimo de crioterapia, actualmente se prefieren las pautas cortas, ya que han demostrado la misma eficacia en la crioterapia de dos horas en comparación con la de siete horas de duración en términos de protección de aparición de MO18.
El objetivo del presente estudio es evaluar la prevalencia y gravedad de MO en pacientes de MM sometidos a quimioterapia de acondicionamiento para TASP. Otros objetivos son describir la duración de MO, utilización de NPT y analgesia, posibles infecciones y determinar la prevalencia de EA GI.
MATERIAL Y MÉTODOS
Estudio observacional, retrospectivo y longitudinal realizado en un hospital de nivel 2b con 383 camas. Se incluyeron pacientes con MM candidatos a TASP con edad ≥18 años, en tratamiento de acondicionamiento con melfalán a altas dosis (200 mg/m2). Los pacientes recibieron crioterapia como profilaxis de MO, profilaxis antimicrobiana y antiemética según protocolo del centro. El protocolo del estudio recibió la aprobación del Comité Ético de Investigación con Medicamentos del Instituto de Investigación Sanitaria Pere Virgili. Se incluyeron pacientes que habían recibido un trasplante entre enero de 2019 y octubre de 2020.
Variables estudiadas:
– Demográficas: sexo y edad.
– Clínicas: la variable principal fue la presencia o no de MO y su gravedad. Otras variables fueron la duración de la MO, la calidad de vida mediante la escala Eastern Cooperative Oncology Group (ECOG); fechas de diagnóstico; EPP al ingreso; recuento de neutrófilos (se definió como neutropenia valores de neutrófilos <1000/mm3) y albúmina al ingreso; presencia durante el ingreso de diarrea, N/V, dolor según la escala visual analógica (EVA), así como la aparición de infecciones relacionadas.
– Farmacoterapéuticas: dosis de melfalán administrada, uso de crioterapia, la necesidad y duración de NPT; y/o la necesidad de tratamiento analgésico tópico y/o intravenoso u oral según la escala del tratamiento analgésico de la Organización Mundial de la Salud. Se analizó la presencia en el tratamiento de antiinflamatorios no esteroideos (AINES) y/o fármacos derivados opioides para el tratamiento del dolor secundario a MO.
La gravedad máxima alcanzada de MO y otros EA GI relacionados con el tratamiento se clasificaron de acuerdo con los criterios CTACE versión 59 (tabla 1). Se consideró EPP si presentaba al menos uno de los siguientes ítems: higiene bucodental deficiente, presencia de caries, enfermedad periodontal. Para la valoración del estado nutricional se clasificó como desnutrido, si constaba en la historia clínica o, en su defecto, según el valor de albúmina sérica en la analítica de ingreso (<3,2 g/dL). La presencia de infecciones, descritas como una complicación asociada, se clasificó según el uso de terapia antibiótica (profilaxis o tratamiento dirigido) y la aparición de fiebre. En caso de tratamiento dirigido se consideró el microorganismo causal en cultivo microbiológico.
El tratamiento y análisis estadístico de datos se realizó con el paquete estadístico STATA® versión 16.1. Las variables cuantitativas se presentan como medias e intervalo de confianza del 95% (IC95%) si distribución normal, o bien como medianas y percentiles (ámbito intercuartílico (IQ) 25-75) en el caso de distribución asimétrica. Las variables cualitativas se expresan como frecuencias y porcentajes. Para estudiar la asociación entre distintas variables cualitativas se utilizó la prueba de Ji-cuadrado (χ²) y la prueba exacta de Fisher. Para el análisis de fuerza de asociación entre dos variables continuas se utilizó el coeficiente de correlación de Pearson. Se consideró estadísticamente significativo el valor de p≤0,05.
RESULTADOS
Se incluyeron 34 pacientes. Las características demográficas y variables clínicas previas al ingreso para el trasplante pueden verse en la tabla 2. La mediana de tiempo desde el diagnóstico hasta el trasplante fue de 9 meses (IQ 25-75: 8,0-11,4).
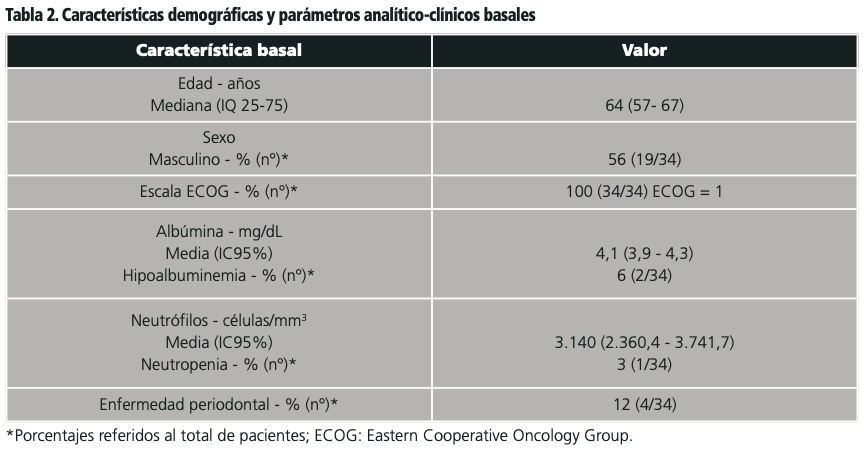
El régimen de acondicionamiento empleado en el 94% (32/34) de los pacientes fue melfalán 200 mg/m2 repartidos en dos días consecutivos. El 6% (2/34) de pacientes requirió ajuste de dosis de melfalán a 140 mg/m2 por función renal (FR) (<59 mL/minuto). La mediana de estancia hospitalaria fue de 22 días (IQ 25-75: 18-23).
El 71% (24/34) presentó MO, de los cuales, el 32% (11/34) presentó MO grave. La distribución de incidencia por gravedad según la clasificación CTCAE queda recogida en la tabla 3. Uno de los pacientes no tenía descrito en la historia clínica el grado de MO pero se clasificó como grave porque requirió NPT. La mediana de tiempo desde la aparición de MO hasta su completa resolución fue de 11 días (IQ 25-75: 6-13). Todos los pacientes recibieron crioterapia como tratamiento preventivo.
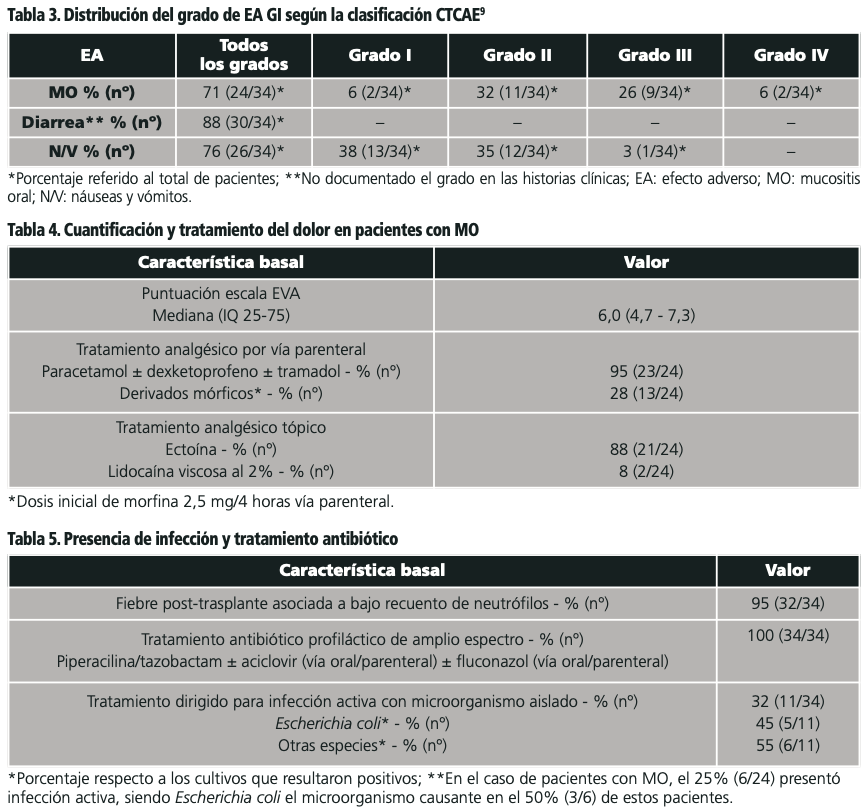
En el análisis de variables/factores de riesgo, se relacionó la presencia de MO con el antecedente de EPP según la prueba exacta de Fisher (p<0,05), en cambio no se obtuvo no se obtuvo relación significativa entre la presencia o no de MO y la hipoalbuminemia en el momento del ingreso.
El 38% (13/34) de pacientes requirió NTP, lo que supone el 50% (12/24) de los pacientes con MO. Uno de los pacientes recibió NPT por otras causas que no fueron MO. Todos los pacientes con MO grave recibieron NPT y un paciente de los que requirió NPT presentó grado II de MO. La necesidad de NPT fue significativamente superior en el grupo de pacientes con MO grave, test χ² (p<0,05). La mediana de duración de NPT fue de 9 días (IQ 25-75; 6-10). Se observó una fuerza moderada de correlación entre la mediana de duración de MO y NPT (coeficiente de Pearson = 0,76) pero sin poder estadístico (p<0,05).
Solo fue posible recoger el dato de cuantificación del dolor en el 35% (12/34) del total de pacientes. De los pacientes con MO, el dato anterior se recogió en el 45% (11/24). La cuantificación y el tratamiento del dolor en pacientes con MO puede verse en la tabla 4. El 12% (4/34) del total de pacientes precisó nistatina oral para el tratamiento de la candidiasis oral; estos cuatro pacientes presentaron MO.
Todos los pacientes presentaron otros EA GI asociados a la quimioterapia de acondicionamiento a trasplante, siendo la diarrea el más frecuente. La prevalencia de diarrea y N/V se observa en la tabla 3. En ningún caso se clasificó el grado de diarrea según la escala CTCAE. Ninguno de nuestros pacientes presentó diarrea por Clostridium difficile ni por otro microorganismo aislado en cultivos microbiológicos. No se observó relación estadísticamente significativa entre presentar diarrea o náuseas/vómitos como efecto adverso y MO.
La presencia de infección y el tratamiento antibiótico se recoge en la tabla 5.
No se obtuvo relación estadísticamente significativa entre la presencia de MO y presentar una infección activa con microorganismo aislado en cultivo. Tampoco se observó relación entre la necesidad de NPT y la aparición de infecciones durante el ingreso.
DISCUSIÓN
Nuestros pacientes recibieron quimioterapia con melfalán a dosis mieloablativas, que continúa siendo el estándar del tratamiento de acondicionamiento para TASP5. Dos pacientes necesitaron ajuste en la dosis de melfalán, por una disminución de la FR siguiendo las recomendaciones actuales19.
Los resultados mostraron una alta prevalencia de MO asociada a quimioterapia de acondicionamiento en TASP, pero ligeramente inferior a la de otros autores7. La incidencia de MO grave también fue inferior a la documentada por otros autores20. Esto puede ser debido al diseño retrospectivo de nuestro estudio que puede haber infravalorado los datos.
Todos los pacientes recibieron crioterapia como prevención de MO con una pauta similar a la descrita por Johansson JE et al. Dichos autores explican que algunos pacientes refieren molestias e incomodidad durante la crioterapia18. Una limitación de nuestro estudio es que no hemos documentado el dato de tolerancia a la crioterapia. A pesar de ser una práctica molesta, se ha demostrado que la crioterapia es más efectiva que los enjuagues con suero fisiológico en la prevención de MO21.
Se encontró relación entre la presencia de MO y de EPP. Es útil estudiar previamente la presencia de EEP que pueda favorecer y/o complicar el cuadro, además es muy importante asegurar una correcta higiene bucodental, como también sugieren algunos autores8,11,13,14. Es recomendable incluir en la consulta de atención farmacéutica educación sanitaria que promocione la salud bucodental. La revisión sistemática sobre soporte nutricional en TASP de Baumgartner et al.22, concluyó que existe asociación entre desnutrición y resultados clínicos negativos en TASP. A pesar de que el compromiso de la mucosa oral, así como una inadecuada salud bucodental pueden dificultar la ingesta, en nuestra serie no encontramos relación entre el desarrollo de MO y el estado nutricional. Esto puede deberse al tipo de estudio y al pequeño número de pacientes. Por otro lado, el dolor derivado de MO podría producir un compromiso nutricional12. Por estos motivos consideramos que es importante presentar un buen estado nutricional basal.
La MO grave resulta muy debilitante pudiendo provocar una disminución de la ingesta oral e impidiendo un correcto aporte nutricional12. En caso de ingesta insuficiente por vía oral, está recomendado el inicio de NPT7,11. La American Society for Parenteral and Enteral Nutrition y la European Society for Clinical Nutrition and Metabolism, recomiendan el soporte nutricional en pacientes que reciban trasplante hematopoyético y no puedan mantener una ingesta y/o absorción nutricional correcta durante un periodo de tiempo prolongado23,24. En nuestra población, el dato de pacientes que presentaron MO grave que requirieron de NPT, concuerda con la imposibilidad de ingesta oral en estas formas de MO. También concuerda con los datos obtenidos por Johansson et al.18, donde el 48% (23/48) de los pacientes con MO precisaron NPT. Nosotros mantuvimos la NPT hasta el momento en el que el paciente comenzó a tolerar la ingesta por vía oral. Uno de los pacientes que recibió NPT presentó MO no grave (grado II), pero no se estudió si presentaba otros factores asociados que indicasen el empleo de NPT. La mediana de duración de NPT no presentó correlación significativa con los días de duración de MO, aunque ambas variables presentaron una duración similar.
El dolor asociado a MO se controló en la mayoría de los pacientes con AINES, aunque, un elevado número de pacientes requirió derivados mórficos para un manejo completo. Nuestro dato es muy similar al resultado obtenido por Johansson et al.18, donde el 27% de los pacientes precisó derivados opioides para el control del dolor derivado de MO. Los datos se corresponden con la mediana de escala EVA observada durante el cuadro de MO. Una limitación del estudio es el bajo porcentaje de pacientes en el que estaba documentado el dolor mediante escala EVA. No se pudo relacionar el uso de analgesia por vía parenteral como indicativo de MO grave porque en nuestro centro está protocolizada la analgesia intravenosa en todos los pacientes sometidos a TASP. El tratamiento tópico con ectoína o lidocaína viscosa al 2% se utilizó para aliviar las molestias locales. Los pacientes tratados con ectoína no manifestaron mala tolerancia ni efectos adversos de acuerdo con la bibliografía25.
Respecto a la aparición de otros EA GI en nuestro estudio, la presencia de diarrea coincide con los resultados descritos por Naegle et al.26 y con la incidencia indicada en la ficha técnica del fármaco27. La diarrea podemos relacionarla con el daño producido en la mucosa que puede provocar un exceso de fluidos en el intestino. Nuestro protocolo de terapia en acondicionamiento a TASP incluye el uso de loperamida como agente antidiarreico siguiendo las recomendaciones del MASCC13 después de descartar la presencia de Clostridium difficile. Los efectos adversos no cuantificables analíticamente como la diarrea dependen del registro y clasificación en la historia clínica. Por este motivo, habitualmente no podemos clasificarlos en estudios retrospectivos, lo cual supone una limitación del estudio. En nuestra muestra, también fueron frecuentes la aparición de N/V típicamente relacionados con dosis altas de melfalán26,27. A pesar del elevado número de pacientes que presentaron N/V, la mayoría presentaron bajos grados en la escala CTCAE. Esto podría relacionarse con la administración del melfalán en dosis divididas en dos días20 en nuestro centro.
La pérdida de la barrera mucosa asociada a MO grave rompe la barrera física para patógenos y predispone a la sobreinfección bacteriana, micótica y viral10,11. En este estudio, las infecciones no se relacionaron con MO, aunque sí se observó una mayor tendencia de complicaciones infecciosas en pacientes con MO.
Entre las limitaciones del estudio están la recogida retrospectiva de los datos y que algunas de las variables, entre ellas la MO, son condiciones clínicas subjetivas, cuya medida depende del juicio médico.
A pesar de que el TASP ha demostrado su eficacia y utilidad en el tratamiento del MM, no es un procedimiento exento de complicaciones8. El farmacéutico clínico debería ser un profesional involucrado en el equipo multidisciplinar de tratamiento al paciente con TASP, contribuyendo a la optimización del tratamiento con diversas acciones que pueden tener un impacto positivo en la práctica clínica del TASP28,29. En este sentido, una de las acciones podría ser promover la implantación de nuevas pautas de crioterapia con el objetivo de disminuir las molestias asociadas a la misma. Chen J et al.25 apoyan que podría reducirse la duración de esta a 65 minutos, administrando el melfalán en 30 minutos. Así mismo, se debería reforzar la educación al paciente y cuidadores sobre la importancia de una adecuada higiene bucodental para disminuir la incidencia de MO en la consulta de atención farmacéutica.
CONCLUSIONES
En nuestro centro la MO tiene una alta prevalencia en pacientes tratados con melfalán a dosis mieloablativas como acondicionamiento para TASP. La EPP se relacionó con la presencia de MO, por lo que es fundamental incidir en la higiene bucal previamente a la realización del trasplante en la consulta de atención farmacéutica.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Kyle RA, Rajkumar SV. Multiple myeloma. N Engl Med 2004; 351:1860-1873.
2. Lahuerta JJ, Ríos R. Avances en cáncer hematológico [Internet]. Sociedad Española de Hematología. 2020. [Consultado: 10/2020] Disponible en: www.sehh.es.
3. Myeloma Trialists`Collaborative Group. Combination chemotherapy versus melphalan plus prednisone as treatment for multiple myeloma: an overview of 6,663 patients from 27 randomized trials. J Clin Oncol 1998; 16:3832-3842.
4. Dimopoulos MA, Moreau P, Terpos E, Mateos MV, Zweegman S, Cook G et al; EHA Guidelines Committee. ESMO Guidelines Committee. Multiple myeloma: EHA-ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 2021; 32(3): 309-322.
5. Al Hamed R, Bazarbachi AH, Malard F, Harousseau JL, Mohty M. Current status of autologous stem cell transplantation for multiple myeloma. Blood Cancer J 2019 Apr 8;9(4):44. DOI: 10.1038/s41408-019-0205-9.
6. Child JA, Morgan GJ, Davies FE, Owen RG, Bell SE, Hawkins K, et al. High-dose chemotherapy with hematopoietic stem-cell rescue for multiple myeloma. N Engl J Med 2003 May 8; 348(19):1875-83.
7. Hong CHL, Gueiros LA, Fulton JS, Cheng KKF, Kandwal A, Galiti D, et al. Mucositis Study Group of the Multinational Association of Supportive Care in Cancer/International Society for Oral Oncology (MASCC/ISOO). Systematic review of basic oral care for the management of oral mucositis in cancer patients and clinical practice guidelines. Support Care Cancer 2019 Oct; 27(10):3949-3967. DOI: 10.1007/s00520-019-04848-4.
8. Perumbeti A. Hematopoietic Stem Cell Transplantation [Internet]. Medscape 2020. [Consultado: 10/2020] Disponible en: www.medscape.com
9. Common Terminology Criteria for Adverse Events v5.0 (CTCAE) [Internet]. National Cancer Institute. [Consultado: 10/2020]. Disponible en: https://ctep. cancer.gov.
10. Bowen J, Al-Dasooqi N, Bossi P, Wardill H, Van Sebille Y, Al-Azri A, et al. Mucositis Study Group of the Multinational Association of Supportive Care in Cancer/International Society of Oral Oncology (MASCC/ISOO). The pathogenesis of mucositis: updated perspectives and emerging targets. Support Care Cancer 2019; 27 (10): 4023-4033. DOI: 10.1007/s00520-019-04893-z.
11. Bensinger MD, Schuber M, Ang KK, Brizel D, Brown E, Eilers JG, et al. Prevention and management of mucositis in cancer care. J National Comprhensive Cancer Network 2008; 6(1).
12. Peterson DE, Boers-Doets CB, Bensadoun RJ, Herrstedt J. ESMO Guidelines Committee. Management of oral and gastrointestinal mucosal injury: ESMO Clinical Practice Guidelines for diagnosis, treatment, and follow-up. Ann Oncol 2015; 26 Suppl 5: v139-51. DOI: 10.1093/annonc/mdv202.
13. Elad S, Cheng KKF, Lalla RV, Yarom N, Hong C, Logan RM, et al. Mucositis Guidelines Leadership Group of the Multinational Association of Supportive Care in Cancer and International Society of Oral Oncology (MASCC/ISOO). MASCC/ISOO clinical practice guidelines for the management of mucositis secondary to cancer therapy. Cancer 2020 Oct 1;126(19):4423-4431. DOI: 10.1002/cncr.33100.
14. Ariyawardana A, Cheng KKF, Kandwal A, Tilly V, Al-Azri AR, Galiti D, et al. Mucositis Study Group of the Multinational Association of Supportive Care in Cancer/International Society for Oral Oncology (MASCC/ISOO). Systematic review of anti-inflammatory agents for the management of oral mucositis in cancer patients and clinical practice guidelines. Support Care Cancer 2019; 27(10):3985-3995. DOI: 10.1007/s00520-019-04888-w.
15. Riley P, Glenny AM, Worthington HV, Littlewood A, Clarkson JE, McCabe MG. Interventions for preventing oral mucositis in patients with cancer receiving treatment: oral cryotherapy. Cochrane Database Syst Rev. 2015 Dec 23;(12):CD011552. DOI: 10.1002/14651858.CD011552.pub2. PMID: 26695736.
16. Chen J, Seabrook J, Fulford A, Rajakumar I. Icing oral mucositis: Oral cryotherapy in multiple myeloma patients undergoing autologous hematopoietic stem cell transplant. J Oncol Pharm Pract. 2017; 23(2):116-120. DOI: 10.1177/1078155215620920.
17. Correa MEP, Cheng KKF, Chiang K, Kandwal A, Loprinzi CL, Mori T, et al. Systematic review of oral cryotherapy for the management of oral mucositis in cancer patients and clinical practice guidelines. Support Care Cancer. 2020; 28(5):2449-2456. DOI: 10.1007/s00520-019-05217-x.
18. Johansson JE, Bratel J, Hardling M, Heikki L, Mellqvist UH, Hasséus B. Cryotherapy as prophylaxis against oral mucositis after high-dose melphalan and autologous stem cell transplantation for myeloma: a randomised, open-label, phase 3, non-inferiority trial. Bone Marrow Transplant 2019; 54(9):1482-1488. DOI: 10.1038/s41409-019-0468-6.
19. Dimopoulos MA, Sonneveld P, Leung N, Merlini G, Ludwig H, Kastritis E, et al. International Myeloma Working Group Recommendations for the Diagnosis and Management of Myeloma-Related Renal Impairment. J Clin Oncol. 2016; 34(13):1544-57. DOI: 10.1200/JCO.2015.65.0044.
20. McCann S, Schwenkglenks M, Bacon P, Einsele H, D’Addio A, Maertens J, et al; EBMT Mucositis Advisory Group. The Prospective Oral Mucositis Audit: relationship of severe oral mucositis with clinical and medical resource use outcomes in patients receiving high-dose melphalan or BEAM-conditioning chemotherapy and autologous SCT. Bone Marrow Transplant. 2009; 43(2):141-7. DOI: 10.1038/bmt.2008.299.
21. Askarifar M, Lakdizaji S, Ramzi M, Rahmani A, Jabbarzadeh F. The effects of oral cryotherapy on chemotherapy-induced oral mucositis in patients undergoing autologous transplantation of blood stem cell: a clinical trial. J Iran Red Crescent Med. 2016; 18(4): e24775.
22. Baumgartner A, Bargetzi A, Zueger N, Bargetzi M, Medinger M, Bounoure L, et al. Revisiting nutritional support for allogeneic hematologic stem cell transplantation-a systematic review. Bone Marrow Transplant. 2017; 52(4):506-513. DOI: 10.1038/bmt.2016.310.
23. August DA, Huhmann MB; American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.) Board of Directors. A.S.P.E.N. clinical guidelines: nutrition support therapy during adult anticancer treatment and in hematopoietic cell transplantation. JPEN J Parenter Enteral Nutr. 2009; 33(5):472-500. DOI: 10.1177/0148607109341804. PMID: 19713551.
24. Arends J, Bodoky G, Bozzetti F, Fearon K, Muscaritoli M, Selga G, et al; ESPEN (European Society for Parenteral and Enteral Nutrition). ESPEN Guidelines on Enteral Nutrition: Non-surgical oncology. Clin Nutr. 2006;25(2):245-59. DOI: 10.1016/j.clnu.2006.01.020.
25. Dao VA, Bilstein A, Overhagen S, Géczi L, Baráth Z, Mösges R. Effectiveness, Tolerability, and Safety of Ectoine-Containing Mouthwash Versus Those of a Calcium Phosphate Mouthwash for the Treatment of Chemotherapy-Induced Oral Mucositis: A Prospective, Active-Controlled, Non-interventional Study. Oncol Ther. 2018; 6(1):59-72. DOI: 10.1007/s40487-018-0060-z.
26. Naegele M, Kirsch M, Ihorst G, Fierz K, Engelhardt M, De Geest S. Symptom experience of multiple myeloma (syMMex) patients treated with autologous stem cell transplantation following high-dose melphalan: a descriptive longitudinal study. Support Care Cancer 2018; 26(3):833-841. DOI: 10.1007/ s00520-017-3897-z.
27. Product Information: EVOMELA intravenous injection, melphalan intravenous injection. Spectrum Pharmaceuticals, Inc. (per FDA), Irvine, CA, 2016.
28. Barboza-Zanetti MO, Barboza-Zanetti AC, Rodrigues-Abjaude SA, Pinto-Simões B, Leira-Pereira LR. Clinical pharmacists’ contributions to hematopoietic stem cell transplantation: A systematic review. J Oncol Pharm Pract. 2019; 25(2):423-433. DOI: 10.1177/1078155218782372.
29. Clemmons AB, Alexander M, DeGregory K, Kennedy L. The Hematopoietic Cell Transplant Pharmacist: Roles, Responsibilities, and Recommendations from the ASBMT Pharmacy Special Interest Group. Biol Blood Marrow Transplant. 2018 May;24(5):914-922. DOI: 10.1016/j.bbmt.2017.12.803.
____
