Fecha de recepción: 12/04/2018 – Fecha de aceptación: 24/05/2018
Hernández-Guío A1, Bernabeu-Martínez MA1, Martínez-Lazcano MT1, Vera-Álvarez S2
1 Servicio de Farmacia
2 Servicio de Dermatología
Hospital General Universitario San Juan de Alicante. Alicante (España)
____
Correspondencia:
Ana Hernández Guío w Hospital General Universitario San Juan de Alicante (Servicio de Farmacia) w Ctra. Nnal. 332, s/n w 03550 Sant Joan d’Alacant. Alicante (España)
Ana.hernandez.ahg@gmail.com
____
Resumen
Introducción: La vancomicina es uno de los antibióticos más antiguos utilizados para el tratamiento de infecciones por gram positivos. Entre los efectos adversos más frecuentes destacan la ototoxicidad, nefrotoxicidad, el “síndrome del hombre rojo” y la toxicidad hematológica. Sin embargo, es importante conocer otros efectos secundarios menos conocidos y excepcionales, como es el caso de la dermatosis IgA lineal.
Presentamos el caso de un paciente con infección de prótesis de cadera que desarrolló dermatosis IgA lineal secundaria a vancomicina.
Descripción del caso: Varón de 84 años con infección de herida quirúrgica por Staphylococcus aureus resistente a meticilina secundaria a artroplastia de cadera, que inició tratamiento con vancomicina. Tras 10 días de tratamiento, el paciente debutó con una erupción ampollosa generalizada, con morfología anular o “en collar de perlas” que comenzó en la zona del periné y se extendió al resto del tronco y extremidades. Tras valoración por el Servicio de Dermatología y ante sospecha de dermatosis IgA lineal secundaria a vancomicina se suspendió tratamiento, cesando la aparición de nuevas lesiones y produciéndose mejoría paulatina de las existentes, dejando erosiones e hiperpigmentación residual. El diagnóstico se confirmó mediante técnica de inmunofluorescencia directa en biopsias cutáneas.
Conclusión: Dado que vancomicina es un fármaco ampliamente utilizado en la práctica clínica y que la dermatosis IgA lineal es un efecto adverso poco conocido pero potencialmente grave, su conocimiento es crucial para un diagnostico precoz y reducir la morbi-mortalidad asociada.
Palabras clave: Dermatosis bullosa IgA lineal, efectos colaterales y reacciones adversas relacionadas con medicamentos, vancomicina, hipersensibilidad a las drogas, enfermedades cutáneas vesiculoampollosas, antibacterianos.
____
INTRODUCCIÓN
La vancomicina es uno de los antibióticos más antiguos utilizados para el tratamiento de infecciones por gram positivos. Su amplia utilización hace que los clínicos estén muy familiarizados con las reacciones adversas más frecuentes: ototoxicidad, nefrotoxicidad, “síndrome del hombre rojo” y toxicidad hematológica1. Sin embargo, es importante conocer otros efectos secundarios menos conocidos y excepcionales, como es el caso de la dermatosis IgA lineal (DAL), con muy pocos casos publicados en la literatura2.
Presentamos el caso de un paciente con infección de prótesis de cadera que desarrolló DAL secundaria a vancomicina.
DESCRIPCIÓN DEL CASO
Varón de 84 años, sin alergias conocidas, con antecedentes de hipertensión arterial, dislipemia, enfermedad pulmonar obstructiva crónica, demencia vascular e implante de prótesis de cadera, cuyo tratamiento habitual era valsartán, trazodona, ácido acetil salicílico, lorazepam, omeprazol, simvastatina y levodopa/carbidopa.
Ingresó por infección del tracto urinario que se trató con ertapenem. Ante evolución tórpida y sospecha de infección de herida quirúrgica secundaria a artroplastia de cadera reciente, se tomaron muestras de la herida, aislándose Staphylococcus aureus resistente a meticilina e iniciándose tratamiento con vancomicina 1 gramo/12 horas. Los parámetros analíticos estaban dentro de la normalidad.
El Servicio de Farmacia inició monitorización farmacocinética de vancomicina. A los 6 días el paciente presentó deterioro de la función renal, alcanzándose una concentración plasmática en valle de 39,0 μg/mL, superior al rango terapéutico objetivo (15-20 μg/mL), por lo que se reajustó la pauta logrando niveles terapéuticos (14,8 μg/mL).
Tras diez días en tratamiento con vancomicina el paciente debutó con una erupción ampollosa generalizada que comenzó en la zona del periné, extendiéndose al resto del tronco y extremidades (Figura 1).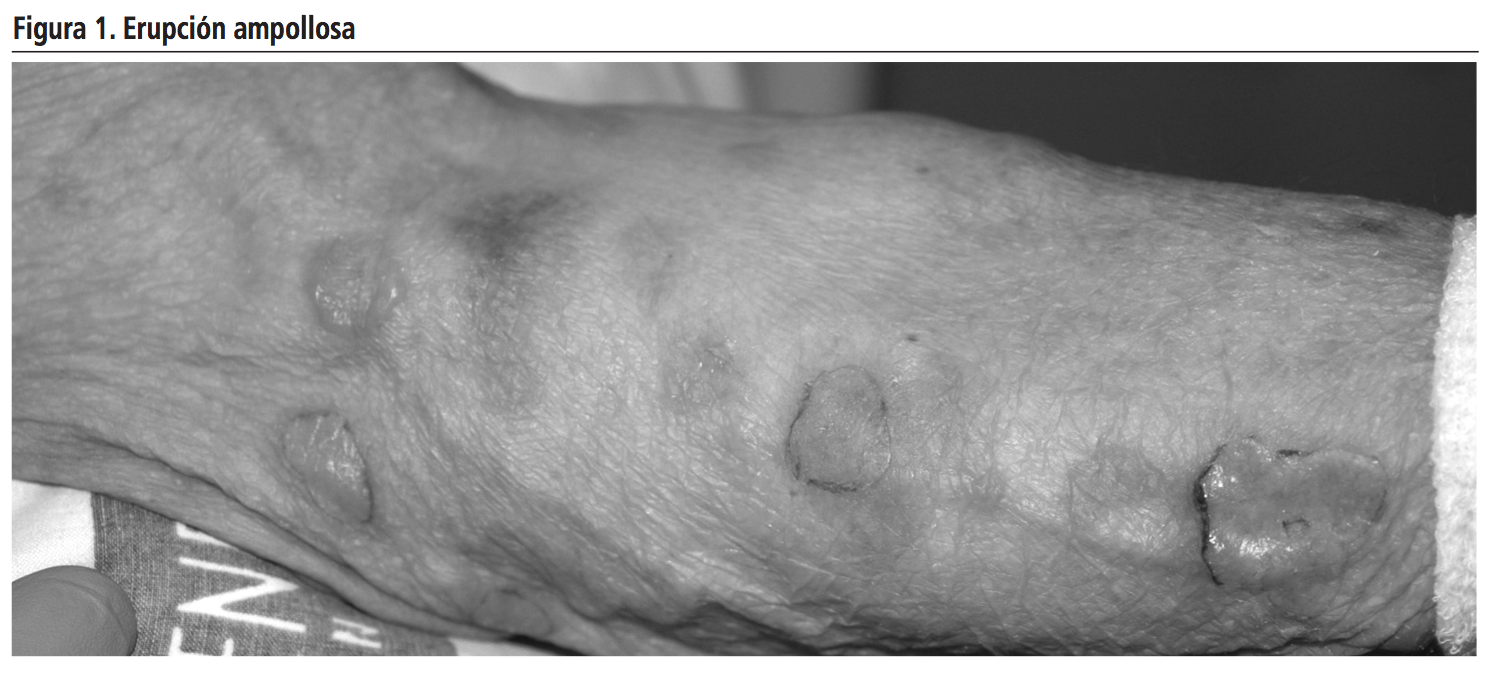
Presentó vesículas y ampollas tensas sobre base eritematosa, de contenido seroso y morfología anular o en “collar de perlas”, levemente pruriginosas, así como lesiones sangrantes en mucosa oral, iniciándose tratamiento tópico con pomada protectora y corticoides intravenosos. Ante sospecha de pénfigo y respuesta inadecuada al tratamiento, se derivó a Dermatología que ante sospecha de DAL, suspendió vancomicina y pautó curas con povidona yodada y mupirocina tópica (Figura 2). No aparecieron nuevas lesiones tras la retirada de vancomicina y se observó una desaparición paulatina de las existentes, dejando erosiones e hiperpigmentación residual. 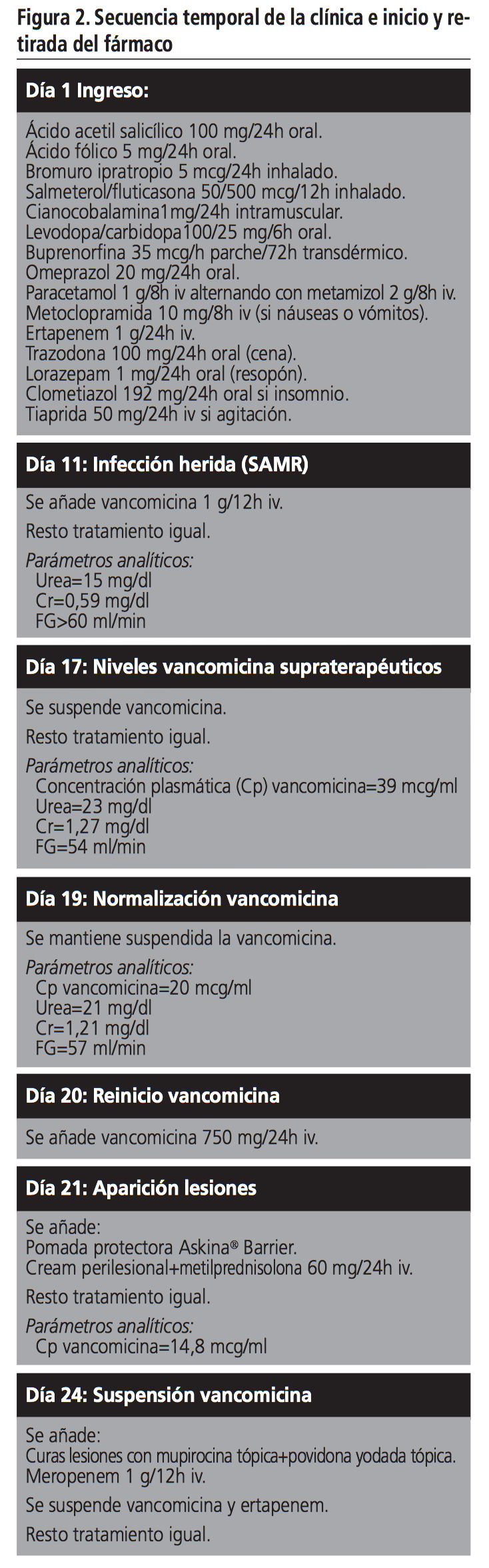
Se remitieron dos biopsias cutáneas a Anatomía Patológica para estudio histológico e inmunofluorescencia directa (IFD), las cuales revelaron positividad lineal con IgA en membrana basal epidérmica, no detectándose otros marcadores, confirmándose el diagnostico de DAL. Además se solicitó despistaje de déficit enzimático de glucosa-6-fosfato deshidrogenasa previo al inicio de tratamiento con dapsona.
Al mes del ingreso el paciente desarrolló una cistitis enfisematosa que derivó en sepsis y fallo multiorgánico, produciéndose la muerte.
Este caso se ha notificado al Sistema Español de Farmacovigilancia.
DISCUSIÓN
La DAL es una enfermedad ampollosa mediada inmunológicamente caracterizada por la presencia de ampollas subepidérmicas y depósitos lineales de IgA en la unión dermoepidérmica3.
La etiología más común es idiopática, apareciendo más frecuentemente en adultos mayores de sesenta años aunque existen casos descritos en niños (“enfermedad crónica ampollosa de la infancia”)4,5. También se ha asociado a enfermedades (infecciones, neoplasias linfoides, enfermedades autoinmunes)3,4,6, así como a exposición a fármacos, siendo la vancomicina el agente implicado con mayor frecuencia, seguido de antibióticos beta-lactámicos, sulfasalazina, amiodarona, furosemida y litio, entre otros5-7.
El diagnóstico es histológico, inmunológico y clínico. En el estudio histológico aparece un infiltrado rico en neutrófilos. La IFD es el gold standard observándose un depósito lineal de IgA a lo largo de la membrana basal característica que permite establecer el diagnóstico diferencial con patologías con manifestaciones clínicas similares (dermatitis herpetiforme, pénfigo ampolloso)4,6.
La clínica es heterogénea y la mayoría de los casos presentan una placa eritematosa con ampollas en distribución anular, conocida como “collar de perlas”, característica aunque no patognomónica de la enfermedad, tal y como sucedió en nuestro paciente4,5. La lesiones se localizan preferentemente en tronco, extremidades y zonas acras3. La afectación de mucosas aparece descrita en el 40% de casos de DAL por fármacos3,7. El paciente presentó afectación sangrante de la mucosa oral.
El tiempo de aparición de las lesiones descrito varía entre 1 y 15 días tras el inicio del fármaco causal3,5; en el presente caso la clínica empezó tras 10 días de tratamiento con vancomicina. Asimismo, se describe el cese de formación de nuevas lesiones y mejoría de las existentes entre 24-72 horas tras la retirada del fármaco, como ocurrió en nuestro caso3,6. La mejoría completa de las lesiones se alcanza aproximadamente a los 2 meses de suspender el fármaco3. En el caso estudiado se observó una clara mejoría sin llegar a la resolución definitiva.
Se estableció la relación causal de DAL secundaria a vancomicina mediante el algoritmo de Naranjo8 resultando una puntuación de 8 (imputabilidad probable). Este hecho, junto con la secuencia temporal de la clínica e inicio y retirada del fármaco, nos llevaron a establecer como probable agente causal la vancomicina. Además se revisó la medicación concomitante, sin hallar otra relación consistente con el desarrollo de la DAL (Figura 2).
En nuestro caso se obtuvieron niveles supraterapéuticos de vancomicina, lo que podría hacer pensar en una correlación entre DAL y concentraciones de vancomicina elevadas. Sin embargo, se han reportado casos de DAL con niveles terapéuticos e incluso tras dosis única de vancomicina. Aunque no existe una evidencia firme, parece que la aparición, extensión y gravedad de las lesiones no son concentración-dependiente9,10.
En la DAL inducida por fármacos, la principal medida es la retirada del fármaco5,6,11. En casos graves se recomienda utilizar dapsona o sulfapiridina como primera elección, junto con corticoides4,7,11. En nuestro caso la suspensión de vancomicina se retrasó 3 días, debido a la sospecha inicial de pénfigo. No se requirió tratamiento con dapsona dada la pronta mejoría de las lesiones tras suspensión de vancomicina.
Dado que vancomicina es un fármaco ampliamente utilizado en la práctica clínica y que la DAL es un efecto adverso poco conocido pero potencialmente grave, su conocimiento es crucial para un diagnostico precoz y reducir la morbi-mortalidad.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Bruniera FR, Ferreira FM, Saviolli LRM, Bacci MR, Feder D, da Luz Gonçalves Pedreira M, et al. The use of vancomycin with its therapeutic and adverse effects: a review. Eur Rev Med Pharmacol Sci. 2015;19(4):694-700.
2. Minhas JS, Wickner PG, Long AA, Banerji A, Blumenthal KG. Immune-mediated reactions to vancomycin. Ann Allergy Asthma Immunol. 2016;116(6):544-53.
3. Hernández N, Borrego L, Soler E, Hernández J. Dermatosis ampollosa inducida por inmunoglobulina A lineal con clínica de síndrome DRESS por sulfasalazina. Actas Dermo-Sifiliográficas. 2013;104(4):343-6.
4. Martínez-Barranca M, Herrera-Saval A, Fernández-Crehuet J, Villar J, Camacho Martínez F. Dermatosis IgA lineal asociada a vancomicina. Med Cutan Iber Lat Am. 2004;32(5):215-7.
5. Selvaraj PK, Khasawneh FA. Linear IgA bullous dermatosis: a rare side effect of vancomycin. Ann Saudi Med. 2013;33(4):397-9.
6. Nasr J, Ammoury A, Chouairy C, Mégarbané H, El Habr C. Drug-induced linear IgA bullous dermatosis simulating toxic epidermal necrolysis. J Med Liban. 2014;62(3):176-9.
7. Rodríguez L, Forero OL, Olivares L, Candiz ME, Maronna E. Dermatosis por IgA lineal vinculada a fármacos. Dermatol Argent. 2017;23(1):42-5.
8. Naranjo CA, Busto U, Sellers EM, Sandor P, Ruiz I, Roberts EA, et al. A method for estimating the probability of adverse drug reactions. Clin Pharmacol Ther. 1981;30(2):239-45.
9. Zenke Y, Nakano T, Eto H, Koga H, Hashimoto T. A case of vancomycin-associated linear IgA bullous dermatosis and IgA antibodies to the α3 subunit of laminin-332. Br J Dermatol. 2014;170(4):965-9.
10. Walsh SN, Kerchner K, Sangüeza OP. Localized palmar vancomycin-induced linear IgA bullous dermatosis occurring at supratherapeutic levels. Arch Dermatol. 2009;145(5):603-4.
11. Choudhry SZ, Kashat M, Lim HW. Vancomycin-induced linear IgA bullous dermatosis demonstrating the isomorphic phenomenon. Int J Dermatol. 2015;54(11):1211-3.
____
Descargar artículo en PDF: Dermatosis IgA lineal secundaria a vancomicina: descripción de un caso
