Fecha de recepción: 06/06/2017 – Fecha de aceptación: 20/09/2017
Borrás Almenar C1, Font Noguera I2, Fernández Megía MJ1, Valero García S3, Montoya Carrillo I4, Poveda Andrés JL5
1 Farmacéutica Adjunta. Servicio de Farmacia. Hospital Universitari i Politècnic La Fe. Valencia (España)
2 Jefe de Sección. Servicio de Farmacia. Hospital Universitari i Politècnic La Fe. Valencia (España)
3 Farmacéutica Investigadora. Instituto de Investigación Sanitaria La Fe. Valencia (España)
4 Analista Programador. Subdirección de Sistemas Informáticos. Hospital Universitari i Politècnic La Fe. Valencia (España)
5 Jefe de Servicio. Servicio de Farmacia. Hospital Universitari i Politècnic La Fe. Valencia (España)
____
Correspondencia:
Concepción Borrás Almenar
Hospital Universitari i Politècnic La Fe
(Servicio de Farmacia)
Avinguda de Fernando Abril Martorell, 106
46026 Valencia
Correo electrónico: borras_con@gva.es.
____
Resumen
Introducción: La complejidad del proceso de la prescripción de medicamentos requiere un potente soporte informático que permita no sólo la prescripción electrónica sino que, para mejorar su eficiencia, integre bases de datos que proporcionen información rápida como sistema de soporte a la decisión clínica.
Objetivo: Exponer los desafíos y las mejoras abordados en la organización y la gestión de la base de datos del sistema de prescripción electrónica en un entorno hospitalario.
Método: Estudio observacional y retrospectivo basado en la descripción de las mejoras estructurales y de organización de la base de datos que sustenta la prescripción electrónica, según las dimensiones de actividad, seguridad y eficiencia.
Resultados: Se crearon 212 fichas y 47 protocolos y se actualizaron 428 fichas y 173 protocolos. Se mejoró la seguridad con la incorporación de información en 268 especialidades de medicamentos alopeligrosos, 47 medicamentos de alto riesgo y 109 medicamentos con nombres similares.
Conclusiones: Se ha potenciado la seguridad del paciente y del trabajador sanitario con la incorporación de medicamentos alopeligrosos, medicamentos de alto riesgo y aquellos con nombres similares. Las mejoras de eficiencia fueron la reducción de alertas, la normalización de procedimientos y la comunicación entre áreas del Servicio.
Palabras clave: Base de datos de medicamentos, prescripción electrónica asistida, sistemas de soporte a la decisión, validación farmacéutica, mejora de calidad.
____
INTRODUCCIÓN
La prescripción electrónica asistida (PEA) junto con los sistemas de soporte para la toma de decisiones (SSD) son herramientas con enorme potencial para aumentar la seguridad de los pacientes hospitalizados, así como, la eficiencia del proceso farmacoterapéutico1,2. En primer lugar, previene errores de medicación3, entre otros motivos, porque las prescripciones son legibles, están estructuradas, y además se evita la ambigüedad y los errores asociados a la transcripción. Y en segundo lugar, su elevado poder mediático ayuda a modificar hábitos, fomentando la creación de una cultura de seguridad.
De hecho, la PEA constituye una de las estrategias de seguridad propuestas por múltiples organismos y entidades de la salud tanto nacionales como internacionales, como el Institute for Safe Medication Practices (ISMP)4, el Nacional Quality Forum (NQF)5, la Joint Comission on Accreditation of Health-Care Organizations (JCAHO)6 o la American Society of Health-System Pharmacists7, entre otros. En nuestro país, los planes estratégicos de la Sociedad Española de Farmacia Hospitalaria8 y el Ministerio de Sanidad9 incluyen la PEA como claves para la seguridad del paciente. Otro organismo, como Leapfrog Group for Patient Safety10 identificó cuatro prácticas de calidad y seguridad basadas en la evidencia científica, tales como la prescripción electrónica.
Ahora bien, la complejidad del proceso de prescripción requiere un potente soporte informático que permita no sólo la prescripción electrónica, sino que incorpore un sistema de soporte a las decisiones clínicas (SSD) que relacione la información clínico-farmacológica, esto es, características de los medicamentos con las circunstancias clínicas del paciente11. Esta combinación constituye lo que se conoce como la prescripción electrónica asistida (PEA) que, para mejorar su eficiencia, integra bases de datos (BBDD) proporcionando información rápida sobre datos relevantes de los medicamentos. Así, indicación, pauta posológica habitual, vía de administración, duración del tratamiento, alertas sobre dosis máxima, duplicidades, interacciones, ajuste de dosis en insuficiencias orgánicas, etc., están en los campos informativos. De igual modo, se obliga al prescriptor a elegir entre distintas opciones de especialidad farmacéutica, dosis, vía de administración, etc. de manera que se reducen las prescripciones incompletas11.
Otra de las ventajas de los SSD en diseños transversales, es que su aplicación y utilidad no se limita a la prescripción médica. En efecto, puede asistir en cualquier etapa del proceso farmacoterapéutico, como la validación farmacéutica, la preparación (vehículo, volumen de dilución, recomendaciones de manipulación, entre otros) y la administración de medicamentos (horario, método y recomendaciones de administración según vía). Por otro lado, puesto que también se introducen datos con fines logísticos, se contribuye a la correcta gestión de medicamentos al introducir campos obligatorios como la imputación de consumo, dosis fraccionable, etc.
Por otra parte, los SSD y la propia PEA son un soporte para la aplicación de políticas de uso racional de medicamentos que optimizan la utilización de recursos, aumentando la eficiencia de la farmacoterapia y la adherencia a la Guía Farmacoterapéutica, a protocolos y a algoritmos terapéuticos. Ligada a la política de riesgos laborales, se encuentra la normativa de manejo y la protección del profesional sanitario de los medicamentos tipificados como alopeligrosos12 establecida en 2016 cuya aplicación en el entorno hospitalario es un desafío y supone cambios estructurales en las BBDD que sustentan no sólo la PEA sino todo el circuito del medicamento, es decir, la preparación y la administración de fármacos13. Otros retos en seguridad clínica, como la gestión de medicamentos de alto riesgo, similitud de nombres, etc… también deben ser contemplados en las BBDD4.
A pesar de los importantes beneficios de la PEA, se ha descrito que el uso de la misma puede inducir a errores de medicación14,15 especialmente debido al diseño y manejo de la propia tecnología16. En este sentido, es fundamental que la información contenida en la BBDD sea correcta y fiable, y sea permanentemente actualizada. Por ello, es necesario que existan los procedimientos de trabajo normalizados y un programa de revisión y evaluación continua, considerando criterios propios descritos en anteriores publicaciones17-19 y los recogidos en el documento elaborado por el Grupo Tecno de la SEFH20.
En consecuencia, el objetivo del presente trabajo es exponer los desafíos y las mejoras abordados en la organización y la gestión de la BBDD de la PEA en un entorno hospitalario.
MÉTODO
Ámbito y población de estudio
El estudio se desarrolló en un hospital general y de referencia con 1.000 camas de hospitalización de las que 850 disponían de prescripción electrónica asistida (715 camas de adultos con dispensación individualizada de medicamentos en dosis unitarias con soporte de armarios semiautomatizados y 135 camas de pediatría con medicación en el botiquín de la planta). El número de facultativos y enfermeros del hospital se situaba alrededor de 1.340 y 1.900, respectivamente.
Características de la PEA
La aplicación informática fue utilizada por más de 500 médicos, quienes prescribieron directamente los tratamientos farmacológicos en el sistema informático (APD ATHOS PrismaR, Madrid, 2005). En el Servicio de Farmacia se disponía de acceso a las prescripciones on line, siendo necesaria su validación farmacéutica para la dispensación de la medicación prescrita. El tratamiento validado servía de soporte para la preparación de carros de medicación en dosis unitarias y para la administración de los medicamentos por el personal de enfermería de las unidades de hospitalización, a través de la impresión de las hojas de administración o en formato electrónico.
Como herramienta incorporada al sistema de PEA, se contaba con el diseño y la actualización de protocolos farmacoterapéuticos, que incluía medicación, mezclas, fluidoterapia e instrucciones de enfermería. Los protocolos se codificaban mediante ocho dígitos según área clínica, diagnóstico y procedimiento y debían ser solicitados por escrito y autorizados por el Jefe de Servicio correspondiente.
Características estructurales de la base de datos
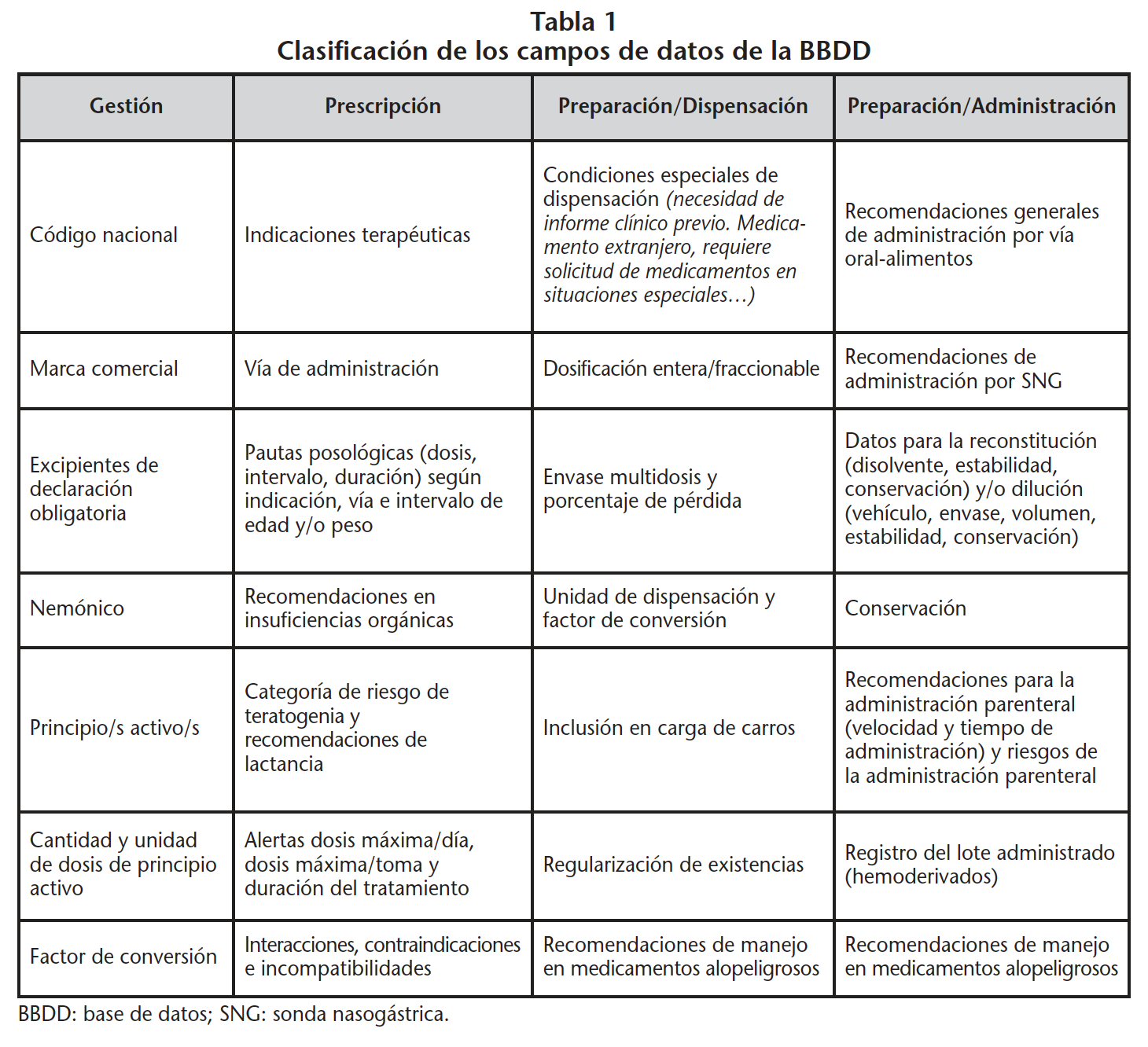
La Guía Farmacoterapéutica disponía de 1.900 medicamentos, seleccionados según criterios de uso racional establecidos por la Comisión de Farmacia y Terapéutica (CFT). Aproximadamente, el 70% de ellos estaban incluidos en la BBDD. Se disponía de un sistema de alertas y recomendaciones interactivas, que asistían a la prescripción, la validación y la administración. En la tabla 1 se recogen los campos técnicos, los terapéuticos y las alertas más relevantes de la estructura de la BBDD clasificados por fases del proceso farmacoterapéutico.
Organización de la BBDD
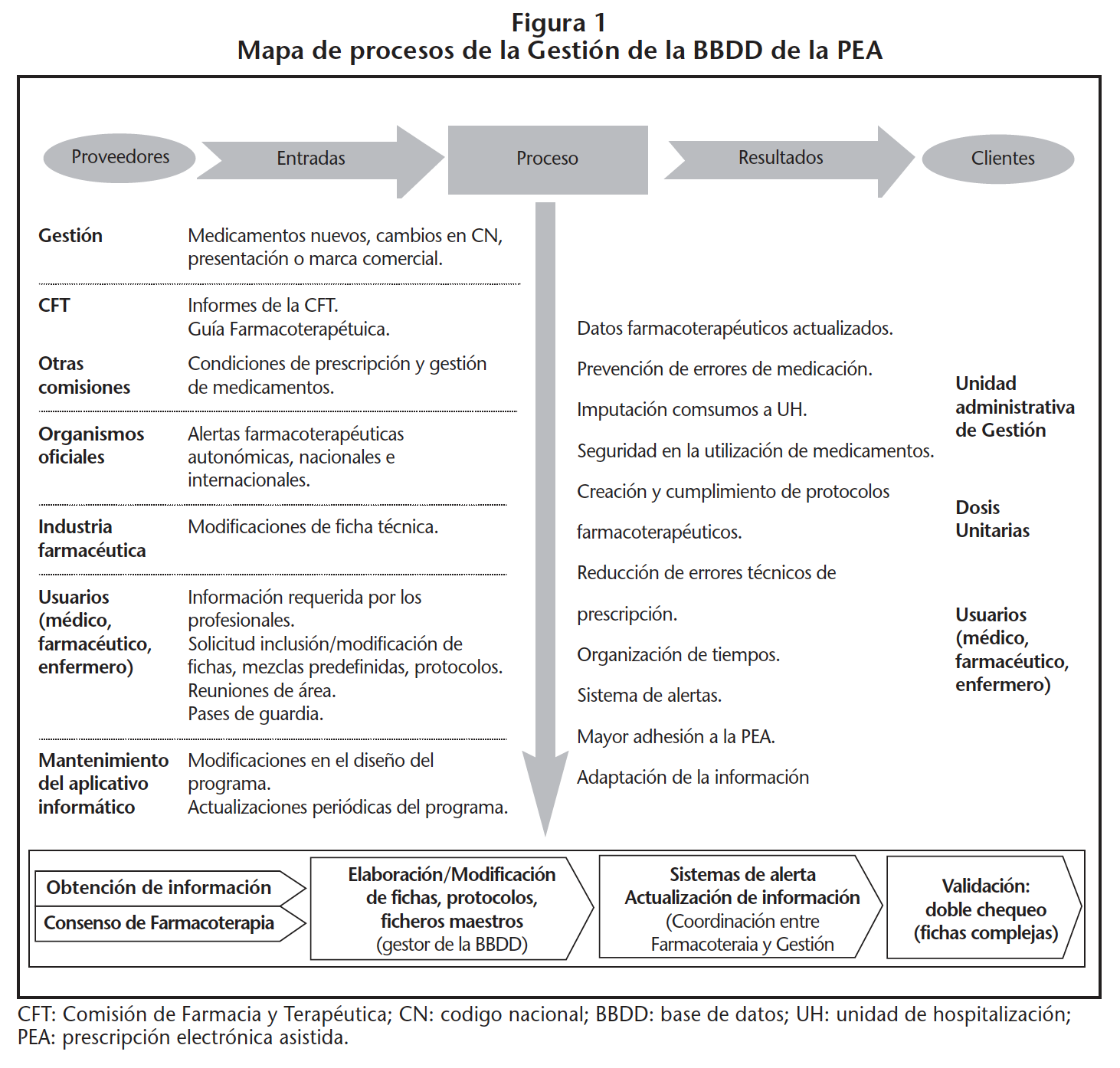
En la figura 1 se resumen los flujos de entradas y salidas de información que afectaban al proceso de elaboración y al mantenimiento de la BBDD de medicamentos. La BBDD se actualizaba ante las modificaciones de la Guía Farmacoterapéutica, cambios de código nacional, presentación y marca comercial, ya que existía una integración muy básica de la BBDD entre el programa de gestión de medicamentos y el de PEA, y se requería su revisión. Las alertas generadas por las distintas agencias reguladoras de medicamentos o modificaciones de ficha técnica se incorporaban también al sistema, aunque no de forma periódica. Al mismo tiempo, la actualización continua era requerida por los usuarios, fundamentalmente a nivel de protocolización, mezclas predefinidas y recomendaciones para el manejo de los medicamentos; en algunos casos, se consensuaba, entre los miembros del equipo farmacéutico, las modificaciones planteadas, especialmente las derivadas de dosis altas, compatibilidad de mezclas IV, valorando y contrastando la información en la ficha técnica y la evidencia científica; en estos casos se anotaba la fuente bibliográfica, la fecha y el farmacéutico autor de la modificación.
Diseño y variables del estudio
Estudio observacional y retrospectivo basado en la descripción de las mejoras estructurales y de organización de la BBDD que sustenta la PEA, según las dimensiones de actividad, seguridad y eficiencia, así como de los procedimientos de trabajo normalizados para su gestión.
Periodo de estudio
El sistema de PEA se diseñó en 1995 y se inició su implantación en el hospital en 1998 finalizando en 2010. No obstante, el periodo de la presente valoración cualitativa se ha establecido para 2016, ya que en este periodo se han introducido las mejoras más relevantes de la BBDD.
RESULTADOS
En la tabla 2 se recoge la actividad relacionada con la información de medicamentos en la BBDD así como las principales mejoras introducidas en la estructura, la organización y la gestión de la misma. Durante el año 2016 se crearon 212 fichas de medicamentos y se actualizó la información contenida en 428 fichas de medicamentos de un total de 1.628 fichas activas. Se crearon 47 protocolos farmacoterapéuticos nuevos y se modificaron 173 de un total de 368 protocolos activos.
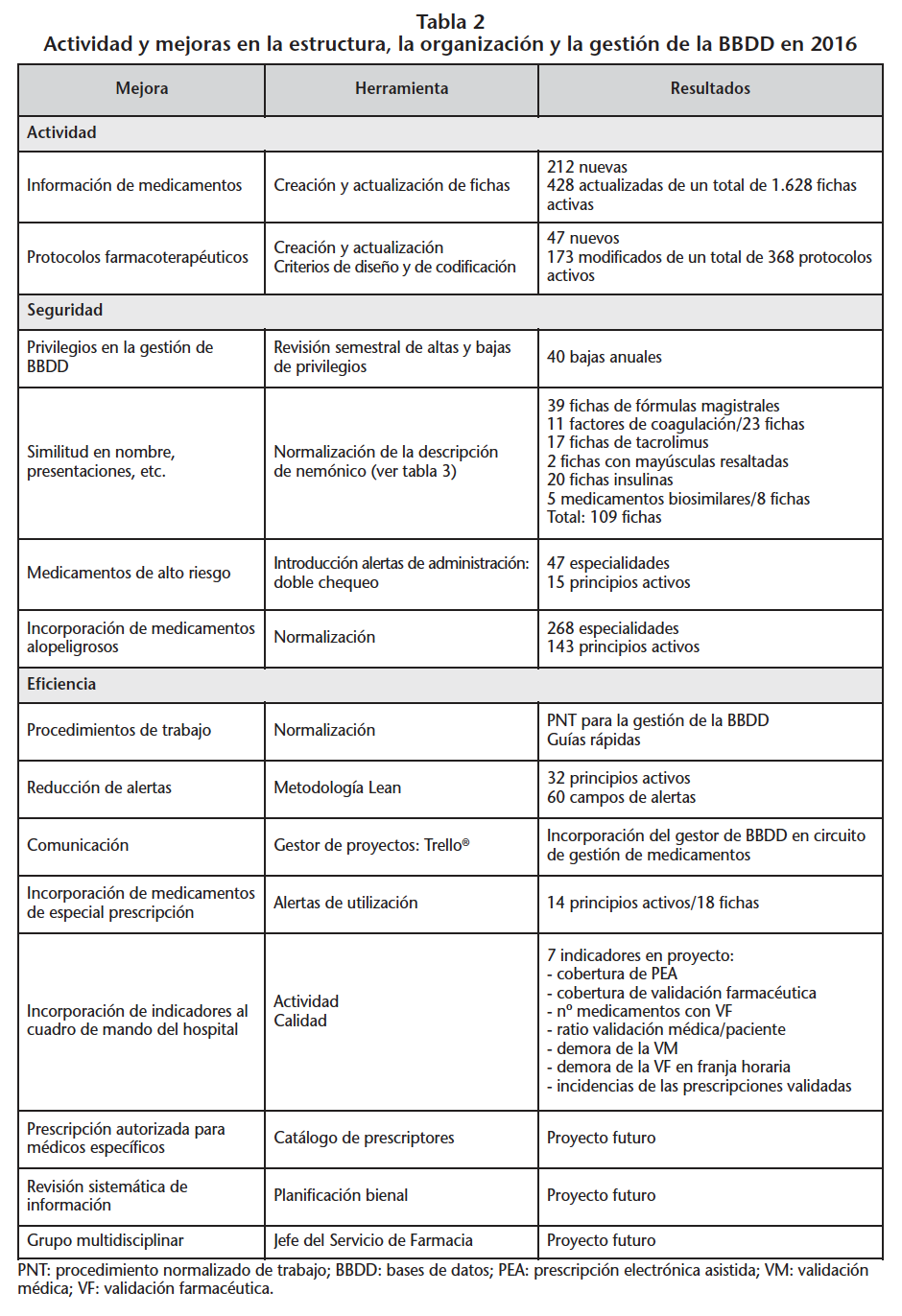
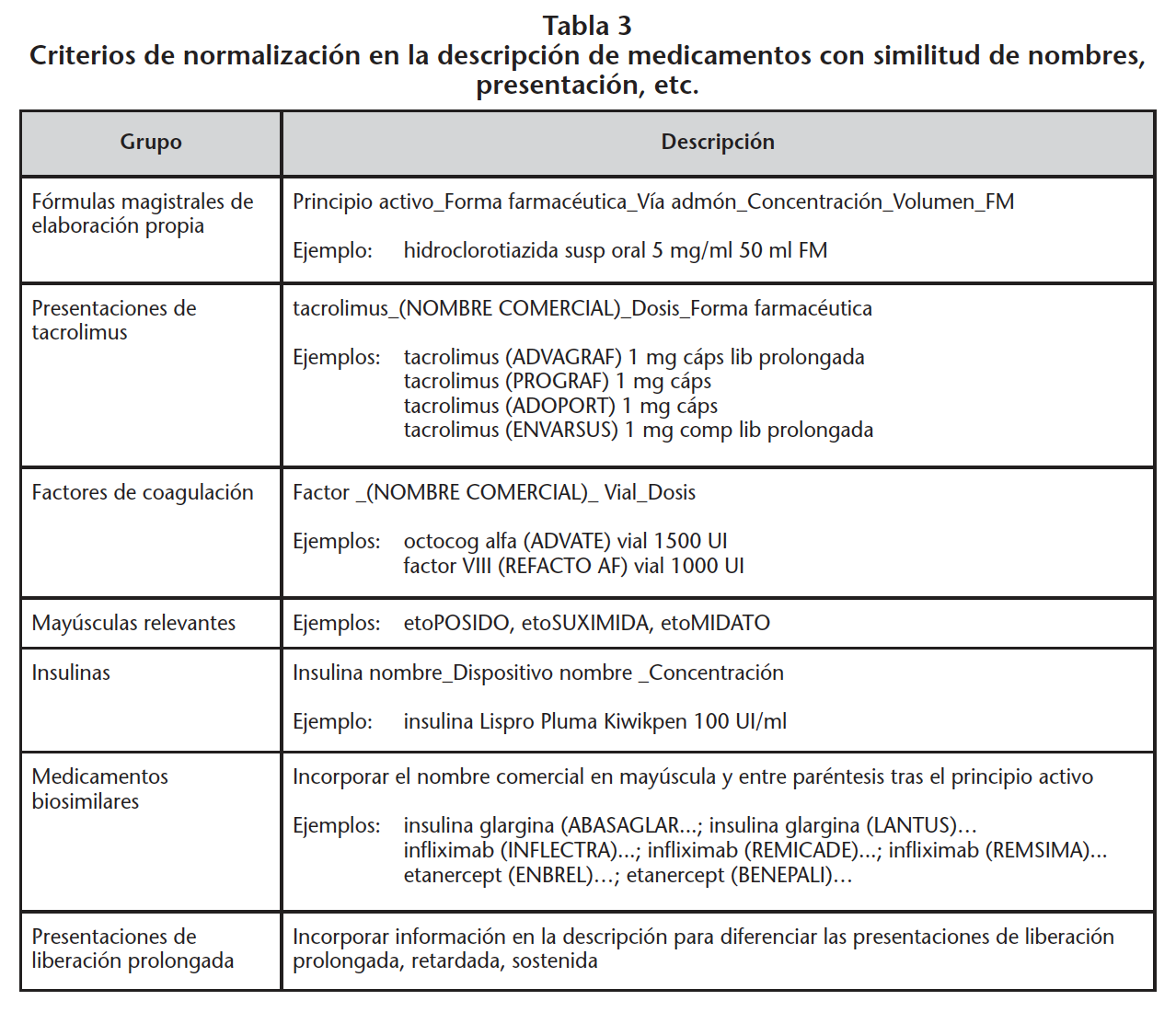
Una de las mejoras aplicadas en la seguridad del uso de medicamentos ha sido la de evitar errores de medicación por similitud de nombres, y presentaciones fundamentalmente. Durante la fase de prescripción informatizada, al seleccionar el medicamento en la base de datos, existía la posibilidad de error cuando coincidían nombres de medicamentos similares en la misma lista alfabética. En estas situaciones se resaltaron algunas letras en mayúscula21 (etoMIDATO, etoSUXIMIDA y etoPOSIDO) y, en otros casos se optó por descripciones especiales que evitaban confusiones entre las distintas presentaciones (por ejemplo para el tacrolimus oral). La tabla 3 muestra algunos ejemplos, en total durante 2016 se han aplicado criterios de normalización en la descripción de 109 fichas.
La gestión de la BBDD se adaptó a la normativa reciente sobre los medicamentos alopeligrosos22,23. Así, todo medicamento tipificado como alopeligroso, debía identificarse como tal en la BBDD. A petición del gestor del proceso de medicamentos alopeligrosos, se incluyeron los siguientes ítems: campo medicamento alopeligroso marcado, lugar de preparación (Servicio de Farmacia o Sala), procedimiento de descarga de consumos (especialidades orales o medicamentos intravenosos), así como las recomendaciones para la administración (“requiere protección para el manipulador”, “preparado en farmacia”, “evitar manipulación por embarazadas” o “usar guantes y bata como protección”). Se crearon los mensajes que aparecían en la hoja de administración y en las etiquetas identificativas de las elaboraciones realizadas en el Servicio de Farmacia. De esta manera se han normalizado 268 especialidades correspondientes a 143 principios activos.
De acuerdo con las recomendaciones del ISMP-España, el Protocolo para Prácticas Seguras de los medicamentos de alto riesgo24 y de las recomendaciones de los programas de calidad del hospital, se incluyeron alertas en 47 especialidades correspondientes a 15 principios activos de la BBDD del sistema de PEA. Como ejemplos, el “doble chequeo de la preparación y la administración” para las heparinas no fraccionadas, insulinas IV, anestésicos, potasio IV y estupefacientes, y la “precaución: dosis semanal en el uso no oncológico” en el metotrexato oral cuando esté indicado para artritis, psoriasis, poliomiositis y profilaxis de enfermedad de injerto contra huesped.
En el ámbito de la política de uso racional del medicamento, la inclusión de los medicamentos de especial prescripción y fórmulas magistrales en la BBDD de la PEA no siempre resultó fácil, y en la mayoría de ocasiones hubo que asociarlos a alguna de los siguientes alertas de restricción: “necesidad de informe clínico previo a validación y dispensación”, “medicamento de alto impacto sanitario y económico: si la indicación está aprobada indique la fecha del Comité de aprobación mediante mensaje o en el apartado de observaciones de la línea del medicamento”, “medicamento de alto impacto sanitario y económico: si la indicación no está aprobada, elabore el informe clínico de medicamento en situación especial” y solicitud de medicamentos en situación especial. Así pues, en el año 2016 se incorporaron alertas de utilización en 18 fichas correspondientes a 14 principios activos.
En los procedimientos normalizados de gestión de la BBDD, se elaboró una lista negativa de medicamentos que no se aconsejaba que estuvieran en el programa de PEA, por criterios normativos, seguridad o coste como eran los medicamentos tipo citostáticos parenterales o anticuerpos monoclonales, gestionados a través de otro aplicativo informático conectado con la preparación centralizada en la Unidad de Terapia Parenteral; medicamentos extranjeros individualizados por paciente sin existencias previas; y algunos grupos de medicamentos de uso específico en áreas como quirófano, rayos, medicina nuclear: anestésicos generales, contrastes radiológicos o radiofármacos, entre otros.
Se modificaron 60 campos del sistema de alertas, correspondientes a 32 principios activos, reduciendo la cantidad total de alertas (28%), mediante la metodología Lean Six Sigma (LSS)25.
Así mismo, el procedimiento de gestión incluyó el requisito de trazabilidad. Es decir que cualquier novedad o cambio realizado en la información contenida en la BBDD, debía quedar registrada en las hojas de control “ad hoc”, donde se indicaba fecha de solicitud, solicitante, descripción, modificación realizada, fecha y responsable, así como cualquier observación que se considere oportuna.
DISCUSIÓN
El presente trabajo expone los desafíos y las mejoras de la BBDD que sustenta la PEA en nuestro hospital y que han ido garantizando la calidad y la pertinencia de la información de medicamentos incluida en la misma y que contribuye a la seguridad del paciente. Además, la información contenida en esta BBDD determina en gran medida la eficiencia del sistema. A nivel de la prescripción, contiene información esencial que ayuda al prescriptor en la toma de decisiones en el momento oportuno ya que facilita la prescripción electrónica (disponibilidad de medicamentos, pautas posológicas según indicación, alertas…) y la creación de mezclas de medicamentos y protocolos farmacoterapéuticos que proporcionan mayor rapidez y calidad al proceso de prescripción. Todo ello gestionado por el gestor de la BBDD y por profesionales sanitarios autorizados según procedimientos.
Dado que existen hospitales con la misma aplicación informática (Prisma ATHOS®), este trabajo puede ser útil a los profesionales y plantear alternativas, en ocasiones, difíciles de vislumbrar y de aplicar en los propios entornos hospitalarios.
Otro aspecto relevante, fue buscar el consenso entre los miembros del equipo ante las diversas alternativas posibles en la cumplimentación de datos y alertas. Un reto reconocido por otros autores es la traslación de la política del medicamento a la PEA. En efecto, el control de la prescripción y el consumo contable de los medicamentos de alto coste ha de pasar por la inclusión de los programas informáticos de gestión integrados con interfaces con los de PEA, y para ello, es condición necesaria la incorporación de estos fármacos en las BBDD de la PEA. Esta comunicación entre la Unidad Administrativa de Gestión del Servicio de Farmacia y el gestor de la BBDD se ha mejorado gracias a la herramienta colaborativa on line Trello®26.
En un futuro, se plantean otras mejoras como: la revisión sistemática de las indicaciones de ficha técnica, la fatiga de alertas electrónicas, las alertas generadas por las autoridades sanitarias, y los factores de conversión de dosis de los fármacos cumplimentadas en la BBDD, al menos cada dos años. La toma de decisiones para afrontar problemas informáticos es difícil ya que afecta a diversos equipos dentro del Servicio de Farmacia y del Servicio de Informática. En estas situaciones sería interesante la existencia de un grupo multidisciplinar de profesionales, tal como tienen otros hospitales de nuestro país. Como proyecto pendiente del Servicio de Informática está incluir en el cuadro de mandos del hospital los indicadores disponibles en el aplicativo informático, como son la cobertura de la PEA, las incidencias en las prescripciones validadas, los tiempos de demora en la validación médica y farmacéutica. Por último, en determinados medicamentos, está en proyecto, la generación de un catálogo de prescripción autorizada para un grupo de especialistas médicos, en cuyo caso, la CFT indicaría la lista de médicos autorizados para poder posteriormente configurarlo en el aplicativo de prescripción electrónica.
En conclusión, en 2016 se han creado (212) y actualizado (428) fichas y elaborado (47) y modificado (173) protocolos farmacoterapéuticos. Se ha potenciado la seguridad del paciente y del trabajador sanitario con la incorporación de los medicamentos alopeligrosos (268 especialidades), medicamentos de alto riesgo (47 especialidades) y medicamentos con nombres similares (109 especialidades) en la BBDD de la PEA. Las mejoras de eficiencia fueron la reducción del 28% de las alertas, la normalización de procedimientos y la comunicación entre áreas del Servicio de Farmacia. Si bien, se plantea establecer revisiones sistemáticas de indicaciones y alertas para su actualización continua y programada y la incorporación de indicadores en el cuadro de mandos del hospital.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Bright TJ, Wong A, Dhurjati R, Bristow E, Bastian L, Coeytaux R, et al. Effect of clinical decision-support systems. A systematic review. Ann Intern Med. 2012;157:29-43.
2. SAFER self-assessment. Computerized provider order entry with decision support, noviembre 2016. Disponible en: https://www.healthit.gov/safer/sites/safer/ files/guides /safer_cpoe.pdf [acceso marzo 2017].
3. Kaushal R, Shojania KG, Bates, DW. Effects of computerized Physician Order Entry and Clinical Decision Support Systems on Medication Safety. A systematic review. Arch Intern Med. 2003;163:1409-16.
4. Institute for Safe Medication Practices. Disponible en: http://ww.ismp.org [acceso febrero 2017].
5. National Quality Forum (NQF). Safe Practices for Better Healthcare–2010 Update: A Consensus Report. Washington, DC: NQF; 2010. Disponible en: http://www. nqf.org [acceso febrero 2017].
6. Joint Commission on Accreditation of Healthcare Organization [internet].National patient safety goals. Disponible en: https://www.jointcommission.org/stan dards_information /npsgs.aspx [acceso febrero 2017].
7. ASHP Guidelines on Pharmacy Planning for Implementation of Computerized Provider-Order Entry Systems in Hospitals and Health Systems. Septiembre, 2010. Disponible en: http://www.ashp.org/DocLibrary/Best Practices/ AutoITGdlCPOE.aspx [acceso febrero 2017].
8. Sociedad Española de Farmacia Hospitalaria. Iniciativa 2020. Líneas estratégicas y objetivos. Madrid: Sociedad Española de Farmacia Hospitalaria, 2011. Disponible en: http://www.sefh.es/sefhpdfs/desarrollo_2020.pdf [acceso 20 de febrero 2017].
9. Estrategia de Seguridad del paciente del Sistema Nacional de Salud. Periodo 2015-2020. Ministerio de Sanidad, Servicios Sociales e Igualdad, 2016. Disponible en: https://www.seguridaddelpaciente.es/es/informacion/publicaciones/2015/estrategia-seguridad-del-paciente-2015-2020 [acceso abril 2017].
10. Fact Sheet: Computerized Physician Order Entry Last Revision: 4/1/2016. Disponible en: http://www.leapfroggroup.org/survey [acceso febrero 2017].
11. Solà Bonada N, Álvarez Díaz A, Codina Jané C and TECNO Work Group of the SEFH. Papel del farmacéutico en el diseño, desarrollo e implantación de sistemas de soporte a la prescripción de medicamentos. Farm Hosp. 2016; 40:457-76.
12. López E, Valero S, Vila N, Poveda JL, Andani J, Martinez C. La importancia de las palabras: ¿medicamentos peligrosos o medicamentos biopeligrosos? Propuesta de un nuevo término. Med. segur. trab. 2016;62:224.
13. Monografías de Farmacia Hospitalaria y de Atención Primaria. Nº 6: Medicamentos peligrosos. Barcelona. Bayer Hispania SL, 2016. Disponible en: http://www. sefh.es/fichadjuntos/Monografias_FH_Medicamentos_Peligrosos.pdf [acceso abril 2017].
14. Brown C, Mulcaster H, Triffitt K, Siting D, Ash K, et al. A systematic review of the types and causes of prescribing errors generated from using computerized provider order entry systems in primary and secondary care. JAMIA. 2017;24:432-40.
15. Schiff, GD, Amato MG, Equale T, et al. Computerised physician order entry-related medication errors: analysis of reported errors and vulnerability testing of current systems. BMJ Qual Saf. 2015;0:1-8.
16. Koppel R, MEtlay JP, Cohen A, et al. Role of computerized physician order entry systems in facilitating medication errors. JAMA. 2005;293:1197-203.
17. Cuéllar MJ, Poveda JL. Soporte a la decisión clínica en prescripción electrónica. Ayudas para una mejor prescripción. El Farmacéutico de Hospitales. 2004;159:19-28.
18. Lerma Gaude V, Poveda Andrés JL, Font Noguera I, Planells Herrero C. Sistema de alertas asociado a prescripción electrónica asistida: análisis e identificación de puntos de mejora. Farm Hosp. 2007;31:276-82.
19. Cuéllar Monreal MJ, Planells Herrero C, Hernández Fernández de Rojas MD, García Cortés E, San Martín Ciges E, Poveda Andrés JL. Diseño de un módulo para la prevención de reacciones de hipersensibilidad en un sistema de prescripción electrónica asistida. Farm Hosp. 2005;29:241-49.
20. Criterios de evaluación de las nuevas tecnologías aplicadas al Servicio de Farmacia. Prescripción electrónica asistida. Sociedad Española de Farmacia Hospitalaria. Grupo Tecno. Disponible en: http://gruposdetrabajo. sefh.es/tecno/index.php [acceso febrero 2017].
21. Otero López MJ, Martin Muñoz R, Sánchez Barba M, Abad Sazatornil, R, Andreu Crespo A, Arteta Jiménez M, Bermejo Vicedo T, Cajaraville Ordoñana G en representación del grupo de trabajo TML. Elaboración de una relación de nombres de medicamentos similares en los que se recomienda utilizar letras mayúsculas resaltadas. Farm Hosp. 2011;35:225-35.
22. Medicamentos Peligrosos. Medidas de prevención para su preparación y administración. Instituto Nacional de Seguridad e Higiene en el Trabajo (INSHT). Ministerio de Empleo y Seguridad Social. Septiembre, 2016. Disponible en: http://www.insht.es/InshtWeb/ Contenidos/Documentacion [acceso abril 2017].
23. NIOSH [2016]. NIOSH list of antineoplastic and other hazardous drugs in healthcare settings, 2016. Connor TH, MacKenzie BA, DeBord DG, Trout DB, O’Callaghan JP. Cincinnati, OH: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention, National Institute for Occupational Safety and Health, DHHS (NIOSH) Publication Number 2016-161.
24. Prácticas para mejorar la seguridad de los medicamentos de alto riesgo. Plan de Calidad para el Sistema Nacional de Salud. Ministerio de Sanidad y Consumo. Diciembre, 2007. Disponible en: http://www.ismp-espana.org/documentos/view/39 [acceso abril 2017].
25. Cuéllar Monreal MJ, Reig Aguado J, Font Noguera I, Poveda Andres JL. Reducción de la fatiga por alertas en un sistema de prescripción electrónica asistida, mediante la tecnología Lean Six Sigma. Farm Hosp. 2017;41:14-30.
26. Trello. Disponible en: http://trello.com [acceso abril 2017].
____
Descargar artículo en PDF: Desafíos en la gestión de una base de datos para la prescripción electrónica asistida
