Hernández Azurdia AG1, Xajil Ramos LY2,3, Gaitán Izaguirre GME2, Soto López JD4, Luna Aguilera MF5, Rabanales Estrada JS6
1 Facultad de Ciencias Químicas y Farmacia. Universidad de San Carlos de Guatemala (Guatemala)
2 Subprograma de Farmacia Hospitalaria. Programa de Experiencias Docentes con la Comunidad. Facultad de Ciencias Químicas y
Farmacia. Universidad de San Carlos de Guatemala (Guatemala)
3 Biofarn Guatemala (Guatemala)
4 Ministerio de Salud Pública y Asistencia Social (Guatemala)
5 Clínica del Adulto Mayor. Departamento de Medicina Interna. Hospital Roosevelt (Guatemala)
6 Departamento de Salud Mental. Hospital Roosevelt (Guatemala)
Fecha de recepción: 22/11/2018 – Fecha de aceptación: 11/01/2019
Correspondencia: Andrea Gabriela Hernández Azurdia – Servicio de Consulta Terapéutica y Toxilocológica – 5ta Calle Calzada Roosevelt, Guatemala 01011
hgabriela95@gmail.com
____
Resumen
Antecedentes y objetivos: Es bien conocida la importancia de asegurar la terapia correcta para el paciente y reconocer los factores que influyen en su recuperación. El objetivo del estudio fue evaluar la adherencia y el estado depresivo o de ansiedad de los pacientes que fueron sometidos a pruebas farmacogenéticas para la isoenzima CYP2C19 de escitalopram en la Clínica del Adulto Mayor y Departamento de Salud Mental del Hospital Roosevelt.
Métodos: En el presente estudio longitudinal se realizó medición de la adherencia mediante el Cuestionario de Medida de Adherencia de Moriski y Breve Cuestionario de Medicación. Por medio de entrevista directa se determinaron reacciones adversas. La evolución del estado depresivo o de ansiedad se determinó mediante la Escala de Depresión Geriátrica, Escala de Depresión del Centro de Estudios Epidemiológicos y Escala de Ansiedad de Zung. Las mediciones fueron realizadas antes y después de 4 semanas de la obtención del perfil farmacogenético. Datos procesados por el software R.
Resultados: El análisis demostró una disminución estadísticamente significativa en los niveles de adherencia a escitalopram, asociado a las barreras del régimen de medicación y creencias en el fármaco. El 7,69% de los pacientes reportaron suspender el tratamiento por presentar somnolencia. No se evidenció diferencia estadísticamente significativa (p>0,05) en valoraciones del estado depresivo o ansiedad durante el tiempo de estudio.
Conclusiones: Al descartar la vulnerabilidad genética como fuente del fallo terapéutico, se evidencia que la evolución de los pacientes con diagnóstico de trastornos del estado de ánimo depende de la adherencia al tratamiento prescrito.
Palabras clave: Atención farmacéutica, antidepresivo, salud mental, adherencia.
Clinical and therapeutic evaluation of patients under treatment with escitalopram subjected to pharmacogenetic tests
Summary
Background and aims: The importance of ensuring the correct therapy for the patient and recognizing the factors that influence their recovery is well known. The aim of this study was to evaluate the adherence and depressive or anxiety state of patients who underwent pharmacogenetic tests for the CYP2C19 isoenzyme of escitalopram in the Senior Adult Clinic and Mental Health Department of Roosevelt Hospital.
Methods: In the present longitudinal study, adherence was measured using the Moriski Adherence Measurement Questionnaire and Brief Medication Questionnaire. Adverse reactions were determined by direct interview. Evolution of the depressive or anxiety state was determined by the Geriatric Depression Scale, the Depression Scale of the Epidemiological Studies Center and the Zung Anxiety Scale. Measurements were taken before and after 4 weeks of obtaining the pharmacogenetic profile. Data processed by the software R.
Results: The analysis showed a statistically significant decrease in the levels of adherence to escitalopram, associated with the barriers of the medication regimen and beliefs in the drug. 7.69% of patients reported stopping treatment due to drowsiness. There was no statistically significant difference (p>0.05) in evaluations of the depressive state or anxiety during the study time.
Conclusions: When ruling out genetic vulnerability as a source of therapeutic failure, it is evident that the evolution of patients with a diagnosis of mood disorders depends on the adherence to the prescribed treatment.
Key Words: Pharmaceutical care, antidepressant, mental health, adherence.
____
Introducción
La experiencia en la práctica clínica ha demostrado que diferentes pacientes responden de manera variable al mismo medicamento1. Una herramienta para la selección de la dosis más adecuada de un fármaco consiste en la realización de pruebas farmacogenéticas, las cuales proporcionan información sobre la disposición genética en términos de metabolizadores rápidos o lentos1,2.
Durante 2017 se desarrolló en el Hospital Roosevelt de Guatemala, la determinación de fenotipos metabolizadores en pacientes en tratamiento con escitalopram. En el estudio se evidencia la presencia de metabolizadores extensivos e intermedios para la isoenzima CYP2C19 del citocromo P450 en la totalidad de los pacientes3. Este resultado indica que cada uno de los individuos incluidos en el estudio portaban al menos un alelo de función normal4, mostrando genotipos de *1/*1 y *1/*23, significando así el mantenimiento de la terapia convencional de acuerdo con el criterio del médico tratante4. Con estos datos se podría descartar la vulnerabilidad genética como fuente del fallo terapéutico, y correspondería evaluar otros factores que deriven al incumplimiento de los objetivos del prescriptor.
La monitorización del paciente por medio de entrevistas relacionadas con su terapia farmacológica y evolución de la enfermedad es imprescindible para complementar las pruebas farmacogenéticas, dado a que en ocasiones se tiende a asociar un fallo terapéutico únicamente a razones de idiosincrasia o reacciones determinadas genéticamente3,5. Considerando que este medicamento debe ser administrado por un tiempo prolongado y que la adherencia es un factor que determina directamente la efectividad de la terapia6, se propuso la aplicación del seguimiento farmacoterapéutico y consecuente valoración del estado de ansiedad o depresivo, como un complemento a las pruebas antes mencionadas.
Materiales y métodos
Estudio observacional prospectivo, descriptivo y longitudinal. Se incluyeron 26 pacientes mayores de 18 años con diagnóstico de depresión o ansiedad, con tratamiento de escitalopram y que contaban con el resultado de la prueba farmacogenética para la isoenzima CYP2C19 del citocromo P450. Fue requerido garantizar la voluntariedad de la participación mediante un consentimiento informado y la aprobación ética del Departamento de Docencia e Investigación y Comité de Ética del Hospital Roosevelt. El estudio se realizó durante seis meses en la consulta externa de la Clínica del Adulto Mayor y el Departamento de Salud Mental del Hospital Roosevelt. Se establecieron las características de la población mediante una ficha de registro y la revisión de expedientes clínicos y psiquiátricos. La evaluación de la adherencia se realizó a través del Breve Cuestionario de Medicación (BMQ) y el Cuestionario de Medida de Adherencia de Moriski. Durante la entrevista, los pacientes reportaron reacciones adversas asociadas al uso de escitalopram, las cuales fueron presentadas al Programa Nacional de Farmacovigilancia de Guatemala a través del Servicio de Consulta Terapéutica y Toxicológica (SECOTT). Posteriormente, se relacionó este factor con la eficacia del tratamiento ante el estado depresivo o de ansiedad por medio de las siguientes escalas según el diagnóstico y edad de cada individuo: 1) pacientes mayores de 65 años con diagnóstico de depresión, se les aplicó la Escala de Depresión Geriátrica (GDS); 2) pacientes menores de 65 años con diagnóstico de depresión, se les designó la Escala de Depresión del Centro de Estudios Epidemiológicos (CES-D); y 3) pacientes con diagnóstico de ansiedad, a quienes se les aplicó la Escala de Ansiedad de Zung. Las mediciones fueron realizadas al momento de la obtención de las muestras para las pruebas farmacogenéticas3, y la segunda intervención se ejecutó en un lapso mínimo de 4 semanas después de que el servicio presentó los resultados al médico tratante. Durante el tiempo que duró el estudio, los pacientes se encontraban prescritos con escitalopram en dosis de 10 mg o 20 mg al día.
Análisis estadístico
Se realizó estadística descriptiva, obteniendo medidas de tendencia central (mediana y desviación estándar) y gráficas de caja. La diferencia entre la respuesta de los pacientes antes y después de la intervención farmacéutica fue obtenida por medio de la comparación de rangos de Wilcoxon y prueba de McNemar. Para el análisis estadístico de correspondencias múltiples, se consideraron las razones de incumplimiento individuales al tratamiento con escitalopram. Los análisis estadísticos se realizaron en el software R7 en los paquetes FactoMineR8 y Factoextra9. Las gráficas se realizaron en el paquete ggplot210.
Resultados
Las características de los pacientes se presentan en el Tabla 1. La mayoría de los participantes eran mujeres (76,92%), en tanto que, el promedio de edad fue de 54,97±19,33. El 7,69% de los pacientes reportaron ser analfabetas. De la misma manera, el 7,69% mencionaron consumir alcohol juntamente con el tratamiento farmacológico. Se evidenció una mediana de 2 (1, 3) enfermedades diagnosticadas. Los pacientes utilizaron una mediana de 2 (1, 3) medicamentos de prescripción.
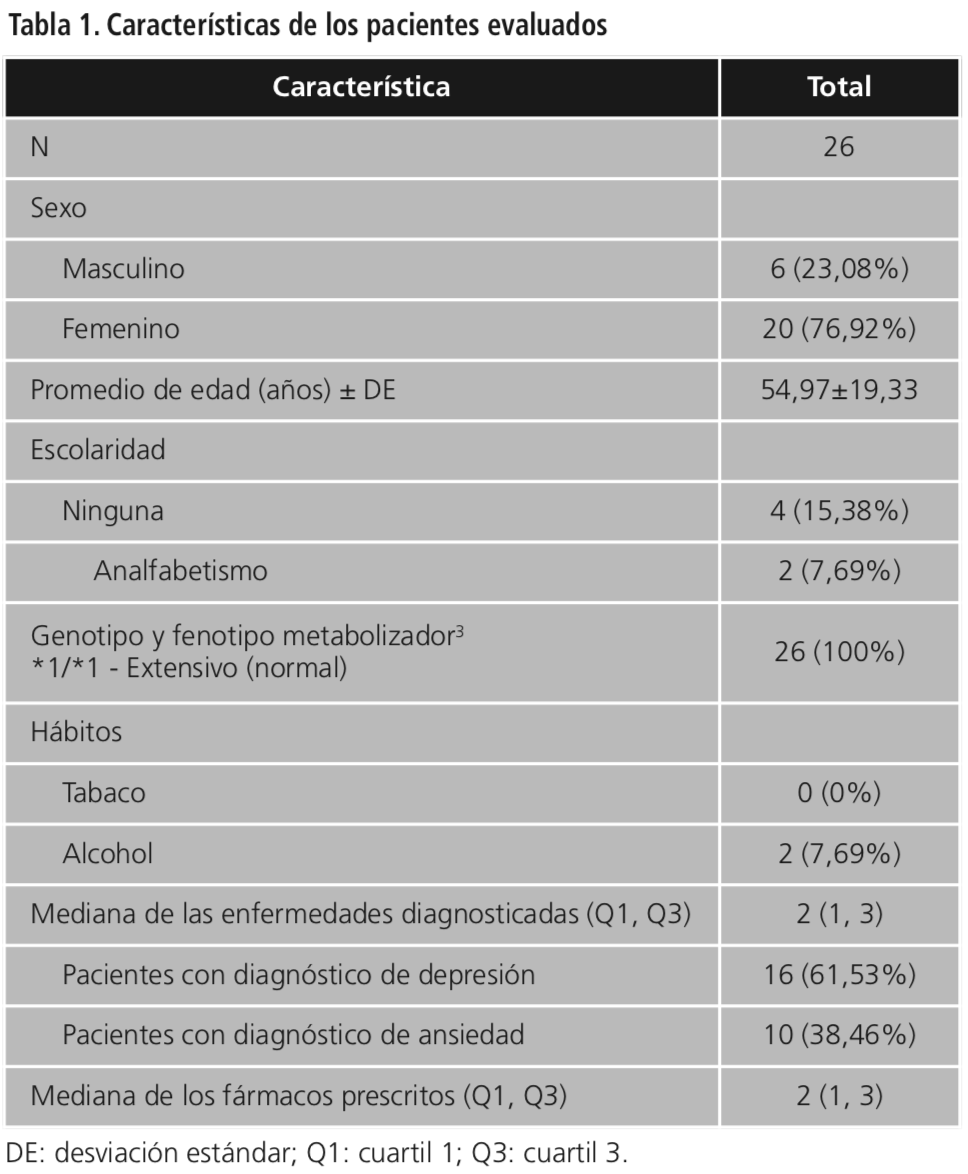
El Cuestionario de Medida de Adherencia de Moriski demuestra diferencia estadísticamente significativa (p<0,05) entre los valores alcanzados antes y después de 4 semanas de tratamiento. De acuerdo con la Figura 1, la adherencia disminuyó de un valor inicial del 50% a un 25% en la mayoría de los pacientes, manteniendo una adherencia intermedia durante el tiempo de intervención.
Las causas de la falta de adherencia fueron determinadas según las clasificaciones del Cuestionario Breve de Medicación (BMQ), en el cual se definieron los posibles factores que afectaron la continuidad del tratamiento. No se encontró diferencia estadísticamente significativa (p<0,05) en la cantidad de pacientes que presentaron problemas asociados al régimen de medicación durante las mediciones realizadas. Según la Figura 2, el 96,15% de los participantes expresaron desconocer al menos una información importante acerca de su medicación, mientras que para el post-test, el porcentaje se redujo a 80,76%.
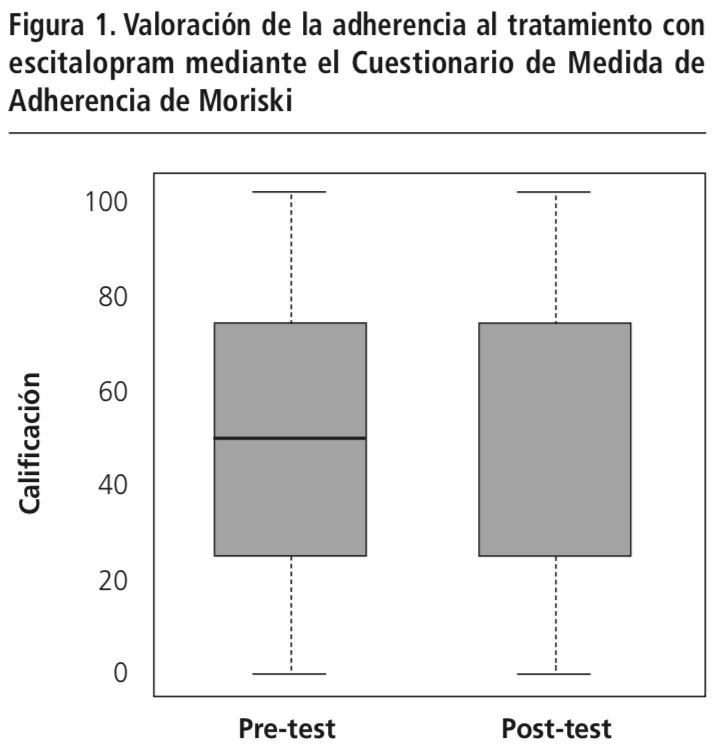
También fue determinada la cantidad de pacientes que no cumplieron con su medicación debido a las barreras de creencias. No se encontró diferencia estadísticamente significativa (p<0,05) en la cantidad de pacientes que presentaron este problema durante las mediciones realizadas. En la Figura 2 se observa que el porcentaje de pacientes que manifestaron no creer en la eficacia del medicamento en la primera intervención fue de 34,61%, mientras que esta cantidad aumentó a 53,85% en el post-test. En relación con las barreras de memoria, se determinó diferencia estadísticamente significativa (p<0,05) en la cantidad de pacientes que presentaron dificultades para recordar tomar su medicación. Según la Figura 2, el 73,07% de los pacientes obtuvieron resultados negativos en el pre-test, mientras que en el post-test, se determinó que el porcentaje se redujo a 42,31%.
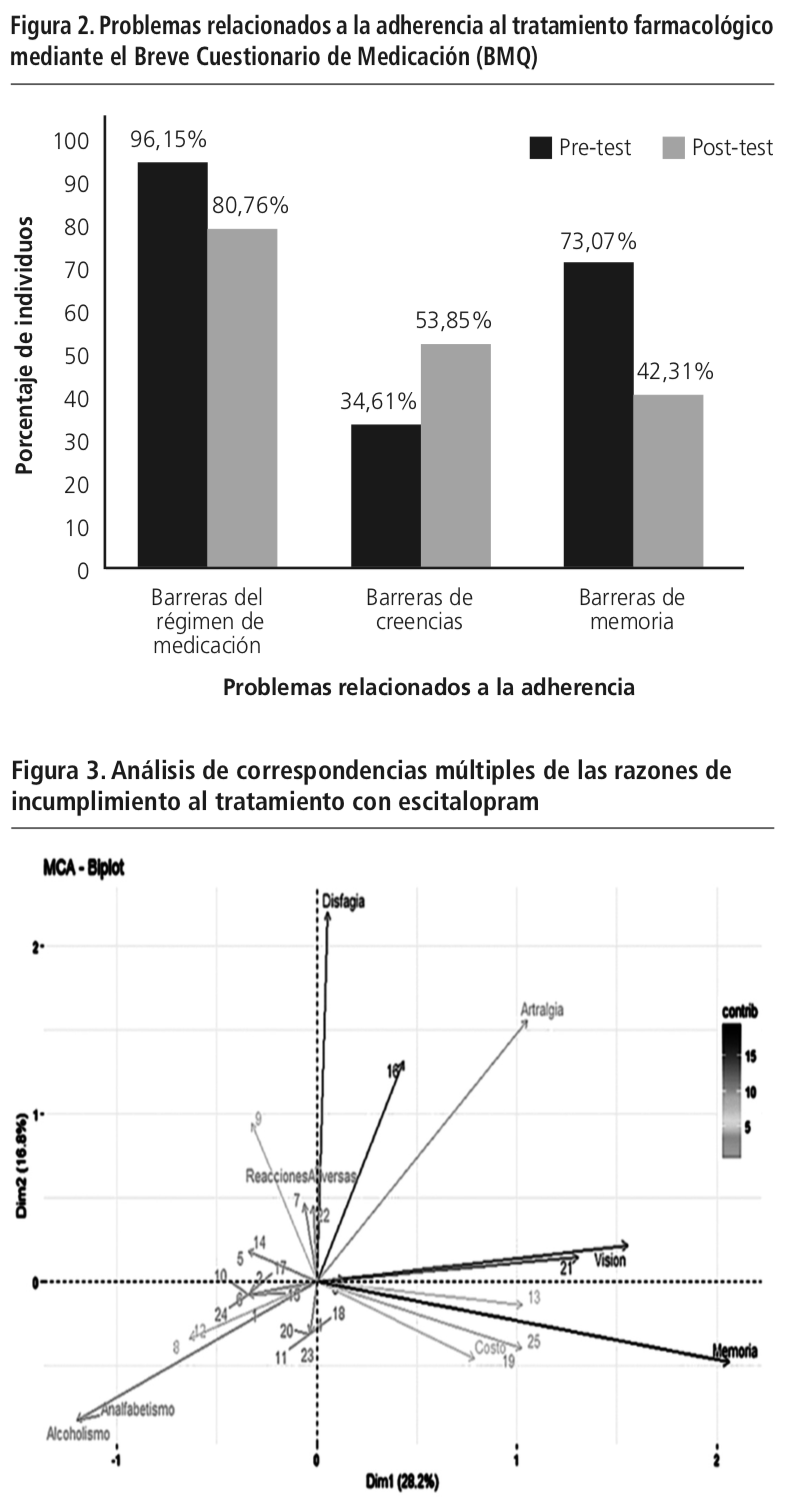
Por medio del análisis estadístico de correspondencias múltiples se consideraron las razones de incumplimiento al tratamiento con escitalopram para cada uno de los pacientes que participaron en el estudio. Como se observa en la Figura 3, la presencia de reacciones adversas es el factor que comúnmente derivan a la no adherencia al tratamiento, mientras que los componentes que más contribuyeron a la inercia son los problemas de memoria, dificultad para la deglución de tabletas, problemas de visión, dolor en las articulaciones y el costo del medicamento.
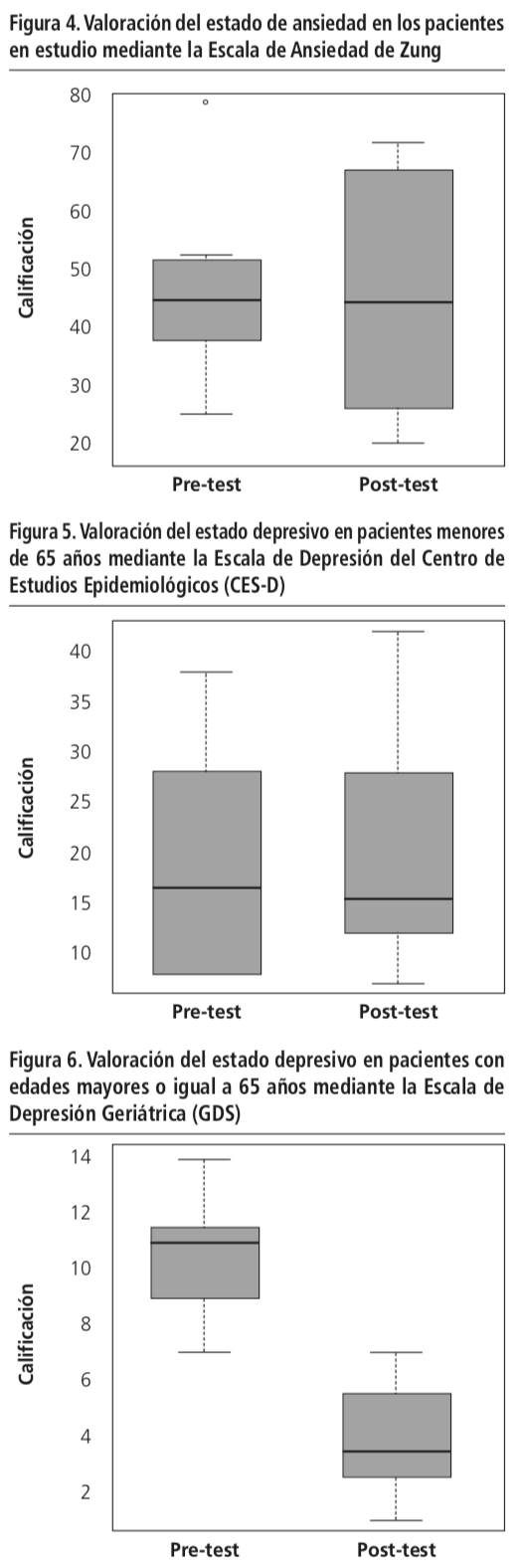
Todos los factores que determinaron la no adherencia al tratamiento podrían haber repercutido en los resultados mostrados en las Figuras 4, 5 y 6, en las cuales se evaluaron los estados de depresión o ansiedad dependiendo del grupo asignado para cada paciente según su edad y diagnóstico. Fue aplicada la Escala de Ansiedad de Zung para los pacientes con este diagnóstico. De acuerdo con lo mostrado en la Figura 4, la mediana de las valoraciones se encontraba en 44 puntos en el pre-test y 44 puntos en el post-test, indicando valores normales de ansiedad en ambas intervenciones (valor normal: <50 puntos). No se encontró diferencia estadísticamente significativa entre las mediciones. En la Figura 5 se observan los resultados de los pacientes menores de 65 años que presentaron diagnóstico de depresión, a los cuales se les aplicó la escala CES-D. Según la evaluación, se demuestra que la mayoría de pacientes obtuvieron valoraciones de 16 puntos durante la primera entrevista, indicando trastorno depresivo (valor normal: ≥16 puntos). En el post-test se presentaron valoraciones ligeramente menores, cercanas a los 15 puntos. No se encontró diferencia estadísticamente significativa en los resultados obtenidos en ambas intervenciones, esto evidencia que los pacientes mantuvieron su estado depresivo durante el tiempo que duró el estudio. Por otro lado, los participantes mayores de 65 años aplicaron a GDS, obteniendo una mediana de 11 puntos en el pre-test y presentando un aumento a 14 puntos en el post-test (Figura 6). Estos valores son indicativos de depresión severa (valor normal: ≥10 puntos). No se encontró diferencia estadísticamente significativa entre los resultados obtenidos en ambas mediciones.
Discusión de resultados
Los parámetros sociodemográficos evidenciados en la presente investigación no necesariamente proporcionan información en relación con la prevalencia de la enfermedad en términos de sexo y edad, sin embargo, aportan datos similares a otros estudios, en los que se demuestra que, durante los años laborales, los hombres tienen menos contacto con los profesionales sanitarios que las mujeres11. Además, se ha documentado que los pacientes con analfabetismo se ven limitados al momento de comprender las orientaciones que apoyan el tratamiento de la enfermedad12, por lo que resulta ser un factor contribuyente al abandono de la terapia. Otro de los datos relevantes recopilados en esta investigación fue el presentado por los pacientes con el hábito de alcoholismo, quienes mencionaron que no continuaron con el tratamiento farmacológico debido al temor de interacciones entre escitalopram-alcohol y su preferencia de esta última sobre el mejoramiento de la enfermedad.
Los pacientes mantuvieron una adherencia intermedia durante el tiempo que duró el estudio. En este contexto, se conoce que las personas que padecen de trastornos mentales son tres veces más propensas a no cumplir con el tratamiento médico, en comparación con las personas que no presentan estas condiciones12,13. Pese a que el tiempo del presente estudio fue limitado, concuerda con los datos obtenidos en otras investigaciones, dado que se encontró que solamente 2 personas alcanzaron puntuaciones del 100% de adherencia al tratamiento con escitalopram.
Se evidenció que el 96,15% de los participantes expresaron desconocer al menos una información importante acerca de su medicación, mientras que para el post-test, el porcentaje se redujo. Esta disminución puede deberse a que durante la primera intervención se brindaba información acerca de su medicación cuando los pacientes mencionaban desconocer los detalles del tratamiento. Los estudios indican que alrededor del 40-60% de las personas no pueden decir correctamente lo que sus médicos les prescriben en un lapso de 10 a 80 minutos después de recibir la información14.
La cantidad de pacientes que manifestaron no creer en la eficacia del medicamento aumentó durante el tiempo de estudio. Estos resultados pueden deberse a que algunos pacientes reportaron no presentar mejoría con el tratamiento, o incluso, mostraron preocupación por el empeoramiento de su cuadro clínico desde el inicio de la terapia, lo cual contribuyó a la no adherencia al escitalopram. En una población estadounidense se determinó que entre las creencias negativas más frecuentes se encuentran: el sentimiento de que el médico no entiende por completo los problemas de salud del paciente, creer que el medicamento no es eficaz y la preferencia de las terapias alternativas sobre los fármacos prescritos15. En concordancia con estos hallazgos, se determinó que los participantes de la presente investigación muestran creencias similares acerca de su medicación.
El porcentaje de pacientes que presentaron dificultades para recordar tomar su medicación se redujo a 42,31% durante la segunda intervención. Investigaciones afirman que más del 50% de las personas informan haber olvidado tomar su medicación al menos una vez a la semana, porcentaje que se ve incrementado en una población de adultos mayores, donde alrededor del 64% exhiben este problema16. La disminución de los pacientes que presentaron barreras de memoria durante la segunda intervención pudo deberse a que algunos participantes mencionaron haber seguido las recomendaciones brindadas por el investigador, tales como la programación de alarmas, la utilización de pastilleros y relacionar otras actividades del día con la hora de administración del medicamento.
Además de las barreras de memoria evaluadas mediante el BMQ, el incumplimiento es particularmente frecuente en las personas que no les gusta o que tienen dificultades para deglutir las tabletas17. Los participantes No. 7, 9 y 16 son adultos mayores, quienes por su edad avanzada son más propensos a reducciones de la masa muscular y la elasticidad del tejido conectivo que afectan negativamente el flujo eficiente de sólidos ingeridos a través del tracto aerodigestivo superior17,18, lo cual podría estar relacionado al reporte de este factor como un causal de incumplimiento. El paciente No. 22 es una persona de 40 años, con diagnóstico de ansiedad, sin antecedente de problemas fisiológicos que impidan la deglución de tabletas; sin embargo, durante la entrevista mencionó temor a asfixiarse mientras consumía su medicación, por lo que prefería evitar esta actividad. Un estudio nacional realizado en Estados Unidos encontró que más del 40% de los adultos informaron problemas con la deglución de tabletas. Entre estos, el 14% mencionaron haber retrasado la toma de su medicación, el 8% indicaron que no consumían las dosis y el 4% discontinuó el tratamiento como consecuencia de sus dificultades para consumir las tabletas19.
Los pacientes No. 3, 13, 16, 19, 21 y 25 reportaron que los problemas de visión era una barrera para cumplir a cabalidad con el tratamiento. En general, estas personas mencionaron durante la entrevista presentar dificultades para leer el prospecto y empaque que contenía las tabletas de escitalopram, lo cual resultaba en un aumento del cuadro depresivo debido a la pérdida de la independencia y a tener que confiar en los demás para obtener la información farmacológica necesaria. Los participantes 16 y 21 tienen 65 años. Se conoce que los adultos mayores con discapacidad visual tienen más probabilidades de presentar dificultades para administrar sus medicamentos en comparación con las personas con visión normal, esto debido a la disminución de la agudeza para leer fuentes pequeñas, dificultad o total incapacidad para leer etiquetas, pobre discriminación del color de las tabletas o del texto, entre otros factores19,20. A pesar de que los trastornos de la visión se relacionan usualmente con la edad avanzada, en el presente estudio se encontró que los pacientes No. 3, 13, 19 y 25, comprendidos en edades de 39 a 47 años, también informaron tener esta condición. A estos pacientes se les recomendó asistir al médico oftalmólogo para la evaluación de su caso.
Otra de las razones de incumplimiento mencionadas por los pacientes es la dificultad que representa el abrir el empaque del escitalopram debido a cuadros recurrentes de artralgia. Los sujetos No. 7, 16 y 21 presentan esta barrera de adherencia. Estos pacientes asisten a CAM, comprendiendo edades entre 65 a 73 años, todos con diagnóstico de artritis y depresión. Se ha documentado que las tasas de adherencia a los regímenes de medicamentos prescritos en personas con artritis son bajas, variando de 30 a 80%21. Según lo revisado en otras investigaciones, las barreras de adherencia para las personas con este diagnóstico no son diferentes a las presentadas por otros pacientes (como olvidar las dosis, no comprender lo prescrito, etc.)17,22, sin embargo, en el presente estudio se determinó que el dolor parece ser un factor especialmente importante para el cumplimiento del tratamiento. También puede relacionarse con el tipo de empaque del escitalopram. Según se demuestra en un estudio realizado en pacientes con trastornos psiquiátricos, los participantes que recibieron su medicación en blíster se ajustaron más estrechamente a los regímenes de tratamiento, mientras que los pacientes del grupo que recibieron su medicación en frascos empeoraron durante el mismo período22. Aunque el escitalopram de manera general se encuentra comercialmente en un envase blíster, los pacientes aseguraban no poder manipular correctamente el producto sin presentar dolencia en las articulaciones, por lo que en ocasiones optaban por no administrarse las dosis correspondientes.
Los pacientes No. 4, 11, 13, 18, 19, 20, 21, 22, 23 y 25 reportaron la falta de adherencia al tratamiento debido a que el costo del medicamento no les permitía adquirirlo de manera continua. En una investigación realizada en Guatemala, se evidenció que el factor económico es una de las principales barreras que influyen en el incumplimiento al tratamiento farmacológico en los pacientes con diagnóstico de depresión23. A pesar de que no se reportó en la ficha de datos el estado económico de los participantes del presente estudio, con el hecho de asistir a un hospital del sistema de salud pública, se podría inferir que la mayoría de los pacientes contaban con ingresos bajos a intermedios.
Estos factores que determinaron la no adherencia al tratamiento podrían ser los responsables de los resultados mostrados en las Figuras 4, 5 y 6, en donde los pacientes no demostraron la mejoría esperada en su cuadro clínico. Los resultados no son los esperados de acuerdo con lo demostrado en otros estudios, en los cuales se documenta que el escitalopram en dosis de 10 o 20 mg/día produce mejoras significativamente mayores en diferentes escalas estandarizadas que evalúan el efecto antidepresivo de los medicamentos24. Además, se ha informado que el escitalopram produce mejoras consistentemente significativas para todos los parámetros de eficacia asociados a los fármacos ansiolíticos25. La mejoría de los síntomas habitualmente es rápida, presentándose en 1 a 2 semanas después de comenzar el tratamiento26. A pesar de que el tiempo transcurrido entre la primera intervención fue de hasta 4 semanas, no se evidenció tal mejora en la mayoría de los casos, posiblemente relacionado a los diferentes problemas que los pacientes presentaron durante su medicación.
Conclusiones
No basta con conocer las bases biológicas de la enfermedad y las diferentes opciones farmacológicas y psicoterapéuticas existentes para tratar a los pacientes con trastornos mentales, sino que deben considerarse todos los factores que determinan la eficacia del tratamiento de acuerdo con las características de cada individuo. Con estos instrumentos, se podría asegurar el buen cumplimiento terapéutico y el mejoramiento de la adherencia a las recomendaciones que los pacientes reciben por parte de los profesionales sanitarios para disminuir su sintomatología y posibles efectos adversos.
Agradecimientos: Al Hospital Roosevelt de Guatemala, especialmente a la Clínica del Adulto Mayor, Departamento de Salud Mental, Departamento de Docencia e Investigación y Comité de Ética. Al Servicio de Consulta Terapéutica y Toxicológica -SECOTT- por el apoyo incondicional y a la Licda. Lucía Arriaga por su revisión.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Roden DM, Wilke RA, Kroemer HK, Stein CM. Pharmacogenomics: the genetics of variable drug responses. Circulation. 2011;123(15):1661-70.
2. Pinto N, Dolan ME. Clinically relevant genetic variations in drug metabolizing enzymes. Curr Drug Metab. 2011;12(5):487-97.
3. Xajil LY, Luna MF, Gaitán E, Vargas R, Higueros R, Saldaña D, et al. Farmacogenética del escitalopram y su aplicación clínica en pacientes geriátricos en Guatemala. Revista Científica. 2017 [inédito].
4. Hicks JK, Bishop JR, Sangkuhl K, et al. Clinical Pharmacogenetics Implementation Consortium (CPIC) Guideline for CYP2D6 and CYP2C19 Genotypes and Dosing of Selective Serotonin Reuptake Inhibitors. Clin Pharmacol Ther. 2015;98(2):127-34.
5. Vervloet D, Durham S. Adverse reactions to drugs. BMJ. 1998;316(7143): 1511-4.
6. Kennedy SH, Andersen HF, Lam RW. Efficacy of escitalopram in the treatment of major depressive disorder compared with conventional selective serotonin reuptake inhibitors and venlafaxine XR: a meta-analysis. J Psychiatry Neurosci. 2006;31(2):122-31.
7. R Development Core Team. R: A language and environment for statistical computing. R Foundation for Statistical Computing, Vienna, Austria. 2013; ISBN 3-900051-07-0, URL http://www.R-project.org.
8. Sebastien L, Julie J, Francois H. FactoMineR: An R Package for Multivariate Analysis. Journal of Statistical Software. 2008;25(1),1-18. 10.18637/jss.v025.i01.
9. Kassambara, A. and Mundt, F.: Factoextra: Extract and Visualize the Results of Multivariate Data Analyses, https://CRAN.R-project.org/package=factoextra, r package version 1.0.3, 2016.
10. Wickham, H. ggplot2: Elegant Graphics for Data Analysis. Springer-Verlag New York, 2016.
11. No man’s land: men, illness, and the NHS. BMJ. 2001;323(7320):1058-60.
12. Woolf SH, Grol R, Hutchinson A, Eccles M, Grimshaw J. Clinical guidelines: potential benefits, limitations, and harms of clinical guidelines. BMJ. 1999;318(7182):527-30.
13. Taber JM, Leyva B, Persoskie A. Why do people avoid medical care? A qualitative study using national data. J Gen Intern Med. 2014;30(3):290-7.
14. Umefjord G, Petersson G, Hamberg K. Reasons for consulting a doctor on the Internet: Web survey of users of an Ask the Doctor service. J Med Internet Res. 2003;5(4):e26. Published 2003 Oct 22. doi:10.2196/jmir.5.4.e26.
15. Kairi JK, Sharma AK. Substitutes of Prescription Medicines – A Review of Concerns Relevant to Doctors and Patients. J Clin Diagn Res. 2017;11(8):FE01-FE05.
16. Ferrucci L, Giallauria F, Guralnik JM. Epidemiology of aging. Radiol Clin North Am. 2008;46(4):643-52, v.
17. Forough AS, Lau ET, Steadman KJ, et al. A spoonful of sugar helps the medicine go down? A review of strategies for making pills easier to swallow. Patient Prefer Adherence. 2018;12:1337-1346. Published 2018 Jul 26. doi:10.2147/PPA.S164406.
18. Ballivet-de-Régloix S, Crambert A, Maurin O, Bonfort G, Marty S, Pons Y. Fishbones in the Upper Aerodigestive Tract: A Review of 24 Cases of Adult Patients. Iran J Otorhinolaryngol. 2017;29(93):215-219.
19. Bennadi, D. Self-medication: A current challenge. J Basic Clin Pharm. 2013;5(1):19-23.
20. Gupta B, Gupta SK, Suri S, Farooque K, Yadav N, Misra M. Efficacy of contrasting background on a drug label: A prospective, randomized study. J Anaesthesiol Clin Pharmacol. 2015;31(2):230-3.
21. Salt E, Frazier SK. Adherence to disease-modifying antirheumatic drugs in patients with rheumatoid arthritis: a narrative review of the literature. Orthop Nurs. 2010;29(4):260-75.
22. Jimmy B, Jose J. Patient medication adherence: measures in daily practice. Oman Med J. 2011;26(3):155-9.
23. Subprograma de Farmacia Hospitalaria. Evaluación de la seguridad de la prescripción del paciente adulto mayor tratado ambulatoriamente en la consulta externa de Medicina Interna del Hospital Roosevelt. Facultad de Ciencias Químicas y Farmacia. 2016.
24. Wessels AM, Jin Y, Pollock BG, et al. Adherence to escitalopram treatment in depression: a study of electronically compiled dosing histories in the ‘Depression: the search for phenotypes’ study. Int Clin Psychopharmacol. 2012;27(6):291-7.
25. Sanchez C, Reines EH, Montgomery SA. A comparative review of escitalopram, paroxetine, and sertraline: Are they all alike? Int Clin Psychopharmacol. 2014;29(4):185-96.
26. Saghafi R, Brown C, Butters MA, et al. Predicting 6-week treatment response to escitalopram pharmacotherapy in late-life major depressive disorder. Int J Geriatr Psychiatry. 2007;22(11):1141-6.
_____
