Liñana Granell C1, Bravo José P2, Sáez Lleó CI2, Belles Medall MD1, Raga Jiménez C1, Ferrando Piqueres R1
1 Farmacéutico Especialista en Farmacia Hospitalaria. Servicio de Farmacia Hospitalaria. Hospital General Universitario de Castellón. Castellón de la Plana (España)
2 Farmacéutico Especialista en Farmacia Hospitalaria. Servicio de Farmacia. Residencia de Personas Mayores Dependientes. Burriana (España)
Fecha de recepción: 25/10/2018 – Fecha de aceptación: 27/12/2018
Correspondencia: Carla Liñana Granell – C/Islas Galápagos, 42 – 07703 Mahón. Islas Baleares (España)
carlalinana@gmail.com
____
Resumen
Introducción: El objetivo fue evaluar el riesgo de ictus y el riesgo de sangrado en pacientes institucionalizados con fibrilación auricular.
Material y métodos: Estudio prospectivo en pacientes institucionalizados. Los criterios de inclusión fueron: pacientes diagnosticados de fibrilación auricular, con o sin tratamiento para la prevención de ictus. Mediante la revisión de historias se recogieron variables demográficas y clínicas. Se les realizó la evaluación de los criterios CHA2DS2-VASc. De la misma forma se evaluó el riesgo de hemorragia, mediante la escala HAS-BLED, partiendo de los factores de riesgo asociados con la probabilidad de sangrado.
Resultados: Se incluyeron 53 pacientes (86,4±6,4 años; 30,2% hombres). De éstos, 37 (69,8%) estaban correctamente anticoagulados. Del 31,5% restante, 5 pacientes (31,2%) no llevaban ningún tipo de tratamiento anticoagulante o antiagregante y 11 (68,7%) estaban tratados solamente con antiagregantes. Se procedió a la intervención farmacéutica en los pacientes que no se adecuaban a los criterios de ictus. De los pacientes no tratados: 2 fallecieron antes de la intervención, 2 se recomendó su derivación a Cardiología y en uno no se realizó intervención alguna por edad muy avanzada. En los pacientes antiagregados se decidió no modificar el tratamiento. Los motivos fueron: alto riesgo de sangrado, edad muy avanzada, demencia avanzada o enfermedad terminal, riesgo moderado de ictus y déficit de factores de coagulación.
Conclusion: El riesgo de ictus en pacientes de edad avanzada con fibrilación auricular es elevado, por lo que es importante un control de los factores de riesgo y de la necesidad o no de introducir tratamiento anticoagulante.
Palabras clave: Paciente geriátrico, fibrilación auricular, ictus, riesgo hemorragia.
Auricular pharmaceutical intervention after evaluation of the risk of ictus in elderly patients institutionalized with atrial fibrillation
Summary
Background: Evaluate the risk of having a stroke and the risk of bleeding in institutionalized patients with atrial fibrillation.
Methods: It was a prospective study in institutionalized patients. Inclusion criteria were: patients diagnosed with atrial fibrillation, with or without treatment for the prevention of stroke. Demographic and clinical variables were collected by reviewing medical records. The evaluation of the CHA2DS2-VASc criteria was performed. The risk of hemorrhage was also assessed using the HAS-BLED scale, based on the risk factors associated with the probability of bleeding.
Results: We included 53 patients (86.4±6.4 years, 30.2% men). Of these, 37 (69.8%) were correctly anticoagulated. Of the remaining 31.5%, 5 patients (31.2%) did not have any type of anticoagulant or antiaggregant treatment and 11 (68.7%) were treated with antiaggregant alone. Pharmaceutical intervention was performed in patients who did not meet stroke criteria. Of the untreated patients: 2 died before the intervention, 2 were recommended to be referred to cardiology and in one there was no intervention because of very advanced age. In the antiaggregate patients it was decided not to modify the treatment. The reasons were: high risk of bleeding, very advanced age, advanced dementia or terminal illness, moderate risk of stroke and clotting factor deficiency.
Conclusion: Risk of stroke in elderly patients with atrial fibrillation is high, so it is important to control the risk factors and the need or not to introduce anticoagulant treatment.
Key Words: Geriatric, atrial fibrillation, cerebral stroke, hemorrhage, risk.
____
Introducción
La fibrilación auricular (FA) es la arritmia más frecuente en la población y su prevalencia aumenta con la edad. Tiene una alta morbilidad tanto por los síntomas directos como por sus efectos secundarios. Entre ellos destacar que es un factor de riesgo importante de desarrollo de ictus debido a tromboembolismo. La FA no valvular multiplica por 5 el riesgo de ictus, pero la FA valvular lo hace por 20. Más de 3 millones de personas en el mundo sufren un ictus relacionado con la FA cada año, y estos ictus son más graves e incapacitantes que la media1. El riesgo de ictus es similar para cualquier tipo de FA (paroxística, persistente, o permanente) y para el flúter, y en cualquiera de ellos, la edad avanzada es el principal factor de riesgo. El 75% de los ictus de circulación anterior en los pacientes con FA son cardioembólicos2.
La prevención de las complicaciones tromboembólicas es uno de los principales objetivos de la estrategia terapéutica de la FA, en concreto la reducción del riesgo tromboembólico con la utilización de tratamiento antitrombótico en función de una valoración riesgo/beneficio concreta para cada paciente. Los factores de riesgo de ictus y/o embolismo sistémico en pacientes con FA son los siguientes: antecedente de accidente cerebro-vascular (ACV), edad avanzada, diabetes mellitus (DM), hipertensión arterial (HTA), enfermedad arterial coronaria e insuficiencia cardiaca congestiva (ICC). Todos los pacientes con FA que presenten alguno de estos factores de riesgo asociados deben ser tratados con medicación antitrombótica, anticoagulación oral (ACO) o antiagregación, ácido acetilsalicílico (AAS) o clopidogrel, individualizada en cada caso particular, según la relación riesgo/beneficio.
Se han desarrollado varios instrumentos para definir el riesgo de ictus de cada paciente con FA. El recomendado en la actualidad es el Congestive heart failure, Hypertension, Age >75, Diabetes, prior Stroke/transient ischemic attack-Vascular disease, Age 65-74 years, Sex category (CHA2DS2-VASc)3, que mejora la definición del riesgo de su antecesor, el CHADS2, el cual presentaba limitaciones, como eran un gran porcentaje de pacientes catalogados de riesgo intermedio y la falta de algunos factores de riesgo como el sexo y la enfermedad vascular periférica6. Esta escala se utiliza para determinar si el paciente requiere o no tratamiento anticoagulante o antiagregante. Los factores de riesgo son acumulativos, y la presencia simultánea de dos o más factores de riesgo «clínicamente relevantes no mayores» justificaría un riesgo de ictus lo suficientemente elevado para requerir anticoagulación.
La amplia utilización de los ACO en pacientes con FA, y el riesgo de hemorragia que lleva implícito, ha obligado a desarrollar varios instrumentos para predecir el riesgo de hemorragia durante el primer año de anticoagulación. El más utilizado es el Hypertension, Abnormal renal/liver function, Stroke, Bleeding history or predisposition, Labile INR, Elderly (>65), Drugs/alcohol con-comitantly (HAS-BLED)4. Dicha escala permite calcular el riesgo de sangrado en pacientes con FA, partiendo de los factores de riesgo asociados con la probabilidad de sangrado, y ha demostrado su utilidad para definir a los pacientes de alto riesgo, identificar los factores que deben ser optimizados para una anticoagulación segura y ayudar en el proceso de la toma de decisiones del tratamiento antitrombótico.
Durante las últimas décadas han sido evaluadas varias modalidades antitrombóticas en esta situación clínica, sin embargo solo los antagonistas de la vitamina K en dosis ajustada, el inhibidor del factor II (dabigatrán) y los inhibidores del factor Xa (rivaroxabán, apixabán y edoxabán) han demostrado eficacia y seguridad1. El AAS y el clopidogrel, como antiagregantes, también son alternativas utilizadas con frecuencia en los ancianos13.
En el cuidado del paciente anciano institucionalizado se debe considerar el carácter pluripatológico del mismo, la presencia de síndromes geriátricos íntimamente relacionados con su calidad de vida, y las necesidades y expectativas del paciente. Es necesario desarrollar una farmacoterapia de calidad y minimizar el riesgo intrínseco que conlleva la utilización de medicamentos11.
El objetivo del presente estudio es evaluar el riesgo de presentar un ictus y el riesgo de sangrado en pacientes institucionalizados en residencias para personas mayores dependientes (RPMD) diagnosticados de arritmia cardiaca por fibrilación auricular (ACxFA). El objetivo secundario del estudio es evaluar el impacto de la intervención farmacéutica realizada.
Material y métodos
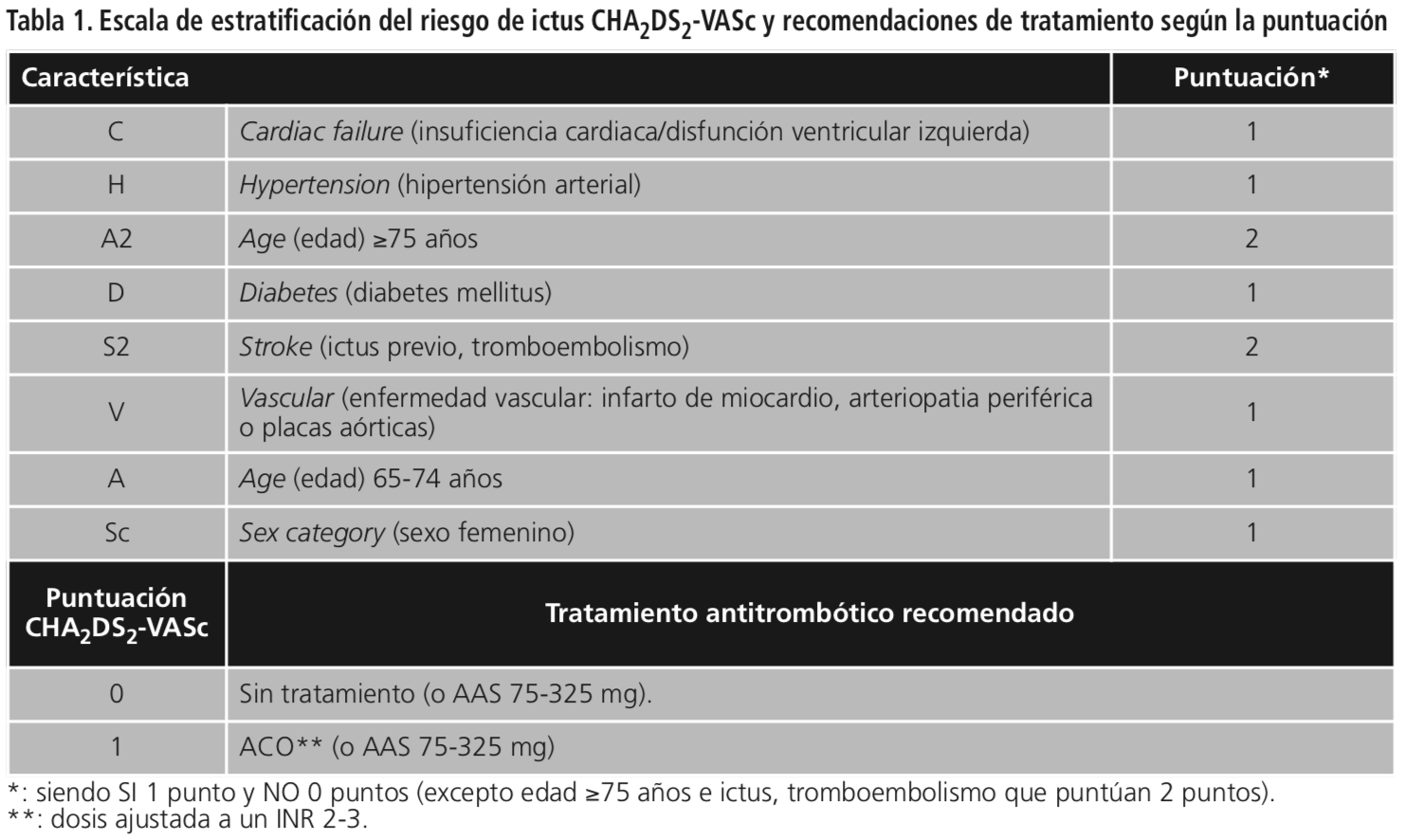
Estudio observacional retrospectivo realizado entre febrero del 2016 y abril del 2016 en un total de 414 pacientes institucionalizados en tres RPMD dependientes del mismo Servicio de Farmacia hospitalario ubicado en un centro sociosanitario. Los criterios de inclusión utilizados fueron: todos los pacientes diagnosticados de ACxFA, con o sin tratamiento para la prevención de ictus. Mediante la revisión de historias clínicas y la consulta del programa informático Sinfhos® se recogieron las variables demográficas y clínicas necesarias para el estudio. A los pacientes seleccionados se les realizó la evaluación de los criterios CHA2DS2-VASc5 puntuando las siguientes variables: insuficiencia cardiaca, hipertensión, edad (>75), diabetes mellitus, ictus previo, enfermedad vascular y sexo femenino. El resultado de 1 a 9 puntos determina el tipo de riesgo y porcentaje de riesgo a presentar un ictus por año.
Se utiliza para determinar si el paciente requiere o no tratamiento con anticoagulante o antiagregante. En la Tabla se incluyen las recomendaciones de tratamiento según la puntuación del CHA2DS2-VASc en pacientes con FA7. (Tabla 1).
De la misma forma se evaluó el riesgo de hemorragia de estos pacientes, mediante la escala HAS-BLED, partiendo de los factores de riesgo asociados con la probabilidad de sangrado: hipertensión, función renal y hepática, ACV previo, historia previa de sangrado, INR lábil, edad (>65), fármacos y alcohol.
El resultado, de 1 a 9 puntos, nos determina el tipo de riesgo de sangrado tal y como se indica en la Tabla 2. Una puntuación de 3 o más puntos indica un mayor riesgo de sangrado en un año con la anticoagulación correcta y justifica una vigilancia o una revisión del paciente, de manera más regular. El riesgo se basa en la posibilidad de desarrollar un proceso hemorrágico (hemorragia intracraneal, una hemorragia que requiera hospitalización o que necesite transfusión) o una caída de hemoglobina >2g/l8-10.
Este estudio fue diseñado respetando la confidencialidad de los datos de carácter personal, según la Ley Orgánica 15/1999 de Protección de Datos de Carácter Personal.

Resultados
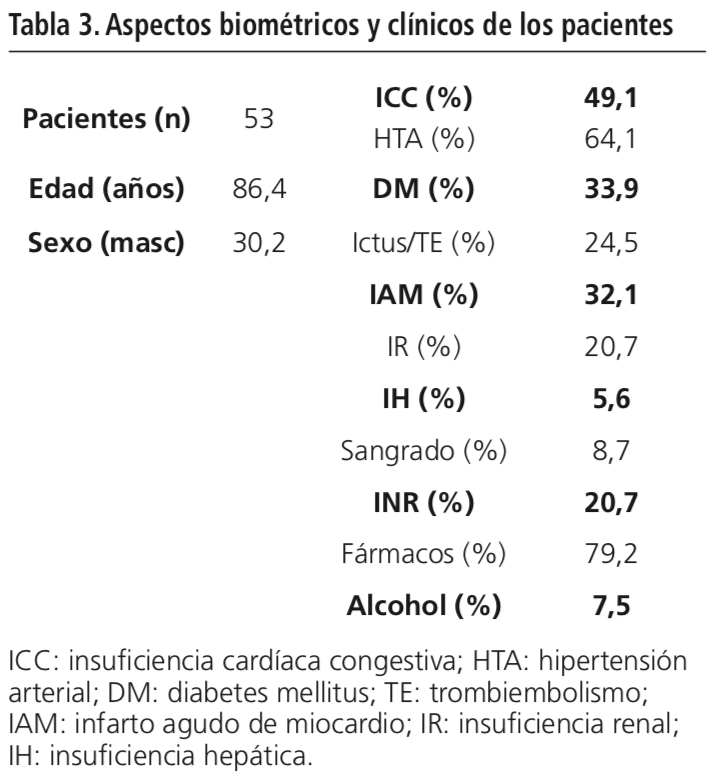
Se incluyeron un total de 53 pacientes con una media de edad de 86,4±6,4 años, de los cuales un 30,2% eran hombres, a los que se les realizaron ambas evaluaciones: CHA2DS2-VASc y HAS-BLED. El 49,1, 64,1 y 33,9% de los pacientes sufrían enfermedades crónicas como ICC, HTA y DM respectivamente. Un 24,5% tenía antecedentes de ictus o tromboembolismo (TE) previo y un 32,1% de infarto agudo de miocardio (IAM). El 20,7% sufrían insuficiencia renal (IR) y el 5,6% insuficiencia hepática (IH). Un 8,7% tenía una historia previa de sangrado, un 20,7% INR inestable o elevado y un 79,2% tomaba otros fármacos que podían predisponer al sangrado. Por último un 7,5% tenía antecedentes de enolismo. EL resumen de las características básicas de los pacientes se muestra en la Tabla 3.
Se obtuvo una puntuación CHA2DS2-VASc media de 5,8±1,4, con riesgo medio de presentar un ictus por año de 7,4±2,7%.
El 100% de los pacientes obtuvieron valores de riesgo de ictus entre moderado y alto, por lo tanto todos deberían llevar un tratamiento profiláctico con anticoagulantes, según la clasificación de CHA2DS2-VASc utilizada. Al realizar el análisis de HAS-BLED se obtuvo que un 26,4% de los pacientes sufrían un riesgo intermedio de hemorragia y un 73,6% un riesgo alto de padecer algún tipo de hemorragia.
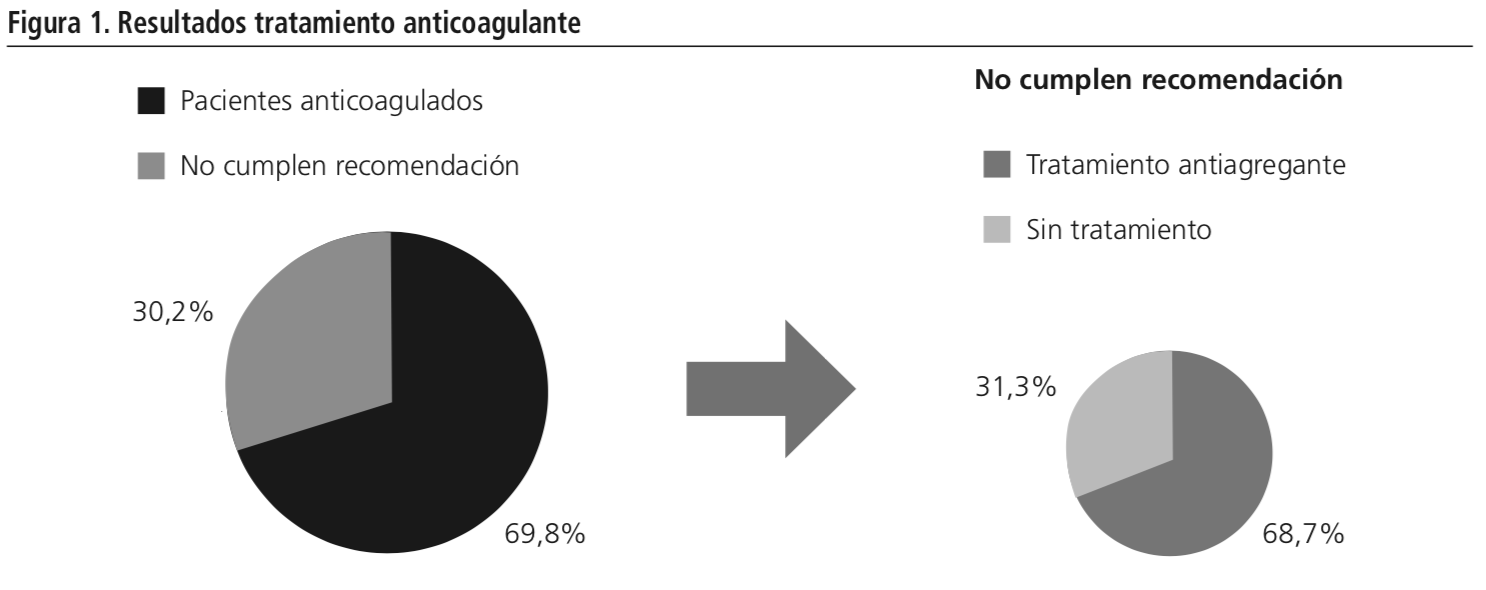
El análisis indicó que el 69,8% (n=37) de los pacientes recibía tratamiento anticoagulante, es decir, cumplían con la recomendación. De estos, el 75,7% tomaba anticoagulación convencional como acenocumarol o warfarina, el 18,9% tomaba nuevos anticoagulantes (apixaban y rivaroxaban) y el 5,4% estaba anticoagulado con heparinas de bajo peso molecular de manera crónica.
El 30,2% (n=16) restante de los pacientes no tomaba el tratamiento anticoagulante recomendado según la escala CHA2DS2-VASc. De estos el 68,7% (n=11) estaban tratados con antiagregantes (AAS o clopidogrel) y el 31,3% (n=5) no llevaba ningún tipo de tratamiento. Estos resultados se muestran en la Figura 1.
Un 68,7% de los pacientes que no se adecuaban a las recomendaciones tenían un riesgo ≥4 de sufrir un evento cardiovascular.
De los pacientes no tratados, el 33,3% tenían un riesgo alto de sufrir hemorragia según los criterios HAS-BLED, mientras que en los tratados con antiagregantes era de un 72 (7%).
Se procedió a la intervención farmacéutica en los pacientes que no llevaban ningún tratamiento para la prevención del ictus. De estos, el 40% (n=2) fallecieron antes de la intervención, por motivos diferentes al del estudio, en un 40% (n=2) se valoró el inicio de tratamiento antiagregante por edad avanzada y alto riesgo de sangrado. En el 20% restante (n=1), tras consulta con el médico prescriptor se consideró adecuado no realizar ningún tipo de intervención (paciente de 99 años).
En los pacientes tratados con antiagregantes tras revisión y consulta con los médicos de referencia se decidió no modificar el tratamiento. Los motivos principales de no intervención fueron: alto riesgo de sangrado (27,3%), edad muy avanzada (18,1%), demencia avanzada (27,3%), enfermedad terminal (9,1%), riesgo moderado de ictus (9,1%) y déficit de factores de coagulación (9,1%).
Discusión
El envejecimiento es un proceso fisiológico normal en el que intervienen factores intrínsecos como cambios biológicos, morfológicos, bioquímicos y psicológicos, y factores extrínsecos relacionados con el entorno. En el anciano, el incremento de las enfermedades y su simultaneidad, así como la cronicidad o la invalidez que suponen implican un mayor consumo de medicamentos. Los cambios fisiológicos que acompañan al envejecimiento afectan a múltiples funciones, como la capacidad para metabolizar fármacos o el comportamiento de los receptores, o bien se favorecen las interacciones con otros medicamentos11. Además el riesgo de ictus en pacientes de edad avanzada con ACxFA es elevado, por lo que es importante un control de los factores de riesgo y de la necesidad o no de introducir tratamiento anticoagulante.
En el presente estudio se han evaluado las características biométricas y el estado de salud de 53 pacientes institucionalizados diagnosticados de ACxFA y la necesidad de tratamiento anticoagulante según el riesgo a sufrir un accidente cerebro-vascular así como el riesgo de hemorragia, y se ha realizado una intervención farmacéutica en aquellos pacientes que no cumplían las recomendaciones7,10. Con esto se ha querido demostrar una parte del gran campo que abarca la vigilancia farmacoterapéutica en este tipo de pacientes ancianos-crónicos-polimedicados. La importancia del seguimiento farmacoterapéutico en pacientes institucionalizados es indispensable para evitar un aumento en la morbi-mortalidad.
Los efectos de los cambios relacionados con la edad son variables y difíciles de predecir. Por ello, cada paciente debe ser evaluado de forma individualizada y debe ser estudiado desde todas las áreas por un equipo multidisciplinar. La diversidad e interacción de distintos aspectos clínicos, físicos, funcionales, psicológicos y sociales en el manejo del paciente geriátrico requiere la participación de diferentes profesionales: médico, enfermería, fisioterapeuta, terapeuta ocupacional, trabajador social, psicólogo y farmacéutico. Debe de existir una metodología de trabajo en equipo para conseguir un objetivo común para el paciente. El papel del farmacéutico en ese equipo multidisciplinar es optimizar el plan terapéutico, minimizar los eventos adversos relacionados con la medicación y mejorar los resultados en calidad de vida en el paciente. Por todo ello, se considera indispensable el seguimiento farmacoterapéutico del paciente institucionalizado. El seguimiento y la validación farmacoterapéutica no se limita a un episodio agudo hospitalario, sino que se trata de un tratamiento crónico en un paciente de edad avanzada, por lo que es muy importante conocer el estado físico y psíquico del paciente, adaptar su medicación crónica a la guía farmacoterapéutica de la residencia y hacer un seguimiento y un mantenimiento del tratamiento según la evolución del paciente. Es importante también estudiar el estado nutricional, disfagia y capacidad del paciente para conocer y tomar la medicación.
El trabajo realizado presenta una serie de limitaciones: la muestra es limitada; condicionada directamente por la población de pacientes ancianos institucionalizados con AcxFA que hay en el área geográfica de estudio. Además, al tratarse de un estudio retrospectivo puede haber pérdida de información en las variables recogidas de la historia clínica. Por último, se trata de pacientes ancianos con muchas comorbilidades y polimedicados, por lo que no siempre es posible seguir las recomendaciones de anticoagulación tal y como están descritas en la bibliografía12.
En este estudio se ha demostrado que el cuidado del paciente anciano institucionalizado no debe dirigirse a tratar cada una de las enfermedades de forma aislada, sino que se debe considerar el carácter pluripatológico, la presencia de síndromes geriátricos íntimamente relacionados con su calidad de vida, y las necesidades y expectativas del paciente. Además en este tipo de pacientes no siempre es posible ni conveniente adaptarse exclusivamente a lo que recomiendan las guías, se debe individualizar el tratamiento según la situación, siendo siempre la seguridad del paciente una prioridad. Por lo que es necesario desarrollar una farmacoterapia de calidad y minimizar el riesgo intrínseco que conlleva la utilización de medicamentos.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Veiga Fernández F, Malfeito Jiménez M del R, Barros Cerviño SM, et al. Oral anticogulation for non-valvular atrial fibrilation in the elderly. Rev Esp Geriatr Gerontol. 2015 May-Jun;50(3):134-42.
2. Bogousslavsky J, van Melle G, Regli F, et al. Pathogenesis of anteriorcirculation stroke in patients with nonvalvular atrial fibrillation: The LausanneStroke Registry. Neurology. 1990;40:1046-50.
3. Lip GY, Nieuwlaat R, Pisters R, et al. Refining clinical risk strati-fication for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the euro heart survey on atrial fibrillation. Chest. 2010;137:263-72.5.
4. Pisters R, Lane DA, Nieuwlaat R, et al. A novel user-friendlyscore (HAS-BLED) to assess 1-year risk of major bleeding in patients with atrialfibrillation: The Euro Heart Survey. Chest. 2010;138:1093-100.
5. Olesen JB, Lip GY, Hansen ML, et al. Validation of risk stratification schemes for predicting stroke and thromboembolism in patients with atrial fibrillation: nationwide cohort study. BMJ. 2011;342:d124.
6. Camm AJ, Kirchhof P, Lip GY, et al. Guías para el manejo de la fibrilación auricular: Grupo para el manejo de la fibrilación de la Sociedad Europea de Cardiología. Eur Heart J. 2010;31:2369-2429.
7. Documentos www.1aria.com Evaluación del riesgo de ictus en paciente con fibrilación auricular. Escala CHA2DS2-VASc. [05/04/2015; 26/06/2017] Disponible en: http://www.1aria.com/docs/sections/ayudaRapida/ayudaDiagnostico/ EscalaCHA2DS2-VASc.pdf.
8. Pisters R, Lane DA, Nieuwlaat R, et al. «A novel user-friendly score (HAS-BLED) to assess one-year risk of major bleeding in atrial fibrillation patients: The Euro Heart Survey.» Chest. 2010 Nov;138(5):1093-100.
9. Lip GYH, Frison L, Halperin JL, et al. Comparative validation of a novel risk score for predicting bleeding risk in anticoagulated patients with atrial fibrillation: the HAS-BLED (Hypertension, Abnormal Renal/Liver Function, Stroke, Bleeding History or Predisposition, Labile INR, Elderly, Drugs/Alcohol Concomitantly) score. J Am Coll Cardiol. 2011;57:173-80.
10. Documentos www.1aria.com Evaluación del riesgo de hemorragia en paciente con fibrilación auricular. Escala HAS-BLED. [05/04/2015; 26/06/2017] Disponible en: http://www.1aria.com/contenido/fibrilacion/fibrilacion-ayuda/fibrilacion-hemorragia.
11. Bravo José P, Montañés Pauls B, Martínez Martínez M. Cuidados farmacéuticos en personas en situación de dependencia. Aspectos generales y farmacoterapia. Capitulo: Farmacoterapia asistencial. Cuidado farmacéutico en el paciente geriátrico. 2009;107-197.
12. Centro Cochrane Iberoamericano, coordinador. Guía de práctica clínica sobre la prevención primaria y secundaria del ictus. Madrid: Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Consumo. Agència d’Avaluació de Tecnologia i Recerca Mèdiques; 2008. Guía de práctica clínica: AATRM N.º 2006/15.
13. Stroke Prevention in Atrial Fibrillation Study. Final results. Circulation. 1991;84:527-39.
____
