Experiencia de utilización de agentes biológicos para el tratamiento de la psoriasis moderada-grave
Ruiz-Gutiérrez J1, Alonso-Castro V1, Catena-Rallo P2, Roustán-Gullón G3
1 Servicio de Farmacia
2 Medicina de Familia y Comunitaria
3 Servicio de Dermatología
Hospital Universitario Puerta de Hierro-Majadahonda. Majadahonda (España)
____
Resumen
Objetivo: Mostrar la experiencia de un hospital de tercer nivel en el uso de biológicos para el tratamiento de la psoriasis moderada-grave, describiendo las características de los pacientes, el perfil de utilización de los biológicos, los resultados de la utilización y los efectos adversos observados.
Método: Estudio observacional retrospectivo de la utilización de biológicos para la psoriasis moderada-grave. Se incluyeron los pacientes que sin haber recibido terapia biológica previa, entre el 1 de enero de 2010 y el 31 de mayo de 2012 iniciaron tratamiento con algún biológico.
Resultados: Se incluyeron 59 pacientes, que fueron tratados con infliximab (18), adalimumab (28) y ustekinumab (13), con una media de 15,1±10,2 años desde el diagnóstico. Las comorbilidades más frecuentes fueron las endocrino-metabólicas. Al final del estudio, ustekinumab mostró una tasa de persistencia significativamente mayor que adalimumab (p=0,026), mientras que adalimumab fue el que más retiradas por buena respuesta consiguió (p>0,05). Los cambios de tratamiento fueron significativamente más frecuentes con infliximab (44,4%) que con ustekinumab (7,7%) (p=0,045); adalimumab mostró una frecuencia de cambio del 35,7%. No hubo diferencias en la tasa de efectos adversos, siendo los más frecuentes las infecciones de vías aéreas superiores.
Conclusiones: Los resultados obtenidos permiten conocer las características de los pacientes que inician tratamiento con fármacos biológicos para el tratamiento de la psoriasis moderada-grave, así como el perfil de utilización de éstos, y los resultados de eficacia y seguridad en la práctica clínica habitual, fuera del ambiente controlado de la investigación clínica.
Palabras clave: Psoriasis, terapia biológica, infliximab, adalimumab, ustekinumab.
Experience of use of biologic agents for the treatment of moderate to severe psoriasis
SUMMARY
Objective: To show the experience of a third level hospital in the use of biologics for the treatment of moderate-severe psoriasis, describing patients’ characteristics, profile of use of biologics, results of use and adverse effects.
Method: Retrospective observational study of the use of biologics for moderate-severe psoriasis. Patients that had not previously received biologic therapy and started treatment with a biologic between January 2010 and May 2012 were included.
Results: Medical records of 59 patients were reviewed; they were treated with infliximab (18), adalimumab (28) and ustekinumab (13), with a mean time until diagnosis of 15.1±10.2 years. The most frequent comorbidities were endocrine-metabolic. At the end of the study, ustekinumab showed a significantly higher survival rate than adalimumab (p=0.026), while adalimumab was the biologic that achieved more withdrawals due to good response (p>0.05). Changes in treatment were significantly more frequent with infliximab (44.4%) than with ustekinumab (7.7%) (p=0.045); the frequency of change with adalimumab was 35.7%. No differences were observed in the rate of adverse effects. The most frequent adverse effects were upper respiratory tract infections.
Conclusions: These results show the characteristics of patients who start treatment for moderate-severe psoriasis with biologic therapy, profile of use of biologics, and their results in terms of efficacy and security in clinical practice, out of the controlled environment of clinical investigation.
Key Words: Psoriasis, biologic therapy, infliximab, adalimumab, ustekinumab.
____
Introducción
La psoriasis es un trastorno de carácter sistémico inflamatorio y curso crónico-recidivante1, que en sus formas graves se asocia con comorbilidades importantes e incluso con un aumento de la mortalidad por el incremento del riesgo cardiovascular2-4. El tratamiento de la psoriasis moderada-grave ha experimentado un gran cambio en los últimos años con la introducción de los agentes biológicos, que se han desarrollado gracias a la investigación de los mecanismos moleculares implicados en la enfermedad. El factor de necrosis tumoral alfa (TNFα), una citoquina proinflamatoria que participa en numerosas reacciones inflamatorias mediadas por el sistema inmunológico, entre ellas la activación de linfocitos T característica de la psoriasis, es la diana contra la que se dirigen la mayoría de los biológicos usados para el tratamiento de la psoriasis, incluyendo a infliximab, etanercept y adalimumab.
Por otro lado, ustekinumab se une a la subunidad p40 de las IL-12 e IL-23, inhibiendo la unión a sus receptores celulares, lo que impide la diferenciación de los linfocitos T a Th1 y Th17 y su posterior participación en la formación de las placas de psoriasis2-4. Numerosos ensayos clínicos han demostrado la eficacia y seguridad de estos nuevos agentes por separado frente a placebo5, pero hasta la fecha únicamente se ha publicado un estudio controlado comparando dos biológicos entre sí, ustekinumab y etanercept6. Por esta razón, los estudios observacionales son una importante fuente de información para evaluar las diferencias entre las terapias biológicas en cuanto a su efectividad y seguridad a largo plazo7-10.
El objetivo de este estudio es reflejar la experiencia de un hospital de tercer nivel de atención español en el uso de fármacos biológicos para el tratamiento de la psoriasis moderada-grave, describiendo las características de los pacientes, el perfil de utilización de los biológicos, los resultados de la utilización (mediante la tasa de persistencia) y los efectos adversos observados.
Método
Se realizó un estudio observacional retrospectivo de la utilización de los fármacos biológicos para el tratamiento de la psoriasis moderada-grave en un hospital terciario español. Los criterios de inclusión fueron: 1) pacientes que hubieran iniciado de tratamiento para la psoriasis moderada-grave con algún biológico (etanercept, adalimumab, infliximab y ustekinumab) entre el 1 de enero de 2010 y el 31 de mayo de 2012, y 2) que no hubieran recibido terapia biológica previa (naïve). Se revisaron las historias clínicas de los pacientes hasta el 31 de noviembre de 2012. Las fuentes de información utilizadas fueron el programa de prescripción electrónica (Farmatools® versión 2.4) y el registro electrónico de las historias clínicas (Selene® versión 5.3). Se recogieron variables demográficas y clínicas generales (edad, sexo, peso, comorbilidades) así como características clínicas específicas del cuadro psoriásico (tiempo entre diagnóstico y prescripción del tratamiento biológico, gravedad) y del tratamiento (medicamentos utilizados previamente, fármaco biológico seleccionado, con dosis, pauta y duración, y fármacos concomitantes).
Para evaluar la eficacia del tratamiento se midió la tasa de persistencia de los distintos biológicos (porcentaje de pacientes que continuaban con el fármaco inicial al final del estudio) y se clasificó a los pacientes en uno de los siguientes grupos: 1) pacientes que continuaban con el primer fármaco biológico prescrito, 2) pacientes a los que se les suspendió el biológico o abandonaron el tratamiento, 3) pacientes a los que se les retiró el biológico por buena respuesta clínica y 4) pacientes que cambiaron de tratamiento. En este último caso se recogió el fármaco biológico al que cambiaron, el fármaco que se añadió o la nueva pauta de administración. Se incluyó, además, información sobre los efectos adversos registrados durante el tratamiento con el medicamento biológico.
Se siguieron los protocolos establecidos en el hospital para acceder a los datos de las historias clínicas de los pacientes.
El análisis estadístico se realizó utilizando el paquete estadístico SPSS (versión 14.0). Para los datos cuantitativos se calcularon parámetros descriptivos estándar: media, mediana, desviación estándar y valores extremos. Las variables cualitativas de resultado principal se presentaron en valor absoluto y porcentaje. El estudio de la normalidad de las distribuciones se realizó con la prueba de ajuste de Shapiro-Wilk y los test Kruskall-Wallis y el ANOVA para el contraste de medias entre los tres grupos. La comparación entre las variables categóricas y la respuesta (continuación, retirada o cambio) se realizó mediante la prueba c2 corregida por Yates en el caso de frecuencias esperadas <5, y la prueba c2 de tendencia lineal para tablas 2xN. Para todas las pruebas se aceptó un nivel de significación inferior a 0,05 en contraste bilateral.
Resultados
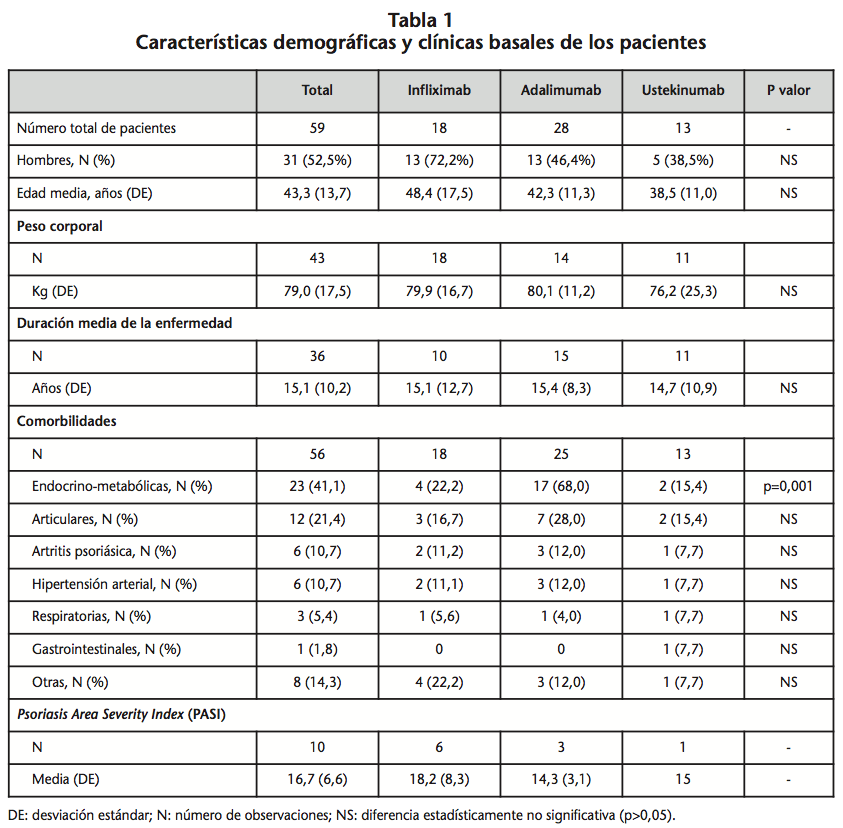
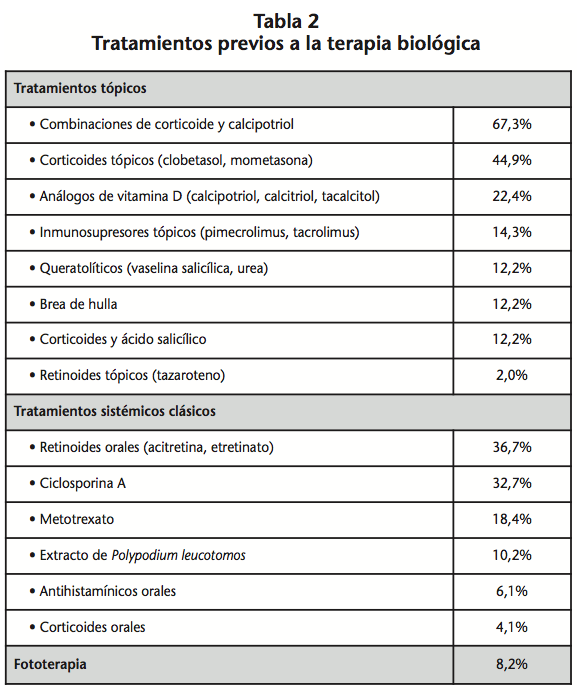
La población estudiada fue de 59 pacientes, cuyas características demográficas y clínicas basales se muestran en la tabla 1. Los tratamientos utilizados con anterioridad a los biológicos se recogen en la tabla 2.
A todos los pacientes se les realizó un cribado previo al tratamiento con biológico: radiografía de tórax, intradermorreacción de Mantoux junto con booster a las 48-72 horas, serología de virus hepatitis B y C, VIH, virus herpes zóster, hemograma y bioquímica sérica. En los 15 casos en los que la prueba de Mantoux fue positiva, aunque el paciente no presentara alteraciones radiológicas, se instauró quimioprofilaxis con isoniazida 300 mg al día hasta completar 9 meses.
Durante el período de estudio, 18 pacientes (30,5%) iniciaron tratamiento con infliximab, 28 (47,5%) con adalimumab y 13 (22,0%) con ustekinumab; ningún paciente comenzó tratamiento con etanercept. Las medianas, el percentil 25 y percentil 75, así como los valores máximo y mínimo de la duración en días del primer tratamiento aparecen representados en la figura 1. Todos los pacientes realizaron una fase inicial de inducción, según lo señalado en las fichas técnicas de los distintos productos11-13. En la fase de mantenimiento, el 100% de los pacientes de ustekinumab siguió la pauta de una administración cada 12 semanas, mientras que a un paciente (5,6%) de infliximab le adelantaron una de las dosis dos semanas (acortando el intervalo de administración de 8 a 6 semanas) y tres pacientes (10,7%) de adalimumab tuvieron que intensificar la pauta, con administraciones cada 10 días en lugar de cada dos semanas. En cuanto a las dosis administradas, todos los pacientes de infliximab recibieron dosis correspondientes a 5 mg/kg, todos los pacientes de adalimumab recibieron 40 mg, y todos los pacientes de ustekinumab, excepto uno que recibió 90 mg debido a su peso, recibieron 45 mg en cada administración.
La mayoría de los pacientes recibieron el biológico en monoterapia, salvo dos pacientes que recibieron tratamiento combinado de adalimumab con metotrexato. Además, al 33,2% (20) de los pacientes se les prescribió algún tratamiento tópico concomitante durante el tratamiento con el biológico, sin observarse diferencias estadísticamente significativas en función del biológico utilizado.
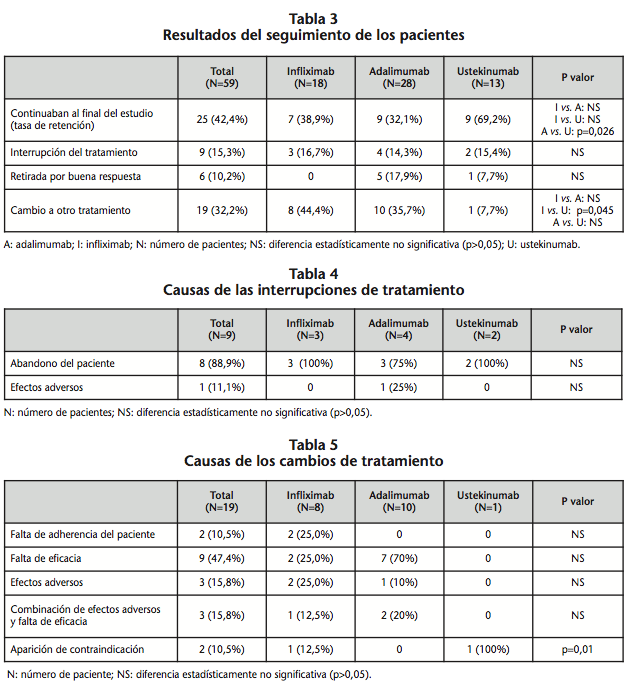
Los resultados del seguimiento de los pacientes, desglosados por fármaco, se muestran en la tabla 3. A tres de los pacientes que comenzaron tratamiento con adalimumab se les suspendió temporalmente el biológico por mejoría clínica durante distintos intervalos de tiempo a lo largo del estudio, pero reiniciaron el tratamiento con el mismo biológico por aparición de nuevos brotes. Dos de estos pacientes continuaban con adalimumab al final del estudio y a uno de ellos se le había suspendido por buena respuesta.
En la tabla 4 se recogen las causas de las interrupciones de tratamiento y en la tabla 5 se detallan las causas del cambio de terapia. La contraindicación que motivó el cambio de tratamiento a fototerapia en el paciente que estaba recibiendo infliximab fue el diagnóstico de un cáncer de vejiga, y en el que estaba recibiendo ustekinumab la imposibilidad de iniciar quimioprofilaxis contra la tuberculosis tras Mantoux positivo debido a que presentaba hipertransaminemia e hígado graso.
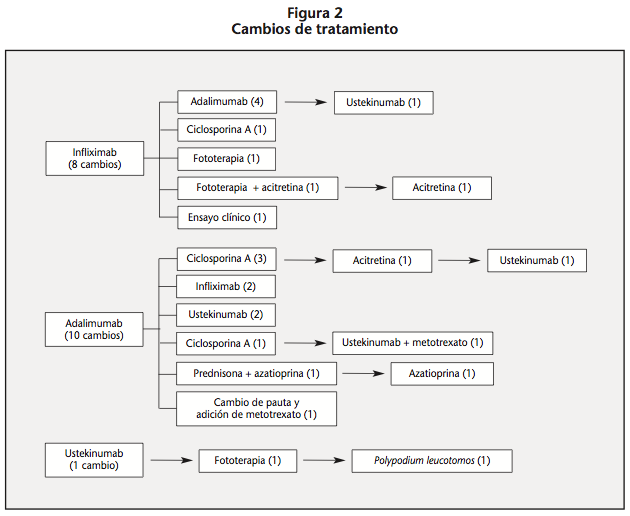
Del total de 19 pacientes que requirieron cambio de tratamiento, el 68,4% cambió una sola vez, el 26,3% realizó dos cambios y el 5,3% requirió tres cambios. En la figura 2 se muestran los cambios de tratamiento realizados durante el estudio. Entre los cambios por falta de eficacia, todos excepto dos se debieron a fallo secundario (pérdida de eficacia tras respuesta inicial). Los fallos primarios (respuesta insuficiente desde el inicio) se produjeron en un paciente que inició tratamiento con adalimumab, que cambió a ciclosporina A, y un paciente que estaba recibiendo infliximab, al que se le cambió por adalimumab, que resultó eficaz durante 22 meses pero al que finalmente desarrolló resistencia. Entre los pacientes a los que fue necesario cambiar de tratamiento debido a falta de respuesta se encontraban los 3 pacientes a los que se intensificó la pauta de adalimumab.
Un 44,1% (26) de los pacientes presentaron alguna reacción adversa durante el período de estudio. La tabla 6 recoge las reacciones adversas registradas en 7 de los 18 pacientes de infliximab (38,9%), 14 de 28 de adalimumab (50,0%) y 5 de 13 de ustekinumab (38,5%). No se observaron diferencias estadísticamente significativas en la frecuencia de efectos adversos en función del fármaco biológico. Solo una reacción adversa (faringitis y candidiasis oral) en un paciente de adalimumab motivó la suspensión del tratamiento, mientras que las reacciones adversas fueron la causa del cambio de tratamiento en 6 pacientes (Tablas 4 y 5). Destacan el desarrollo de un cáncer de vejiga en un paciente que estaba recibiendo infliximab, motivo por el cual fue suspendido tras 25 meses de tratamiento, un caso de lupus inducido por infliximab y un caso de hepatitis autoinmune por adalimumab.
Discusión
Las características demográficas de los pacientes correspondieron a individuos adultos de edad intermedia, 43 años, con un ligero predominio del sexo masculino. Este perfil es semejante al de muestras de pacientes incluidas en otros estudios en cuanto a la edad media, pero difiere en la proporción entre hombres y mujeres, que suele ser de 6-7 hombres por cada 3-4 mujeres8-10,14. La muestra presentó las características clínicas (PASI basal, tiempo medio transcurrido desde el diagnóstico) generalmente observadas en otros estudios similares8-10. El primer tratamiento en pacientes que no habían recibido terapia biológica antes fue adalimumab (47,5%), seguido de infliximab (30,5%) y por último ustekinumab (22%), sin ningún paciente que iniciara con etanercept. Esta distribución puede deberse a distintas causas, y es un dato que no suele coincidir en los distintos estudios publicados, ya que la decisión para elegir un medicamento biológico es individualizada para cada paciente. Sin embargo, es llamativa la ausencia del etanercept tanto en la lista de biológicos elegidos primero, como de los prescritos en caso de cambio de tratamiento, ya que en otros estudios este biológico aparece entre los más utilizados9,10. Una causa de la baja representación de pacientes que iniciaron tratamiento con ustekinumab es su reciente introducción en el arsenal terapéutico para el tratamiento de la psoriasis de moderada a grave en el momento del estudio.
Varios de los pacientes que estaban recibiendo tratamiento con adalimumab precisaron una intensificación de la pauta posológica, acortando el intervalo entre dosis a 10 días en lugar de dos semanas, que no fue eficaz, dado que fue necesario un cambio de tratamiento por falta de respuesta. El acortamiento de intervalo fue evaluado en un estudio de extensión abierto en el que se observó que la intensificación de la pauta posológica de adalimumab hasta 40 mg semanales mejoró la respuesta clínica, hasta un PASI 50, solo en un 40% de los pacientes, probablemente debido a una inhibición incompleta del TNFα o a una falta de respuesta a la inhibición del TNFα inherente a algunos pacientes con psoriasis15.
Al 30% de nuestros pacientes se le prescribió tratamiento tópico combinado con el biológico en algún momento del estudio, resultado similar al obtenido en un estudio epidemiológico realizado en España en 2009, en el que el 27% de la muestra recibió tratamiento tópico concomitante10. Además, cuatro pacientes recibieron tratamiento combinado con metotrexato durante el período de estudio, tres con adalimumab y uno con ustekinumab. Aunque el documento de consenso español sobre la evaluación y el tratamiento de la psoriasis moderada-grave no recomienda de forma general las asociaciones terapéuticas de biológicos con tratamientos tópicos o sistémicos convencionales, queda recogido en el mismo que su uso es frecuente con el fin de mejorar la respuesta terapéutica y controlar exacerbaciones temporales16.
La adherencia al tratamiento es un indicador del éxito del tratamiento, ya que ésta depende de la eficacia del tratamiento, sus efectos adversos y la satisfacción del paciente con el tratamiento7. Por tanto, la cuantificación de la tasa de persistencia de un tratamiento es también una forma de medir el éxito de una terapia. En nuestro estudio el biológico con mayor tasa de persistencia fue ustekinumab, ya que un 69,2% de los pacientes que iniciaron tratamiento con este biológico continuaban con él al final del estudio, frente al 38,9% de infliximab y 32,1% de adalimumab, siendo la diferencia estadísticamente significativa solo al comparar ustekinumab con adalimumab. Aunque no existen trabajos que comparen las tasas de persistencia de estos tres biológicos, estos resultados concuerdan con los del trabajo de Clemmensen et al. en el que la tasa de persistencia de ustekinumab fue significativamente mayor que la de etanercept y adalimumab17, y el de Gniadecki et al. en el que la tasa de persistencia de infliximab fue mayor que la de adalimumab y etanercept7.
El porcentaje de pacientes que requirieron cambio de tratamiento fue similar al de otros estudios (32,2% vs. 28%)18. Al 47% de estos pacientes (4 de infliximab y 5 de adalimumab) se les sustituyó el primer biológico por otro diferente. Según una revisión sobre el uso secuencial de biológicos en psoriasis moderada-severa, los pacientes que presentan falta de respuesta al primer anti-TNF generalmente se benefician del cambio a otro anti-TNF o a ustekinumab19.
Solo un paciente en el que se produjo fallo primario cambió a otro biológico. A este paciente, que había iniciado tratamiento con infliximab, se le sustituyó por adalimumab, que resultó eficaz durante casi dos años, tiempo tras el cual desarrolló resistencia al tratamiento. A pesar de que la estrategia lógica a seguir ante un fallo primario sería el cambio a un biológico de distinta clase, con una diana terapéutica diferente, en este caso se realizó el cambio por otro anti-TNF, con buenos resultados, al igual que en otros trabajos que incluían pacientes con enfermedades autoinmunes20,21, demostrando que la falta de respuesta a un anti-TNF, incluso en caso de fallo primario, no parece condicionar una ausencia de respuesta a otro anti-TNF. Esto se puede deber a que los distintos antagonistas del TNFα no actúan exactamente mediante el mismo mecanismo22, lo que daría lugar a diferencias a nivel clínico. Debido a que la evidencia científica aún es insuficiente, las guías actuales no incluyen recomendaciones sobre las transiciones entre biológicos4,16. Conforme se disponga de más datos de uso a largo plazo, estas recomendaciones deberían ser recogidas en futuras directrices ya que ayudarían, sin duda, a optimizar el manejo de esta patología.
Otro de los aspectos que es objeto de debate en el tratamiento de la psoriasis es la aplicación de esquemas intermitentes de tratamiento, en los que una vez alcanzada y estabilizada una respuesta terapéutica completa o submáxima se procede a suspender temporalmente el biológico (periodos off) hasta la aparición de una recaída de la enfermedad. En nuestro estudio hubo en total ocho pacientes (7 con adalimumab y 1 con ustekinumab) a los que se les suspendió el biológico por mejoría clínica durante algún intervalo a lo largo del período de estudio, de los cuales tres requirieron retratamiento con adalimumab. Aunque los estudios sobre el tratamiento intermitente son escasos, los que se han publicado demuestran que la mayoría de los pacientes que se someten a retratamiento con adalimumab y ustekinumab alcanza una respuesta comparable a la que tenían antes de la suspensión23-25. Asimismo, este tipo de terapia ha sido defendido como una opción a tener en cuenta para mejorar la eficiencia en el uso de los biológicos en psoriasis26.
El perfil de efectos adversos en nuestra población fue similar al observado en trabajos similares8,9 destacando por su frecuencia las infecciones de vías respiratorias superiores. Las reacciones adversas más graves fueron el lupus inducido por infliximab, descrito en la ficha técnica del producto12, un caso de hepatitis autoinmune por adalimumab, que aparece reflejado como efecto adverso raro en la ficha técnica11 y el desarrollo de cáncer de vejiga en un paciente que había estado en tratamiento con infliximab durante dos años. Se han registrado casos de neoplasias en pacientes con psoriasis tratados con fármacos biológicos27 pero hasta el momento no se había descrito ningún caso de cáncer de vejiga. Un meta-análisis reciente concluía que el uso de biológicos en pacientes con artritis reumatoide no se asociaba significativamente con un incremento del riesgo de malignidad en comparación con otros fármacos antirreumáticos modificadores de la enfermedad o con placebo28, sin embargo aún no se ha establecido la seguridad de estos medicamentos a largo plazo en la práctica clínica, por lo que la vigilancia de los efectos adversos en los pacientes en tratamiento con terapia biológica es fundamental para garantizar el uso seguro de estos medicamentos.
La principal debilidad del estudio fue que no se incluyó ningún paciente con etanercept, ya que ninguno cumplió los criterios de inclusión, lo cual podría sesgar los resultados. Además, su diseño retrospectivo dio lugar a la pérdida de algunos datos que no estaban presentes en las historias clínicas de una parte de los pacientes, lo que obligó a realizar los análisis con los pacientes disponibles en cada caso y a prescindir de algunos datos (PASI final) por ser la muestra de pacientes poco representativa.
Conclusiones
Ustekinumab mostró una tasa de persistencia significativamente mayor que adalimumab (p=0,026), mientras que adalimumab fue el que más retiradas por buena respuesta consiguió (p>0,05). Además, los cambios de tratamiento fueron significativamente más frecuentes con infliximab que con ustekinumab (p=0,045). No hubo diferencias en la tasa de efectos adversos, siendo los más frecuentes las infecciones de vías aéreas superiores. Los resultados obtenidos permiten describir las características de los pacientes, de su tratamiento y de los resultados en cuanto a eficacia y seguridad en la práctica clínica habitual, fuera del ambiente controlado de la investigación clínica. No obstante, para establecer más claramente la eficacia y seguridad de estos medicamentos en la práctica clínica serán necesarios estudios más prolongados y con mayor número de pacientes.
Agradecimientos: A Isabel Millán, por la realización y discusión de los diferentes estudios estadísticos.
Conflicto de intereses: G. Roustán-Gullón declaró conflicto de intereses en su COI-disclosure.
Bibliografía
- Christophers E. Psoriasis-epidemiology and clinical spectrum. Clin Exp Dermatol. 2001;26:314-20.
- Nestle FO, Kaplan DH, Barker J. Mechanisms of disease: psoriasis. N Engl J Med. 2009;361:496-509.
- Reich K. The concept of psoriasis as a systemic inflammation: implications for disease management. J Eur Acad Dermatol Venereol. 2012;26 Suppl. 2:3-11.
- Pathirana D, Ormerod AD, Saiag P, Smith C, Spuls PI, Nast A, et al. European S3-Guidelines on the systemic treatment of psoriasis vulgaris. J Eur Acad Dermatol Venereol. 2009;23 Suppl. 2:5-70.
- Kim IH, West CE, Kwatra SG, Feldman SR, O’Neill JL. Comparative Efficacy of Biologics in Psoriasis: a review. Am J Clin Dermatol. 2012;13:365-74.
- Griffiths CE, Strober BE, van de Kerkhof P, Ho V, Fidelus-Gort R, Yeilding N, et al. Comparison of ustekinumab and etanercept for moderate-to-severe psoriasis. N Engl J Med. 2010;14:118-28.
- Gniadecki R, Kragballe K, Dam TN, Skov L. Comparison of drug survivale rates for adalimumab, etanercept and infliximab in patients with psoriasis vulgaris. Br J Dermatol. 2011;164:1091-6.
- Arévalo A, Sánchez L. Uso de agentes biológicos en psoriasis. Experiencia en un hospital de tercer nivel. Dermatología CMQ. 2012;10:240-6.
- Warren RB, Brown BC, Lavery D, Ashcroft DM, Griffiths CE. Biologic therapies for psoriasis: practical experience in a U.K. tertiary referral centre. Br J Dermatol. 2009;160:162-9.
- Hernanz JM, Sánchez-Rega M, Izu R, Mendiola V, García-Calvo C. Evaluación clínica y terapéutica de los pacientes con psoriasis moderada o grave en España. Estudio Secuence. Actas Dermosifiliogr. 2012;103:897-904.
- Ficha técnica Humira 40 mg solucion inyectable en jeringa precargada (consultado 05/12/2012): Disponible en: http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/ human/000481/WC500050870.pdf.
- Ficha técnica Remicade 100 mg polvo para concentrado para solución para perfusión (consultado 05/12/2012): Disponible en: http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/human/000240/WC500050888.pd.
- Ficha técnica Stelara 45 mg solucion inyectable en jeringa precargada (consultado 05/12/2012): Disponible en: http://www.ema.europa.eu/docs/es_ES/document_library/EPAR_-_Product_Information/ human/000958/ WC500058513.pdf.
- Reich K, Burden AD, Eaton JN, Hawkins NS. Efficacy of biologics in the treatment of moderate to severe psoriasis: a network meta-analysis of randomized controlled trials. Br J Dermatol. 2012;166:179-88.
- Gordon KB, Langley RG, Leonardi C, Toth D, Menter MA, Kang S, et al. Clinical response to adalimumab treatment in patients with moderate to severe psoriasis: double-blind, randomized controlled trial and open-label extension study. J Am Acad Dermatol. 2006; 55:598-606.
- Puig L, Bordas X, Carrascosa JM, Daudén E, Ferrándiz C, Hernanz JM. Documento de consenso sobre la evaluación y el tratamiento de la psoriasis moderada/grave del Grupo Español de Psoriasis de la Academia Española de Dermatología y Venereología. Actas Dermosifiliogr. 2009;100:277-86.
- Clemmensen A, Spon M, Skov L, Zachariae C, Gniadecki R. Responses to ustekinumab in the anti-TNF agent-naïve vs. anti-TNF agent-exposed patients with psoriasis vulgaris. J Eur Acad Dermatol Venereol. 2011; 25:1037-40.
- Ara M, Pérez A, Ferrando J. Encuesta a dermatólogos sobre terapia biológica en pacientes con psoriasis moderada-grave en España. Actas Dermosifiliogr. 2011; 102:706-16.
- Leman J, Burden AD. Sequential use of biologics in the treatment of moderate-to-severe plaque psoriasis. Br J Dermatol. 2011;167 Suppl. 3:12-20.
- Díaz-Lagares C, Belenguer R, Ramos-Casals M. Revisión sistemática del uso de adalimumab en enfermedades autoinmunes. Eficacia y seguridad en 54 pacientes. Reumatol Clin. 2010;6:121-7.
- Nikas SN, Voulgari PV, Alamanos Y, Papadopoulos CG, Venetsanopuolou AI, Georgiadis AN, et al. Efficacy and safety of switching from infliximab to adalimumab. A comparative controlled study. Ann Rheum Dis. 2006; 65:257-60.
- Benucci M, Saviola G, Manfredi M, Sarzi-Puttini P, Atzeni F. Tumor necrosis factors blocking agents: analogies and differences. Acta Biomed. 2012;83:72-80.
- Papp K, Menter A, Poulin Y, Gu Y, Sasso EH. Long-term outcomes of interruption and retreatment vs continuous therapy with adalimumab for psoriasis: subanalysis of REVEAL and the open-label extensión study. J Eur Acad Dermatol Venereol. 2013;27:634-42.
- Papp K, Crowley J, Ortonne JP, Leu J, Okun M, Gupta SR, Guy, Langley RG. Adalimumab for moderate to severe chronic plaque psoriasis: efficacy and safety of retreatment and disease recurrence following withdrawal from therapy. Br J Dermatol. 2010;164:434-41.
- Leonardi CL, Kimball AB, Papp KA, Yeilding N, Guzzo C, Wang Y, et al. Efficacy and safety of ustekinumab, a human interleukin -12/23 monoclonal antibody, in patients with psoriasis. Lancet. 2008;371:1655-74.
- Moreno-Ramírez D. Uso racional (eficiente) de biológicos y terapia intermitente en psoriasis [artículo de opinión]. Actas Dermosifiliogr. 2011;102:241-3.
- Rivera R, García-Doval I, Carretero G, Daudén E, Sánchez-Carazo J, Ferrándiz C, et al. BIOBADADERM: registro español de acontecimientos adversos de terapias biológicas en Dermatología. Primer informe. Actas Dermosifiliogr. 2011;102:132-41.
- Lopez-Olivo MA, Tayar JG, Martinez-Lopez JA, Pollono EN, Cueto JP, Gonzales-Crespo M, et al. Risk of malignancies in patients with rheumatoid arthritis treated with biologic therapy: a meta-analysis. JAMA. 2012;308:898-908.
____