Rev. OFIL 2017, 27;4:374-379
Fecha de recepción: 16/02/2017 – Fecha de aceptación: 29/03/2017
López-Torres López J, Carbajal de Lara JA, López-Torres Hidalgo MR
Facultad de Farmacia de Albacete. Universidad de Castilla-La Mancha. Albacete (España)
____
Correspondencia:
Jesús López-Torres López
Avda. Alcalde José Mª Blanc, 49 – Bajo
02008 Albacete
Correo electrónico: jlopeztl@yahoo.es
____
RESUMEN
Mediante una revisión sistemática de Guías de Práctica Clínica (GPC) dirigidas al abordaje de la tos, así como de otras fuentes bibliográficas, se han elaborado recomendaciones sobre indicación farmacéutica a pacientes con diabetes y/o hipertensión arterial que acuden a la oficina de farmacia solicitando tratamiento farmacológico para dicho síntoma.
Tras diseñar una estrategia de búsqueda, se realizó la selección de las fuentes bibliográficas y se llevó a cabo la recogida de información. La búsqueda bibliográfica se realizó en los siguientes recursos web de almacenamiento o búsqueda de GPC: Medline, GuíaSalud, National Guideline Clearinghouse, Canadian Medical Association Infobase, Scottish Intercollegiate Guidelines Network, Australia’s Clinical Practice Guidelines Portal, Trip Database y National Health Service Evidence. Como fuentes complementarias, se consultó UpToDate, Base de Datos BOT plus 2.0 y un tratado de Farmacología Humana.
Las recomendaciones específicas sobre tratamiento farmacológico fueron formuladas teniendo en cuenta su nivel de evidencia y se revisaron las posibles interacciones y/o contraindicaciones de los fármacos en los pacientes con hipertensión arterial y/o diabetes mellitus. Así mismo, se construyó un algoritmo de actuación siguiendo las Buenas Prácticas en Farmacia Comunitaria en España elaboradas por el Consejo General de Colegios Oficiales de Farmacéuticos.
La primera opción terapéutica para la tos causada por resfriado común en pacientes con hipertensión arterial y/o diabetes mellitus es dextrometorfano, así como antihistamínicos de primera generación o combinación de antihistamínicos y descongestivos. En pacientes con DM debe tenerse en cuenta que algunos medicamentos que contienen dextrometorfano también contienen sacarosa.
Palabras clave: Tos, hipertensión, diabetes mellitus.
____
INTRODUCCIÓN
La contribución de los profesionales farmacéuticos es esencial en el proceso de atención a la salud. Con frecuencia, cuando las personas perciben sus problemas de salud como banales acuden al farmacéutico para que les ayude a solucionarlos. Al respecto, el abordaje de los síntomas menores exige que la actuación de dicho profesional esté orientada por criterios científicos, basados en la mejor evidencia disponible.
La actuación del farmacéutico, ante un paciente con síntomas o trastornos banales que acude a la farmacia buscando la asesoría o el consejo de este profesional, se ha definido como “indicación farmacéutica”, la cual se concibe como el acto profesional por el que el farmacéutico se responsabiliza de la selección de un medicamento que no necesita receta médica, con el objetivo de aliviar o resolver un problema de salud a instancias del paciente, o bien su derivación al médico cuando dicho problema necesite de su actuación1. En este contexto, los objetivos del farmacéutico incluyen la valoración acerca de la severidad de los síntomas, la indicación de la opción más adecuada para resolver su problema de salud, incluyendo la derivación al médico si es oportuna, la indicación de un medicamento sin receta médica, o bien de medidas no farmacológicas, y la información al paciente acerca de posibles efectos adversos de la medicación indicada.
La actuación del farmacéutico requiere la realización de una breve entrevista con el paciente para recoger información sobre el motivo de consulta, la duración de los síntomas y la presencia de otros síntomas de alarma que aconsejen la valoración del médico2,3. A su vez, la información proporcionada al paciente requiere de conocimientos actualizados sobre los principios activos disponibles sin receta, especialmente sobre su utilidad y su seguridad en el tratamiento de los trastornos menores.
Con frecuencia, las personas que solicitan información en la oficina de farmacia para resolver sus síntomas menores presentan enfermedades crónicas y también con frecuencia se trata de pacientes polimedicados. Entre las comorbilidades más frecuentes se encuentran la hipertensión arterial (HTA) y la diabetes mellitus (DM). La HTA presenta una prevalencia considerable en los países desarrollados y afecta en España al 35% de la población adulta, llegando a un 40% en edades medias y al 68% en los mayores de 60 años4. En cuanto a la DM, constituye una de las enfermedades con mayor impacto sociosanitario en España, cuya prevalencia estimada es del 6,2% para el intervalo de edad de 30 a 65 años y del 10% para el de 30 a 89 años5. En ambos tipos de pacientes la indicación farmacéutica debe contemplar específicamente tanto la efectividad como la seguridad en el tratamiento de los síntomas menores. Además de la selección de los medicamentos más adecuados para estos pacientes, el farmacéutico debe proporcionar una información mínima sobre el objetivo del tratamiento, la pauta, la posología, la duración del mismo y qué hacer en caso de no mejoría o empeoramiento.
Además de contribuir al abordaje de los síntomas menores en los pacientes hipertensos, los farmacéuticos, teniendo en cuenta su accesibilidad y experiencia en la terapia con medicamentos, son una opción lógica y un activo muy valioso para mejorar el manejo de la HTA6, como ha sido comprobado en algunas revisiones sistemáticas de ensayos controlados aleatorios7 dirigidos a evaluar el efecto de las intervenciones del farmacéutico. Así, el cuidado farmacéutico es capaz de reducir significativamente tanto la presión sistólica como diastólica y, como consecuencia, el riesgo de complicaciones cardiovasculares.
De igual forma, los resultados de estudios previos8 muestran cómo la prescripción farmacéutica contribuye a mejorar el control metabólico en pacientes con diabetes tipo 2. En un metaanálisis9 llevado a cabo en 15 ensayos aleatorios, incluyendo un total de 9.111 pacientes con DM, se comprobó que las intervenciones del profesional farmacéutico permiten reducir eficazmente el riesgo cardiovascular, a través de un mejor control de las cifras de presión arterial, colesterol total e índice de masa corporal.
Algunos de los síntomas comunes por los que los pacientes con HTA y/o DM consultan en Atención Primaria, como la tos10, constituyen también motivos muy frecuentes de consulta en la oficina de farmacia, por lo que la indicación farmacéutica debe estar basada en criterios científicos que contribuyan a resolverlos, sin que el control de las cifras de presión arterial o de glucemia pueda verse alterado. La tos es un síntoma muy frecuente, cuyas causas pueden ser múltiples, desde la presencia de irritantes locales (productos inhalados o aspirados, incluyendo el humo del tabaco), secreciones o contenido gástrico a enfermedades pulmonares agudas o crónicas. Cualquier proceso o alteración que ocasione inflamación, constricción, infiltración o compresión de la vía respiratoria puede desencadenar el mecanismo de la tos, pero el resfriado común y la gripe son las causas más importantes de tos en la población general1.
Por otra parte, debe vigilarse que la indicación farmacéutica no interfiera con la medicación habitual de dichos pacientes, con frecuencia polimedicados. Esta circunstancia facilita la aparición de interacciones cuyo resultado puede ser una reacción adversa o la pérdida de efecto terapéutico. Su incidencia es difícil de determinar, pero se relaciona fundamentalmente con el número de fármacos administrados conjuntamente al mismo paciente. Alrededor del 10% de las reacciones adversas a medicamentos y un porcentaje desconocido, pero probablemente elevado, de los fracasos terapéuticos se deben a interacciones que en muchas ocasiones son evitables11. Conocer su existencia y mecanismos de producción ayuda a identificarlas y prevenirlas.
El objetivo ha sido formular recomendaciones sobre indicación farmacéutica a pacientes con diabetes y/o hipertensión arterial que acuden a la oficina de farmacia solicitando tratamiento farmacológico para la tos.
MATERIAL Y MÉTODOS
Diseño
Antes de elaborar las recomendaciones se llevó a cabo una revisión sistemática de las Guías de Práctica Clínica (GPC) dirigidas al abordaje de la tos, así como de otras fuentes bibliográficas, siguiendo la metodología propuesta en la declaración PRISMA12, la cual contribuye a mejorar la publicación de revisiones sistemáticas. Tras diseñar la estrategia de búsqueda, se realizó la selección de dichas fuentes bibliográficas y se llevó a cabo la recogida de información (Figura 1).
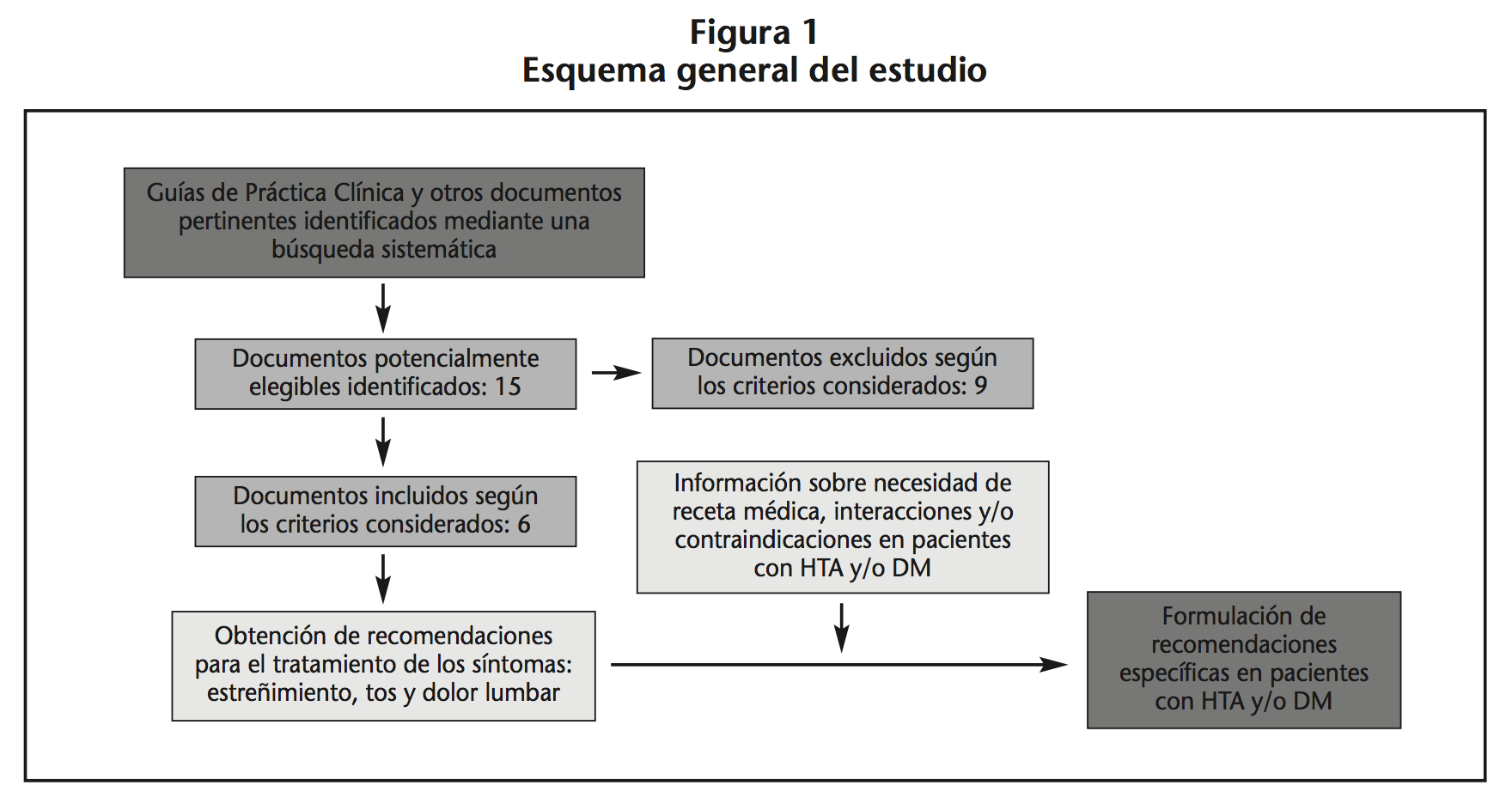
Los criterios que se utilizaron para proceder a la selección de las GPC fueron los siguientes:
1. GPC directamente relacionadas con el tratamiento farmacológico de la tos.
2. GPC basadas en la evidencia.
Como criterios de exclusión en la selección de las GPC, se tuvieron en cuenta los siguientes:
1. GPC para el abordaje de la tos exclusivamente en población pediátrica o en población anciana.
2. GPC en las que no se especifica el nivel de evidencia o la fuerza de las recomendaciones.
Criterios de búsqueda y selección de GPC
La búsqueda bibliográfica se realizó en los siguientes recursos web de almacenamiento o búsqueda de GPC: Medline vía Pubmed13, GuíaSalud14 (Biblioteca de Guías de Práctica Clínica del Sistema Nacional de Salud), National Guideline Clearinghouse15, Canadian Medical Association (CMA) Infobase16, Scottish Intercollegiate Guidelines Network17 (SIGN), Australia’s Clinical Practice Guidelines Portal18, Trip Database19 y National Health Service (NHS) Evidence20. Como fuente complementaria se consultó UpToDate21, el cual constituye un recurso de ayuda para la toma de decisiones clínicas basado en evidencia.
Para realizar la búsqueda en Medline, vía Pubmed, se consideraron los siguientes términos: Cough [Title/Abstract] AND (Practice Guideline [ptyp] AND «2006/03/23» [PDat]: «2016/03/19» [PDat] AND «humans» [MeSH Terms] AND «adult» [MeSH Terms]).
Teniendo presentes los criterios de inclusión y exclusión, se realizó una selección de las GPC recuperadas (Tabla 1). 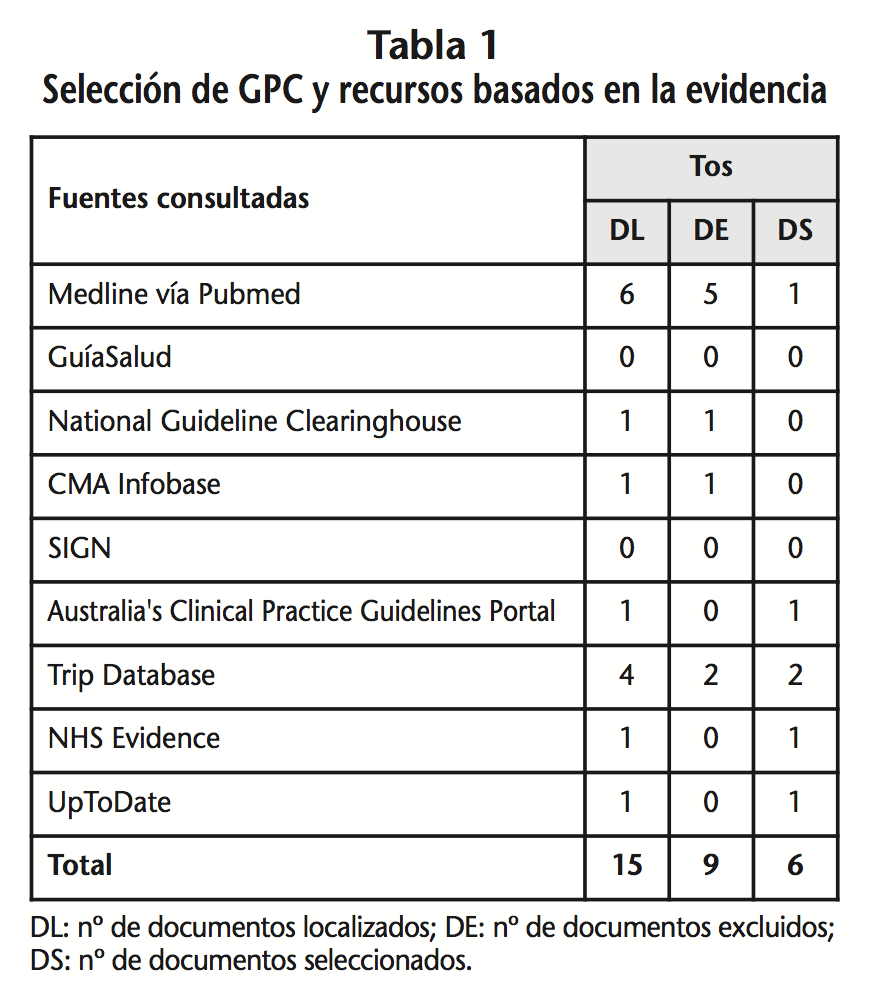
Como fuentes adicionales para comprobar la necesidad de prescripción con receta médica de los fármacos indicados en las recomendaciones de las GPC, sus interacciones con los tratamientos habituales de pacientes con HTA y/o DM y sus posibles contraindicaciones en estos pacientes, fueron consultadas la Base de Datos del Conocimiento Sanitario del Consejo General de Colegios Oficiales de Farmacéuticos22 (BOT plus 2.0) y un tratado de Farmacología Humana23 (Flórez, 2014).
Evaluación del nivel de evidencia y formulación de recomendaciones
Se obtuvo en cada documento seleccionado el nivel de evidencia según la escala utilizada en el mismo, bien según la clasificación del North England Evidence Based Guideline Development Project24 o bien siguiendo el sistema GRADE (Grading of Recommendations Assessment, Development and Evaluation)25 (Tabla 2). 
Finalmente, teniendo en cuenta las recomendaciones sobre el abordaje farmacológico de la tos y las posibles interacciones y/o contraindicaciones en los pacientes con HTA y/o DM, se establecieron las recomendaciones específicas para dicho síntoma. Así mismo, se construyó un algoritmo de actuación siguiendo las Buenas Prácticas en Farmacia Comunitaria en España elaboradas por el Consejo General de Colegios Oficiales de Farmacéuticos26.
RESULTADOS
Las GPC seleccionadas27-30 y las recomendaciones contenidas en las mismas para el abordaje farmacológico de la tos se resumen en la tabla 3. 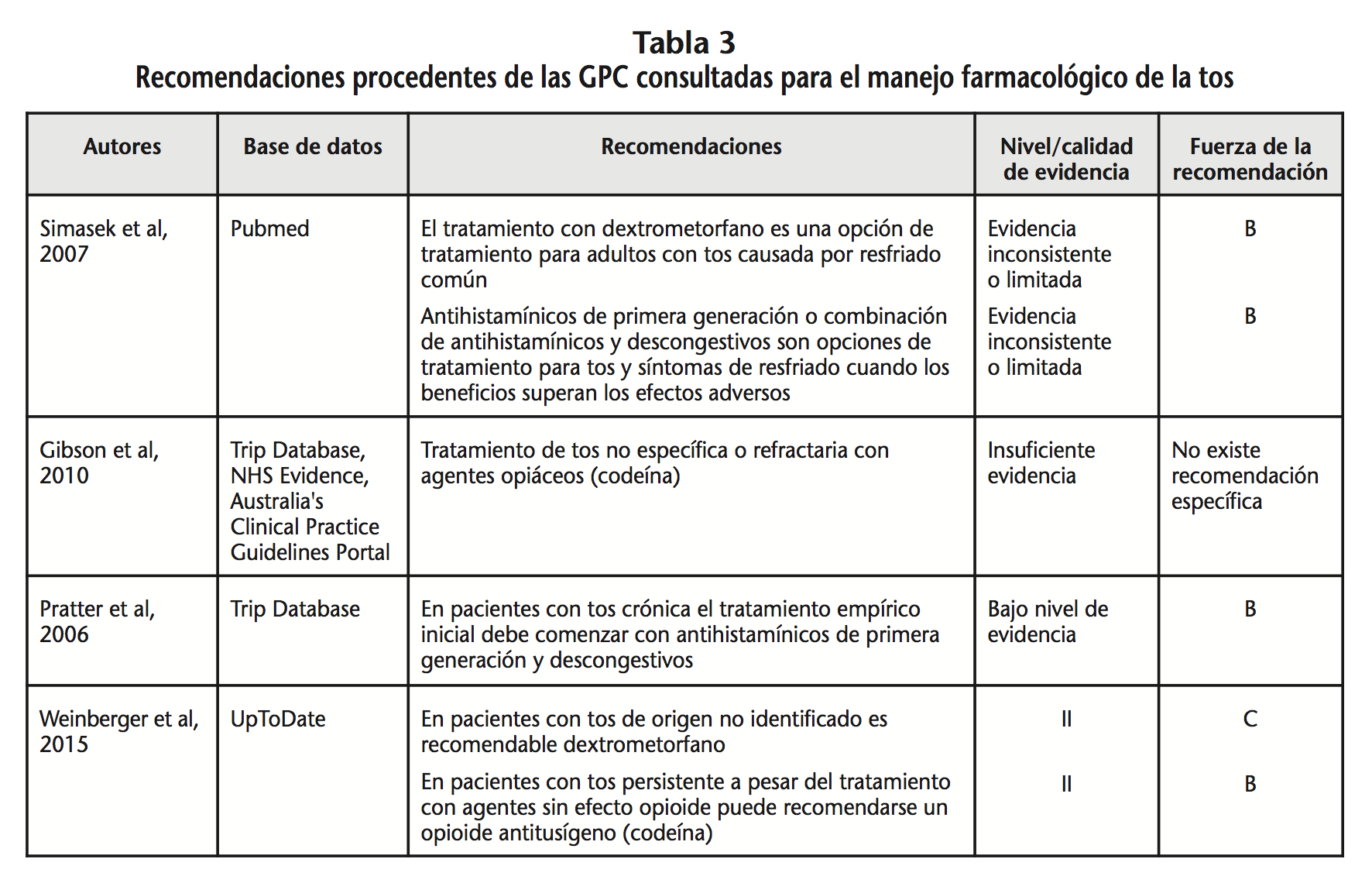
En la figura 2 se muestra el algoritmo de actuación para el tratamiento con fármacos en pacientes con HTA y/o DM que solicitan medicación para la tos en la oficina de farmacia.
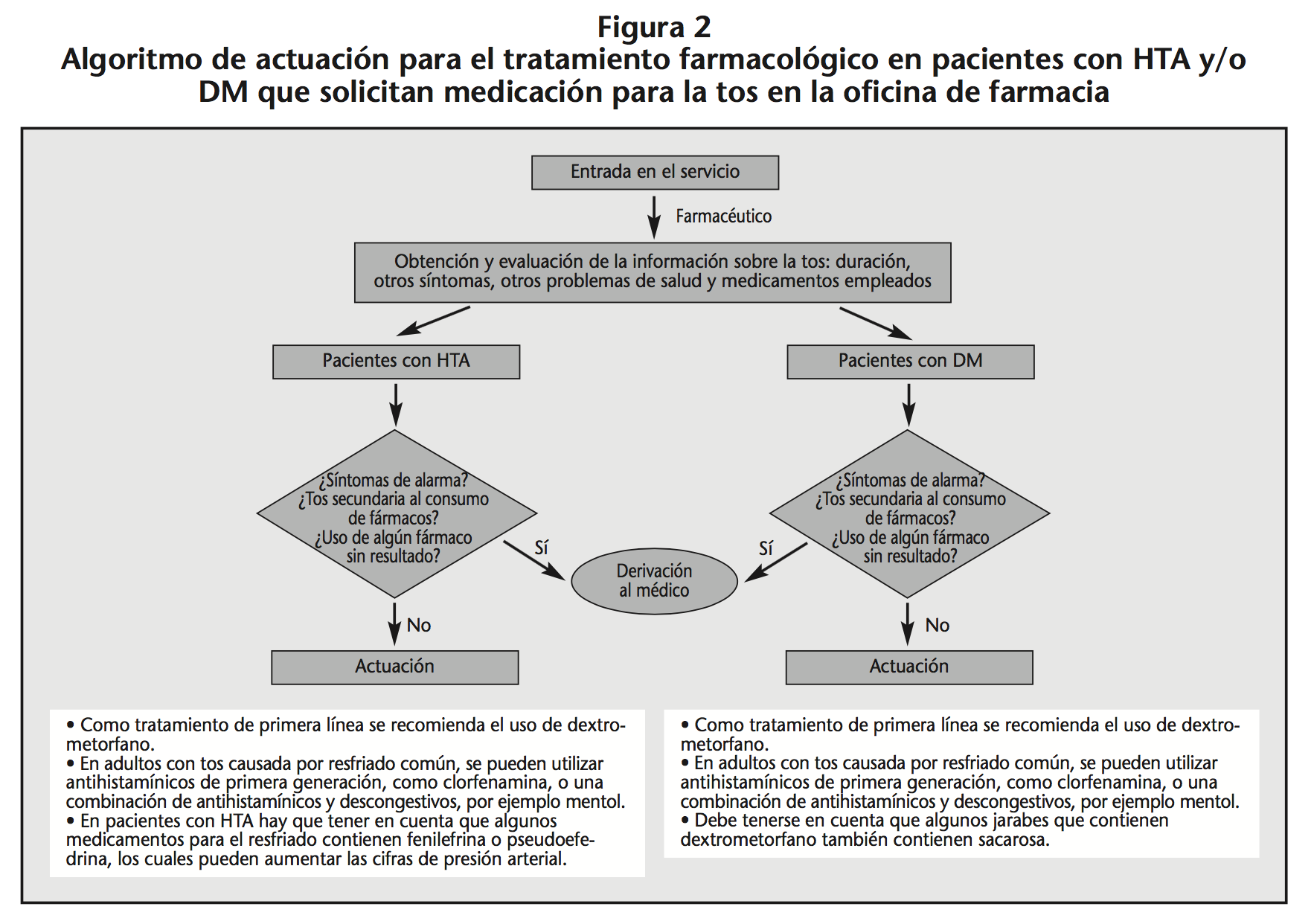
Las recomendaciones se refieren al manejo de la tos en pacientes que no presentan síntomas de alarma e incluyen, como tratamiento de primera línea, el uso de dextrometorfano en adultos con tos causada por resfriado común, así como de antihistamínicos de primera generación, como clorfenamina, o combinación de antihistamínicos y descongestivos, por ejemplo mentol, como opciones de tratamiento para tos y síntomas de resfriado, siempre y cuando los beneficios superen los efectos adversos. También, en el caso de la tos no específica o refractaria, a pesar del tratamiento con agentes sin efecto opioide, se recomienda el uso de agentes opioides (codeína).
Entre los fármacos mencionados, sólo dextrometorfano y clorfenamina pueden ser dispensados sin receta médica, aunque éste último se presenta asociado a otros principios activos. En pacientes con HTA y/o DM, no existe contraindicación para el uso de estos fármacos ni interacciones con los utilizados para el tratamiento de estas enfermedades, sin embargo, en el caso de los pacientes con DM, debe tenerse en cuenta que algunos medicamentos que contienen dextrometorfano también contienen sacarosa. Por otra parte, en pacientes con HTA hay que tener en cuenta que algunos medicamentos para el resfriado contienen también fenilefrina o pseudoefedrina, los cuales pueden aumentar las cifras de presión arterial.
DISCUSIÓN
Mediante revisión sistemática de GPC se han formulado recomendaciones basadas en evidencia científica para el abordaje farmacológico de la tos en pacientes que presentan HTA y/o DM. En dichas recomendaciones se han incluido solo fármacos que pueden ser indicados en la oficina de farmacia, por no requerir prescripción médica. Así mismo, se han tenido en cuenta posibles contraindicaciones de dichos fármacos para ambas enfermedades y se han revisado potenciales interacciones con los tratamientos antihipertensivos y/o hipoglucemiantes habituales. En los resultados se muestran las recomendaciones sobre indicación farmacéutica para dicho síntoma, así como su respectivo algoritmo de actuación para el tratamiento farmacológico en pacientes con HTA y/o DM que solicitan medicación en la oficina de farmacia.
Como posibles limitaciones de los resultados obtenidos, podría señalarse la exclusión de información contenida en GPC en las que no se muestra de forma explícita el nivel de evidencia o la fuerza de las recomendaciones.
El tratamiento inicial de la tos debe ser sintomático y es frecuente que no requiera medicación. Algunas medidas generales como la hidratación adecuada o la humidificación del ambiente pueden aliviar la tos, sin embargo la tos irritativa se puede intentar aliviar con antitusivos. En pacientes con HTA y/o diabetes que pesentan tos sin síntomas de alarma la indicación farmacéutica debe contemplar la utilización de dextrometorfano cuando es consecuencia de un resfriado, así como antihistamínicos de primera generación, como clorfenamina, o combinación de antihistamínicos y descongestivos, por ejemplo mentol. Entre ellos, dextrometorfano y clorfenamina pueden ser dispensados sin receta médica, aunque este último se presenta asociado con otros fármacos. La HTA o la DM no contraindican el uso de estos fármacos, ni existen interacciones con los utilizados habitualmente para tratar estas enfermedades, sin embargo, en pacientes con DM, debe tenerse en cuenta que algunos medicamentos con dextrometorfano también contienen sacarosa y, en pacientes con HTA, algunos medicamentos para el resfriado incluyen fenilefrina o pseudoefedrina. En dos revisiones previas31,32 se señala que dextrometorfano es útil en el tratamiento sintomático de la tos, sin encontrar diferencias respecto a codeína, pero, por su mejor tolerabilidad, la mayor parte de los autores aconsejan utilizar de entrada dextrometorfano30.
La tos es un mecanismo fisiológico del organismo para limpiar las vías aéreas de secreciones y cuerpos extraños. Sin embargo, en ocasiones la tos es improductiva y se convierte en un proceso irritativo que puede provocar dolor torácico y abdominal, al igual que agotamiento y alteraciones en la calidad de vida del paciente. La importancia y duración de la tos depende de la causa. En todo caso, la tos asociada a indicadores de alarma o aquélla con una duración superior a tres semanas (período en el que la mayoría de los procesos infecciosos comunes de vías respiratorias suelen resolverse) es la que requiere de la valoración médica1. El resfriado común y la gripe son las causas más importantes de tos en la población. Como norma, la tos productiva en el contexto de un proceso infeccioso respiratorio no debe ser suprimida.
Antes de proceder a la indicación farmacéutica, debería considerarse la utilización previa de fármacos que pueden producir tos como efecto adverso33,34, como es el caso de los IECAs. La tos por IECAs se caracteriza por ser seca y persistente y es un efecto de clase (común a todos los fármacos del grupo). La incidencia de tos por IECAs oscila entre el 5 y el 35% en los pacientes que consumen estos fármacos. El tratamiento consiste básicamente en la suspensión del tratamiento con el IECA.
Otros grupos de fármacos relacionados en algunos casos con la aparición de tos son: ARA-II, inhibidores de la bomba de protones, antirretrovirales, interferón, antagonistas del calcio, AINEs, mesalazina, clozapina, beta-bloqueantes, etc1.
Los pacientes con tos deben ser derivados al médico si su duración es superior a 3 semanas o cuando existen síntomas de alarma, como dificultad respiratoria o disnea, ruidos en el pecho (sibilancias) o esputo con sangre. También si existe fiebre elevada (superior a 40,5ºC), o con una duración superior a 48-72 horas, o bien la tos es paroxística y se acompaña de vómitos o del típico “gallo”1.
En conclusión, la primera opción terapéutica para la tos causada por resfriado común en pacientes con HTA y/o DM es dextrometorfano, así como antihistamínicos de primera generación o combinación de antihistamínicos y descongestivos. En pacientes con DM debe tenerse en cuenta que algunos medicamentos que contienen dextrometorfano también contienen sacarosa.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Baos Vicente V, Faus Dáder MJ. Protocolos de Indicación Farmacéutica y Criterios de Derivación al Médico en Síntomas Menores. Madrid: Fundación Abbott; 2008.
2. Machuca M, Baena MI, Faus MJ. Guía de Indicación Farmacéutica Ind-Dáder. Grupo de Investigación en Atención Farmacéutica. Granada: Universidad de Granada; 2005.
3. Faus MJ, Amariles P, Martinez-Martínez F. Atención Farmacéutica. Conceptos, procesos y casos prácticos. Madrid: Ergón; 2007.
4. Banegas JR, Jovell A, Abarca B, Aguilar M, Aguilera L, Aranda P, et al. Hipertensión arterial y política de salud en España. Med Clin (Barc). 2009;132(6):222-9.
5. González P, Faure E, del Castillo A, Grupo de Trabajo para el Estudio del Coste de la Diabetes. Coste de la diabetes mellitus en España. Med Clin (Barc). 2006; 127(20):776-84.
6. Santschi V, Tsuyuki RT, Paradis G. Evidence for pharmacist care in the management of hypertension. CPJ/RPC. 2015;148(1):1-15.
7. Santschi V, Chiolero A, Colosimo AL, Platt RW, Tafflé P, Burnier M, Burnand B, et al. Improving Blood Pressure Control Through Pharmacist Interventions: A Meta-Analysis of Randomized Controlled Trials. J Am Heart Assoc. 2014;3(2):e000718.
8. Tsuyuki RT, Maccallum L. Delivering on our potential: Pharmacists and diabetes care. CPJ/RPC. 2015;148(1):5-8.
9. Santschi V, Chiolero A, Paradis G, Colosimo AL, Burnand B. Pharmacist Interventions to Improve Cardiovascular Disease Risk Factors in Diabetes. Diabetes Care. 2012;35(12):2706-17.
10. Gómez Ocaña JM, Revilla Pascual E, Fernández-Cuesta Valcarce MA, El-Asmar Osman A. Las 50 principales consultas en medicina de familia. Un abordaje práctico basado en la evidencia. Madrid: Agencia Laín Entralgo; 2011.
11. Morales-Olivas FJ, Estañ L. Interacciones medicamentosas. Nuevos aspectos. Med Clin (Barc). 2006;127(7):269-75.
12. Urrútia G, Bonfill X. Declaración PRISMA: una propuesta para mejorar la publicación de revisiones sistemáticas y metaanálisis. Med Clin (Barc). 2010;135 (11):507-11.
13. Pubmed. US National Library of Medicine National Institutes of Health. USA: National Center for Biotechnology Information. [Citado 12 febrero 2016]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed.
14. GuíaSalud. Biblioteca de Guías de Práctica Clínica del Sistema Nacional de Salud. IACS. Gobierno de Aragón. [Citado 14 febrero 2016]. Disponible en: http://portal. guiasalud.es/web/guest/home.
15. National Guideline Clearinghouse. USA: Agency for Healthcare Research and Quality’s (AHRQ). [Citado 20 febrero 2016]. Disponible en: http://www.guideline.gov/.
16. Canadian Medical Association Infobase. Clinical Practice Guidelines Database (CPGs). [Citado 3 marzo 2016]. Disponible en: https://www.cma.ca/En/Pages/ clinical-practice-guidelines.aspx.
17. Scottish Intercollegiate Guidelines Network (SIGN). Healthcare Improvement Scotland. [Citado 15 febrero 2016]. Disponible en: http://www.sign.ac.uk/.
18. Australia’s Clinical Practice Guidelines Portal. National Health and Medical Research Council. [Citado 20 febrero 2016]. Disponible en: https://www.clinicalguidelines.gov.au/.
19. Trip Database. [Citado 1 marzo 2016]. Disponible en: https://www.tripdatabase.com/.
20. National Health Service (NHS) Evidence. National Institute for Health and Care Excellence (NICE). [Citado 16 febrero 2016]. Disponible en: https://www.evidence.nhs.uk/.
21. UpToDate. Post TW (Ed), UpToDate, Waltham, MA. [Citado 4 marzo 2016]. Disponible en: http://www.uptodate.com/es/home.
22. BOT Plus 2.0. Base de Datos del Conocimiento Sanitario del Consejo General de Colegios Oficiales de Farmacéuticos. [Citado 4 marzo 2016]. Disponible en: https://botplusweb.portalfarma.com/.
23. Flórez J, Armijo JA, Mediavilla A. Farmacología Humana (6ª Ed). Barcelona: Elsevier; 2014.
24. Eccles M, Clapp Z, Grimshaw J, Adams PC, Higgins B, Purves I, et al. North of England evidence based guidelines development project: methods of guideline development. BMJ. 1996(7033);312;760-2.
25. Gopalakrishna G, Mustafa RA, Davenport C, Scholten RJ, Hyde C, Brozek J, et al. Applying Grading of Recommendations Assessment, Development and Evaluation (GRADE) to diagnostic tests was challenging but doable. J Clin Epidemiol. 2014;67(7);760-8.
26. Grupo de Trabajo de Buenas Prácticas del Consejo General de Colegios Oficiales de Farmacéuticos. Buenas Prácticas en Farmacia Comunitaria en España. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2014.
27. Simasek M, Blandino DA. Treatment of the common cold. Am Fam Physician. 2007;75(4):515-20.
28. Gibson PG, Chang AB, Glasgow NJ, Holmes, PW, Katelaris P, Kemp AS. CICADA: Cough in Children and Adults: Diagnosis and Assessment. Australian cough guidelines summary statement. Med J Aust. 2010; 192(5):265-71.
29. Pratter MR, Brightling CE, Boulet LP, Irwin RS. An empiric integrative approach to the management of cough: ACCP evidence-based clinical practice guidelines. Chest. 2006;129(1 Suppl):222S-31S.
30. Weinberger SE, Silvestri RC. Treatment of subacute and chronic cough in adults. En Waltham MA: UpToDate. [Citado 18 febrero 2016]. Disponible en: http://www. uptodate.com.
31. McCrory DC, Coeytaux RR, Yancy WS, Schmit KM, Kemper AR, Goode A, et al. Assessment and Management of Chronic Cough. Comparative Effectiveness Review No. 100. Report No.: 13-EHC032-EF. Rockville (MD): Agency for Healthcare Research and Quality (US); 2013.
32. Yancy WS, McCrory DC, Coeytaux RR, Schmit KM, Kemper AR, Goode A, et al. Efficacy and tolerability of treatments for chronic cough: a systematic review and meta-analysis. Chest. 2013;144(6):1827-38.
33. Cornere MM. Chronic cough: a respiratory viewpoint. Curr Opin Otolaryngol Head Neck Surg. 2013; 21(6):530-4.
34. Iyer VN, Lim KG. (2013). Chronic cough: an update. Mayo Clin Proc. 2013;88(10):1115-26.
____
Descargar artículo en PDF: Indicación farmacéutica para la tos en pacientes con diabetes e hipertensión arterial
