Villaverde Piñeiro L1, Pérez Castro A2, Cachafeiro Pin AI3.
- Servicio de Farmacia. Hospital Público de Monforte de Lemos, Lugo.
- Servicio de Análisis Clínicos. Hospital Universitario Lucus Augusti, Lugo.
- Servicio de Farmacia. Hospital Público de La Mariña, Lugo.
Fecha de recepción: 21/03/2023 – Fecha de aceptación: 19/04/2023
Correspondencia: Laura Villaverde Piñeiro · Servicio de Farmacia. Hospital Público de Monforte de Lemos, Rúa Corredoira S/N CP 27400.Monforte de Lemos (Lugo) · lvillaverdepineiro@gmail.com
___
Resumen
Objetivo: Las características de los servicios de urgencias hospitalarios (SUH) les convierten en un escenario con elevada susceptibilidad a los eventos adversos (EA) relacionados con el medicamento. El objetivo de esta revisión es analizar la bibliografía disponible sobre las intervenciones realizadas por farmacéuticos hospitalarios (FH) y sus resultados en la mejora de la seguridad de los pacientes adultos en los SUH.
Métodos: Utilizando la metodología PRISMA (Preferred Reporting Items for Systematic Reviews and Meta Analyses) se realizó una revisión bibliográfica no sistemática seleccionando los artículos publicados desde abril de 2012 hasta abril de 2022. Las bases de datos consultadas fueron Medline/Pubmed y Embase. Se eligieron como descriptores para realizar la búsqueda: «Pharmacist“, «Patient Safety» y «Emergency Department».
Resultados: Se seleccionaron para revisión 11 estudios de las 32 referencias recuperadas que abarcaron diferentes intervenciones del FH: 7 estudios (63,6%) abordaron la conciliación de la medicación por parte del FH en la admisión al SUH, 2 (18,2%) trataron sobre conciliación al alta del SUH y 2 (18,2%) sobre la reducción de EA asociados al uso de medicamentos en los SUH.
Conclusiones: Los datos derivados de esta revisión sustentan que, la integración del FH como un miembro más del equipo asistencial en los SUH, permite promover la implementación de diferentes intervenciones en el ámbito de la seguridad del paciente reduciendo el riesgo de EA relacionados con el medicamento. Supone una valiosa práctica segura que requiere del compromiso y apoyo institucional para asegurar una adecuada y efectiva implementación en nuestras instituciones.
Palabras clave: Farmacéutico hospitalario, Seguridad del paciente, Servicio de urgencias, Calidad asistencial.
Interventions of hospital pharmacist on patient safety in emergency departments
Objective: The inherent characteristics of emergency departments (ED) make them a setting that is highly susceptible to medication-related adverse events (AEs).The goal of this review is to analyse the available literature on interventions performed by hospital pharmacists as well as their results in improving the safety of adult patients in ED.
Methods: Using the PRISMA methodology, a non-systematic bibliographic review was carried out, and articles published between April 2012 and April 2022 were selected. The databases consulted were Medline/Pubmed and Embase. The following descriptors were chosen to perform the search: «Pharmacist,» «Patient Safety» and «Emergency Department.»
Results: 11 studies of the 32 references found covering different hospital pharmacists interventions were selected for review: 7 studies (63.6%) addressed the reconciliation of medication by hospital pharmacists on admission to the ED; 2 (18.2%) addressed the reconciliation on discharge from the ED and 2 (18.2%) the reduction of AEs associated with the use of medication in ED.
Conclusions: The data derived from this review supports that the integration of hospital pharmacists in the care team in ED allows the implementation of various interventions in the field of patient safety to be fostered, reducing the risk of medication-related AEs. This is a valuable safe practice that requires institutional commitment and support to ensure adequate and effective implementation in our institutions.
Keywords: Pharmacist, Patient Safety, Emergency Department, Quality of Health Care.
____
Introducción:
En España, entre un 2 y 6 % de los pacientes hospitalizados padecen eventos adversos (EA) derivados de errores de medicación1. Un 50 % de los pacientes polimedicados se encuentran en riesgo de padecer errores de medicación asociados a las transiciones asistenciales2.
El estudio ENEAS3, realizado en nuestro país, arrojó preocupantes datos, hasta un 37,4% de los EA en pacientes hospitalizados se relacionaba con los medicamentos, siendo más de un tercio prevenibles. Estas cifras son todavía más alertantes en el caso de los servicios de urgencias hospitalarios (SUH), para los que el estudio EVADUR4, concluyó que un 12% de los pacientes presentaban al menos un incidente o EA, un 7,2% con daño, siendo el 70% evitables. Los relacionados con los medicamentos constituyeron en este estudio uno de los EA más frecuentes suponiendo hasta un 24,1% del total de los EA con daño.
Los SUH se caracterizan por ser un ámbito con elevada predisposición a los EA en general y a los relacionados con el medicamento en particular debido a las características inherentes a dichos servicios, entre las que destacan: la elevada carga asistencial, el predominio de órdenes verbales, las interrupciones continuas, el frecuente manejo de medicamentos de alto riesgo y medicamentos por vía parenteral, sumados a la necesidad de una respuesta urgente por parte de los profesionales sanitarios.
En este sentido, la Estrategia de Seguridad del Paciente del Sistema Nacional de Salud para el periodo 2015-20205 ha emitido diversas recomendaciones orientadas a reducir los EA relacionados con el medicamento entre las que destacan: la conciliación de la medicación en las transiciones asistenciales, el uso seguro de medicamentos de alto riesgo, la notificación de incidentes por medicamentos y la promoción del uso de aplicativos de prescripción electrónica asistida con sistemas de alertas automatizados.
En este marco, el farmacéutico hospitalario (FH) se posiciona como un profesional sanitario de referencia en el ámbito del conocimiento del medicamento. Cada vez es mayor, la tendencia a potenciar la dimensión clínica del farmacéutico en la corresponsabilidad en la toma de decisiones y la gestión de la farmacoterapia6, incorporándose a los equipos multidisciplinares de atención al paciente en urgencias, lo que constituye una estrategia con prometedores resultados7-8.
La American Society of Health-System Pharmacists (ASHP), que emitió un posicionamiento sobre el papel del FH en los SUH en el año 2008, afirma que son numerosas las publicaciones que avalan que su participación en el cuidado del paciente supone mejoras tanto la eficacia como la seguridad de la asistencia sanitaria9.
Sin embargo, en nuestro país, un informe de la Sociedad Española de Farmacia Hospitalaria (SEFH) realizado en el año 2019, reveló que tan sólo un 29,1% de los servicios de farmacia hospitalarios (SFH) españoles realizaban atención farmacéutica en los SUH10.
Como objetivo general nos planteamos realizar una revisión bibliográfica no sistemática para conocer y analizar la evidencia disponible sobre las intervenciones, lideradas por farmacéuticos hospitalarios integrados en los SUH, destinadas a mejorar la seguridad de los pacientes adultos que acuden a los SUH.
En cuanto a los objetivos específicos, se planteó analizar el impacto de las intervenciones del FH sobre la reducción de EA asociados al uso de medicamentos en los SUH, conocer el impacto en costes evitados por EA de dichas intervenciones, dilucidar estrategias susceptibles de ser implementadas en el ámbito de la seguridad del paciente en los SUH y determinar la factibilidad de incorporación de un FH al SUH conforme a los tiempos requeridos para realizar las intervenciones farmacoterapéuticas.
Métodos:
Se incluyeron en la revisión las referencias que cumplieron los siguientes criterios:
Criterios de inclusión:
- Población: pacientes adultos que acuden a los SUH.
- SUH en los que se realicen intervenciones farmacéuticas por parte del FH.
- Tipo de publicación: artículos originales, revisiones no sistemáticas, revisiones sistemáticas y metaanálisis.
- Lenguaje de publicación: inglés, castellano, francés, italiano y alemán.
- Marco temporal: referencias publicadas en los últimos diez años (abril de 2012 -abril de 2022).
Criterios de exclusión:
- Estudios descriptivos de la frecuencia de EA en los SUH.
- Estudios realizados en ámbitos diferentes al SUH.
- Estudios realizados en población pediátrica.
Se realizó una búsqueda bibliográfica no sistemática, mediante la metodología PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses)11. Se recurrió a dos bases de datos para realizar la búsqueda: Medline/Pubmed y Embase.
Se eligieron los MeSH y Emtree terms como descriptores para realizar la búsqueda en Medline/Pubmed y Embase: “Pharmacist“, “Patient Safety” y “Emergency Department”. Se combinaron mediante operadores booleanos llegando a la ecuación final de búsqueda: ((Pharmacist[Title/Abstract]) AND (Patient Safety[Title/Abstract])) AND (EMERGENCY DEPARTMENT[Title/Abstract]).
La selección de artículos fue realizada por un sólo revisor.
Para las referencias incluidas se extrajeron los siguientes datos: referencia (autor y año), tipo de publicación, localización geográfica, objetivos, características de los pacientes, intervención realizada y resultados.
Resultados:
Un total de 11 artículos cumplieron los criterios de inclusión (figura 1), pudiendo recuperarse todos a texto completo.
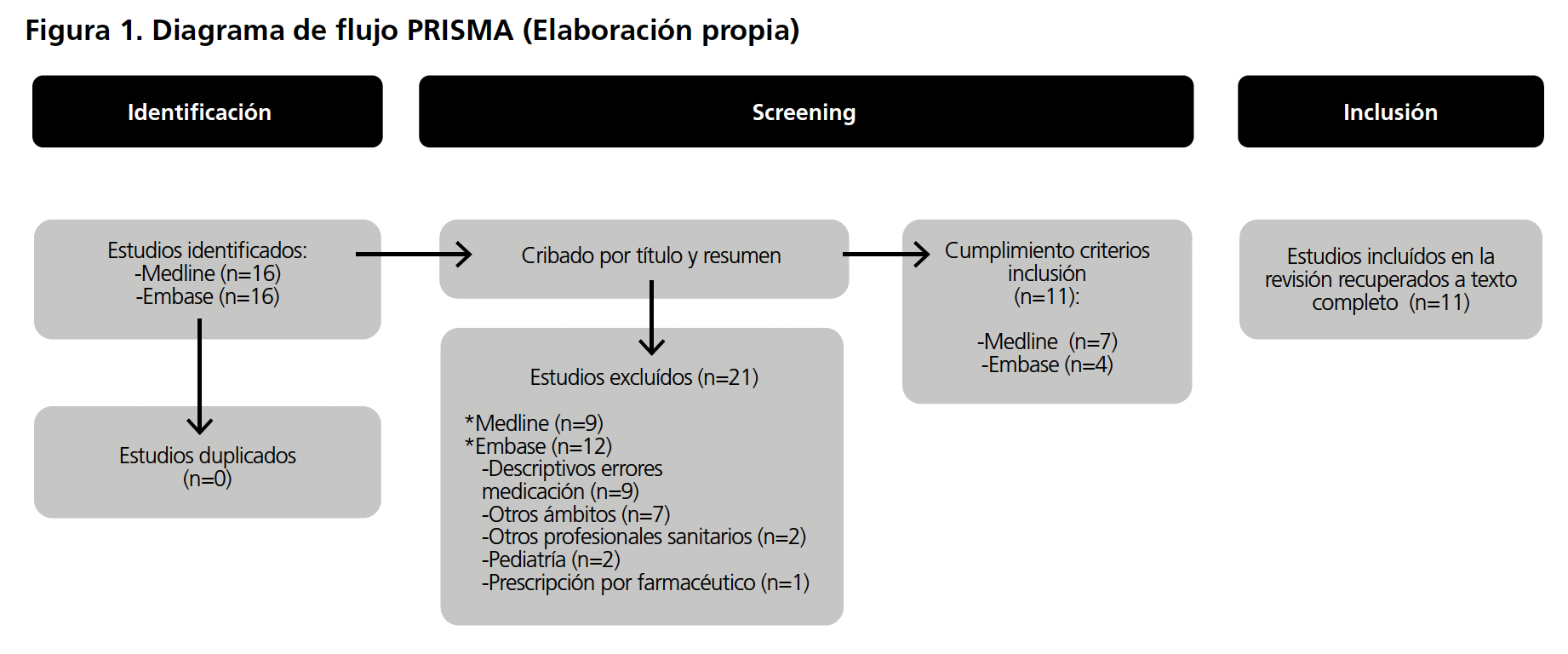
A continuación, se describen sus principales hallazgos y se resumen sus aspectos clave en la tabla 1.
1.- Conciliación de la medicación al ingreso en los servicios de urgencias
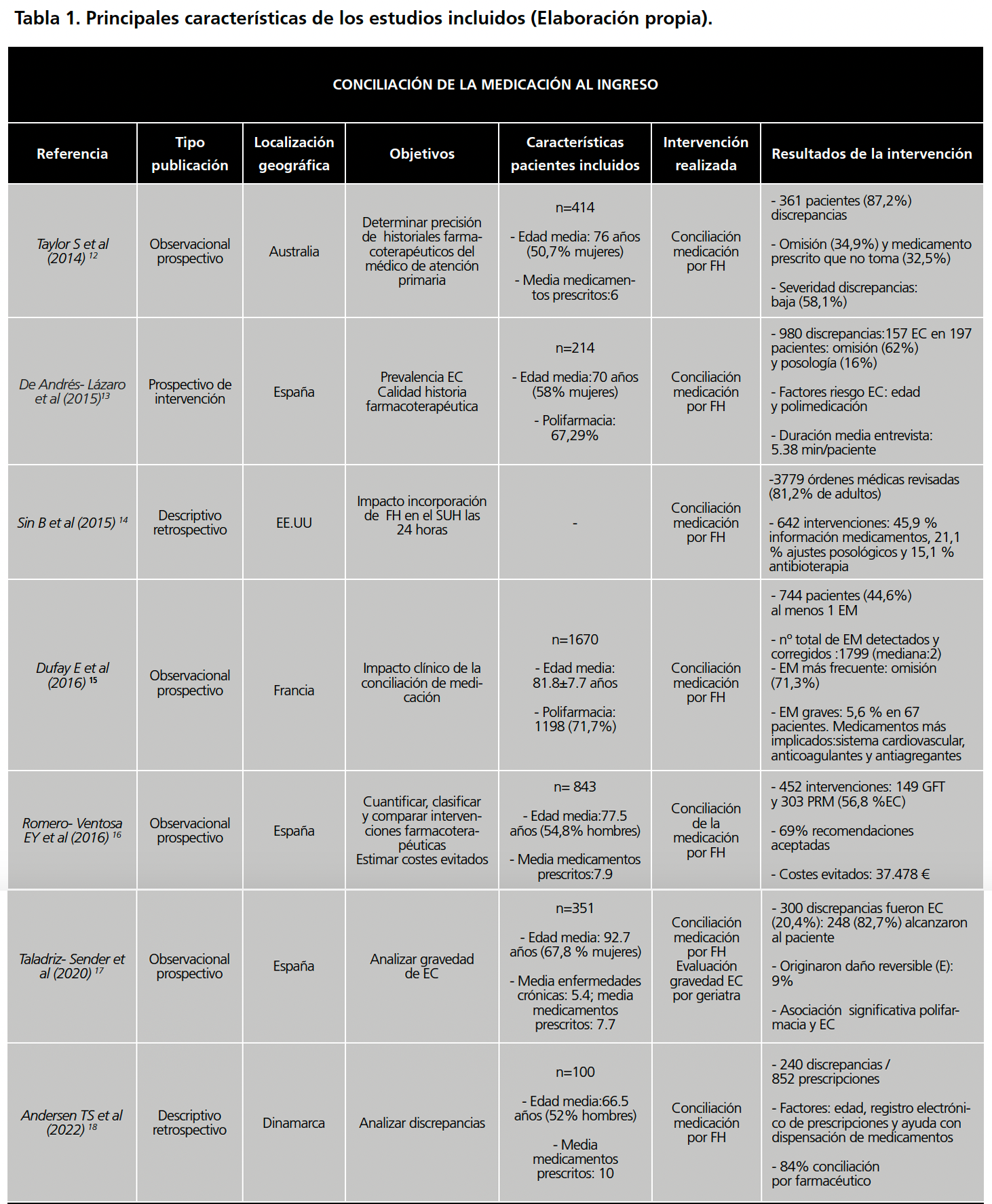
Un total de 7 estudios (63,6%) abordaron la conciliación de la medicación por parte del FH en la admisión de pacientes en los SUH.
En este marco, el objetivo del primer estudio, observacional, prospectivo y multicéntrico12 fue determinar la precisión de los historiales farmacoterapéuticos, documentados por el médico de atención primaria, de los pacientes adultos admitidos en 8 SUH con al menos un medicamento prescrito.
El FH realizó la conciliación de medicación obteniendo la historia farmacoterapéutica a partir de al menos dos fuentes de información (entrevista con el paciente, familiares, entre otros). Se determinó la proporción de pacientes con una o más discrepancias de medicación y sus tipos. 361 pacientes (87,2%) presentaron discrepancias. Las discrepancias más frecuentes fueron la de omisión de tratamientos (34,9%) y medicamento prescrito que el paciente no toma (32,5%). La severidad de las discrepancias detectadas fue en su mayoría baja (58,1%).
En el siguiente estudio unicéntrico, prospectivo y de intervención de 4 meses13, se propuso conocer la prevalencia de errores de conciliación (EC) así como la calidad de la historia farmacoterapéutica obtenida en pacientes adultos en el área de observación del SUH.
El FH obtuvo el listado de medicación del paciente mediante diferentes métodos (entrevista, historia clínica, entre otros). La duración media de cada entrevista fue de 5,38 minutos por paciente. Este listado se comparó con el de medicamentos registrados en la historia clínica y los prescritos en el SUH.
Se detectaron 980 discrepancias en el 85% de los pacientes (media: 4,58 discrepancias por paciente), 157 fueron EC en 197 pacientes, sobre todo derivadas de omisión (62%). La mayoría de medicamentos implicados fueron los de sistema cardiovascular. Se asociaron la edad y la polimedicación como factores de riesgo de EC; constituyendo el soporte familiar y/o de un cuidador un factor protector de EC.
El FH identificó de forma estadísticamente significativa un mayor número de tratamientos domiciliarios versus el médico.
Otro estudio analizado, descriptivo retrospectivo14, persiguió conocer el impacto de la incorporación de un FH en un SUH las 24 horas del día mediante la medida del número de órdenes de medicación revisadas, número de intervenciones realizadas y su aceptación.
Se revisaron un total de 3779 órdenes médicas realizando un total de 642 intervenciones: el 45,9% fueron de información de medicamentos a profesionales sanitarios, 21,1% propuestas de ajustes posológicos y el 15,1% sobre optimización de antibioterapia. Todas ellas fueron aceptadas.
Dufay E et al15 realizaron un estudio observacional prospectivo con el objetivo de explorar el impacto clínico de la conciliación de la medicación mediante la evaluación de los ingresos que experimentaron al menos un error de medicación y su gravedad.
Se incluyeron pacientes mayores de 65 años con admisión en un SUH en el que se realizaba conciliación de la medicación por un FH, que obtenía la información de los medicamentos prescritos de hasta 14 fuentes diferentes.
Se concilió la medicación en 1670 pacientes: 744 (44,6%) padecieron al menos un error de medicación, siendo más frecuente la omisión (71,3%).
A su vez, el estudio deRomero-Ventosa EY et al16, observacional prospectivo de 3 meses de duración, incluyó a pacientes mayores de 16 años que acudieron al SUH con estancia en box de urgencias o en observación de urgencias. Su objetivo principal fue cuantificar, clasificar y comparar las intervenciones farmacoterapéuticas en ambas unidades. Como objetivo secundario se planteó estimar el ahorro derivado de la incorporación del FH.
Se realizaron conciliación de la medicación e intervenciones farmacoterapéuticas. Las intervenciones se dividieron en aquellas acordes a la guía farmacoterapéutica del hospital y problemas relacionados con los medicamentos (PRM). Se analizaron indicadores y se realizó el cálculo del impacto económico evitado por dichas intervenciones.
Se incluyeron 843 pacientes (373 en boxes de urgencias, 470 en observación urgencias) realizando 452 intervenciones farmacoterapéuticas en 310 pacientes. La mayoría de PRM derivaron de EC del tratamiento domiciliario (56,8%). Las causas más frecuentes de PRM fueron la omisión de tratamiento (59%) y las prescripciones incompletas (17,2%).
Se aceptaron 312 recomendaciones (69%) realizadas por el FH en ambas unidades, en su mayoría relativas a medicamentos del sistema cardiovascular. Se estimó un ahorro de 37.478 €, teniendo en cuenta para el cálculo el salario del farmacéutico.
Por su parte, Taladriz-Sender et al17 desarrollaron un estudio observacional prospectivo que analizó la gravedad de los EC en pacientes mayores de 65 años que acudieron al SUH, en concreto a una unidad de agudos de geriatría.
Un FH realizaba conciliación de la medicación empleando diferentes fuentes de datos (historia clínica electrónica, prescripción electrónica asistida (PEA) en el SUH, orden médica de residencia sociosanitaria y/o entrevista con familiares o cuidadores). Un geriatra se encargaba de evaluar la gravedad de los EC detectados utilizando la clasificación de la NCCMERP (National Coordinating Council for Medication Error Reporting and Prevention).
Se realizó conciliación en 351 pacientes, el 80,3% polimedicados. Se detectaron 1473 discrepancias, considerando el 20,4% como EC en 151 pacientes.
Se asoció de forma estadísticamente significativa la polifarmacia con los EC, sin hallarse asociación con la pluripatología ni la edad.
Por último, Andersen TS et al 18 llevaron a cabo un estudio en pacientes adultos que acudieron al SUH para conocer las discrepancias (número y tipo, factores asociados y porcentaje de pacientes susceptibles de conciliación por el FH) de un registro electrónico de prescripciones compartido por atención primaria y especializada. El SUH de este hospital contaba con un FH en plantilla con horario de 8:00 a 15:00 horas.
La conciliación de la medicación fue realizada por tres FH obteniendo información por registros electrónicos, entrevista con paciente o cuidador/familiar y contacto con oficina de farmacia, entre otros.
Se concilió la medicación de 100 pacientes. Se identificaron 240 discrepancias en 852 prescripciones. Atendiendo al tipo de discrepancias las más frecuentes fueron: medicamento ya no prescrito (65%) y frecuencia de administración incorrecta (15%).
En cuanto a los factores asociados a un mayor número de discrepancias se encontraron la edad (inferior a 65 años), ausencia de actualización del registro electrónico de prescripciones y la falta de ayuda con la dispensación de medicamentos. El 84% de los pacientes fueron susceptibles de conciliación de medicación por parte del FH durante su jornada laboral.
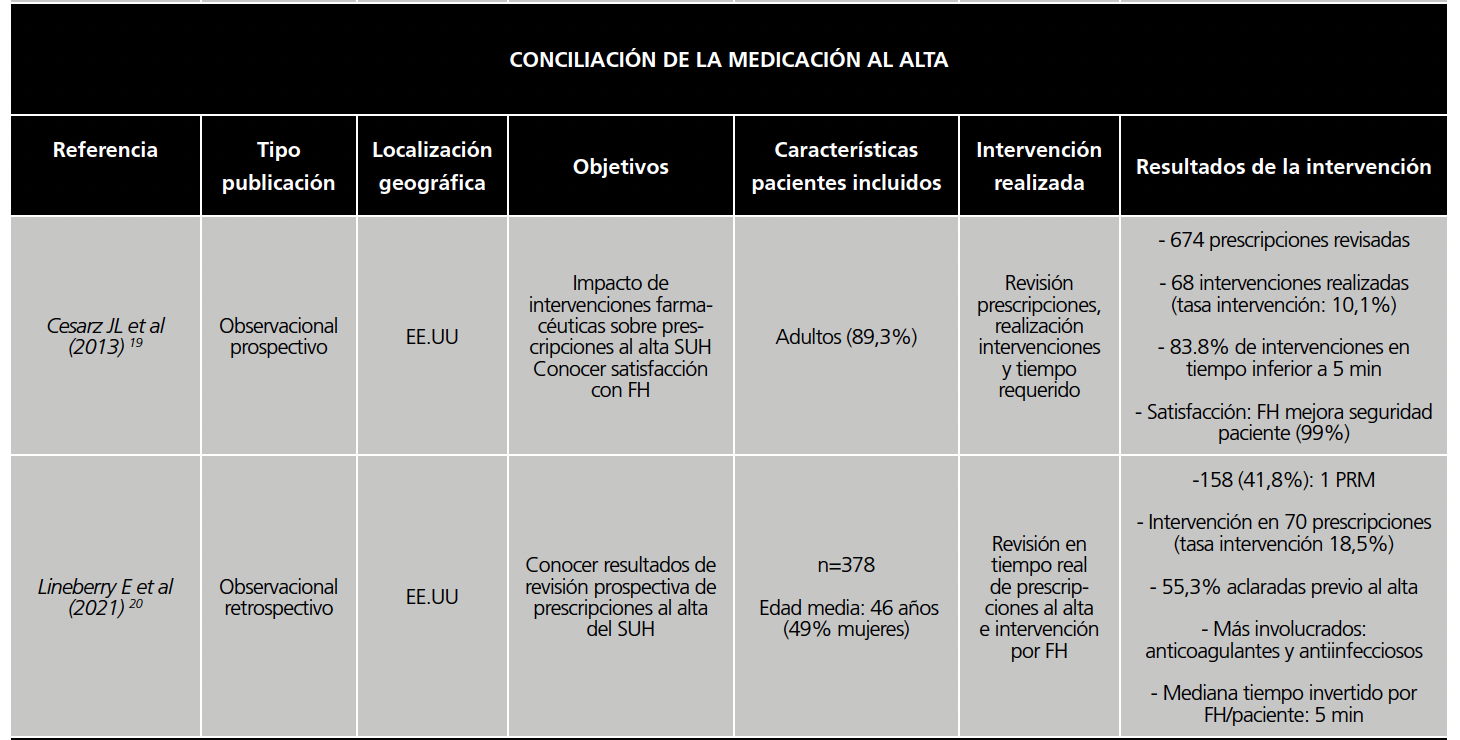
2.- Conciliación de la medicación al alta en los servicios de urgencias
Dos referencias (18,2 %) versaron sobre la conciliación de medicación al alta en el SUH.
El estudio de Cesarz JL et al19, observacional prospectivo de 3 semanas de duración, trató de conocer el impacto de las intervenciones farmacéuticas sobre las prescripciones al alta del SUH en pacientes adultos y pediátricos, en concreto el porcentaje de intervención y tipo de intervenciones realizadas. Otro objetivo fue evaluar la percepción de la figura del farmacéutico en el SUH mediante una encuesta de satisfacción.
El horario de trabajo de los 4 farmacéuticos en el SUH era de 7:00 a 23:00 horas los días laborables y de 13:30 a 22:00 horas durante los fines de semana. Estos documentaron las prescripciones revisadas, las intervenciones realizadas y el tiempo requerido para su realización en una hoja normalizada de recogida de datos que fue valorada por el prescriptor.
Fueron revisadas un total de 674 prescripciones (89,3% de pacientes adultos). Se realizaron 68 intervenciones: 37 (54%) para la prevención de errores y 31 (46%) de optimización de la farmacoterapia.
Los grupos terapéuticos sujetos a mayor intervención fueron los medicamentos que actúan a nivel del sistema nervioso central (29,4%) y los antiinfecciosos (26,5%).
Con una tasa de participación del 90%, el FH se percibió como un profesional que mejora la seguridad del paciente (99%) y su satisfacción (95%) potenciando la optimización farmacoterapéutica (96%). Cuatro meses tras su incorporación en el SUH el 99% de los encuestados opinaron que su integración debería continuar.
Otro estudio, retrospectivo de 3 meses de duración20, tuvo como objetivo implementar una revisión prospectiva de prescripciones al alta del SUH por el FH y medir sus resultados (tipo y número de PRM e identificación de los medicamentos o clases de medicamentos más frecuentes que requieren intervención del FH). El horario del FH en SUH era de lunes a viernes de 7:00 a 2:00 horas y el fin de semana de 10:00 a 20:00 horas.
Para ello, se incluyó un listado de medicamentos con alto potencial de intervención (como los de alto riesgo, entre otros) en el aplicativo de prescripción al alta, de forma que al prescribirse éstos se generaba una alerta para revisión por el FH en tiempo real. Las intervenciones fueron registradas y se contactó con prescriptor y paciente si era preciso para su aclaración.
Se revisaron 378 prescripciones. 158 (41,8%) presentaron al menos un PRM requiriendo intervención sobre 70 prescripciones. Las más comunes fueron debidas a la posología, duración del tratamiento y educación del paciente. En su mayoríase aclararon con el prescriptor previo al alta. Los medicamentos más involucrados fueron los antiinfecciosos y anticoagulantes.
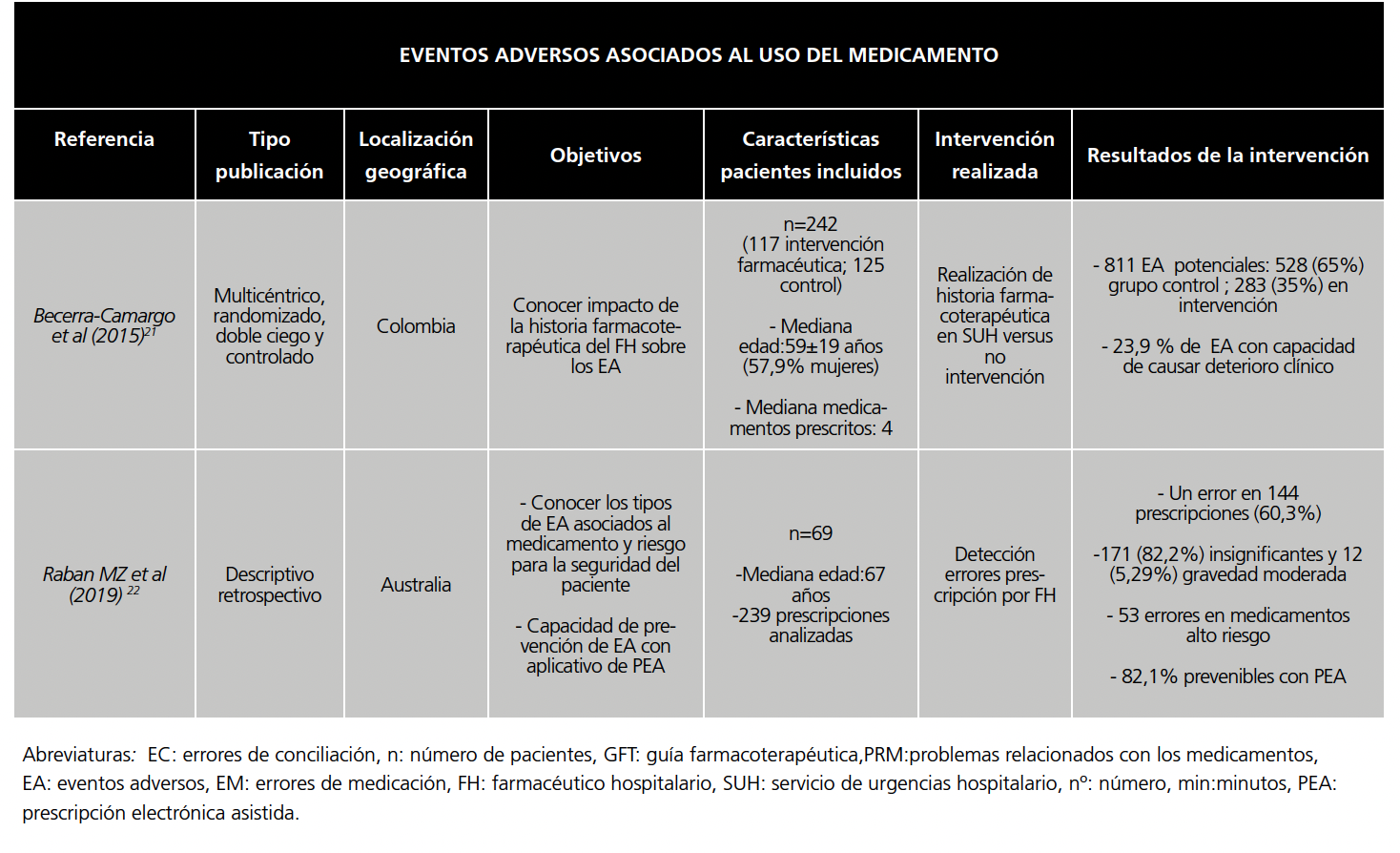
3.- Eventos adversos asociados al uso del medicamento en los servicios de urgencias
Para finalizar, dos estudios (18,2%) trataron sobre la reducción de eventos adversos asociados al uso de los medicamentos en los SUH.
Por un lado, el estudio de Becerra Camargo et al21, multicéntrico y randomizado, buscaba conocer el impacto de la realización de la historia farmacoterapéutica por el FH sobre la reducción de EA potenciales relacionados con el medicamento.
Incluyó dos grupos con un total de 242 pacientes, un grupo intervención (n=117), en el que el FH realizaba la historia farmacoterapéutica mediante entrevista con paciente (familiar o cuidador en su caso) antes de que este fuese visto por el médico de urgencias. Después, el médico de urgencias verificaba estos datos indicando los cambios de tratamiento a realizar al alta; y un grupo control (n=125) en el que no intervino el FH.
Se produjeron 811 EA potenciales: 528 (65%) en el grupo control y 283 (35%) en el de intervención.
Fueron asociados como predictores de EA la edad avanzada, el género femenino, número de comorbilidades, número de ingresos y el número de prescripciones.
Por otro lado, Raban MZ et al22 tuvieron como objetivos conocer los tipos de EA asociados al medicamento en un SUH, su riesgo para la seguridad del paciente y la capacidad de prevención de los mismos mediante un aplicativo de prescripción electrónica.
Un FH accedía a las prescripciones para detectar posibles errores de prescripción. Otro FH clasificaba el error detectado. A partir de cada error se trató de identificar la posibilidad de eliminar o reducir su ocurrencia en el aplicativo electrónico.
Se incluyeron 69 pacientes. Se analizaron 239 prescripciones detectando al menos un error en 144 (60,3%). Los errores más frecuentes fueron la posología errónea y las interacciones.
58 prescripciones incluyeron medicamentos de alto riesgo con 53 errores: 12 (5,29%) de gravedad moderada.
Discusión:
En la mayoría de referencias incluidas en esta revisión destaca como principal intervención del FH en el SUH la conciliación de la medicación, entendida como una práctica sistematizada para prevenir y reducir los errores de medicación en las transiciones asistenciales. Ésta consiste en la obtención de un listado completo y preciso de la medicación de cada paciente para su posterior comparación con la prescripción médica derivada de cada transición asistencial, garantizando de este modo que los pacientes reciben los medicamentos necesarios, adecuados a la nueva situación clínica, en la posología y vía de administración óptimas23.
La reducción del riesgo de EA relacionados con el medicamento derivada de incluir un farmacéutico en el SUH, reportada en la literatura científica, resulta ser variable oscilando entre el 43% y 84%21. Se distingue que su presencia como un miembro más del equipo asistencial podría ser de gran ayuda para mejorar los problemas de seguridad asociados a ciertos grupos de medicamentos, así como en pacientes con características de riesgo. Así pues, en el registro FARM-URG 202224, promovido por la SEFH con el objetivo de conocer la frecuencia y fármacos más implicados en las consultas a los SUH por acontecimientos adversos relacionados con medicamentos, los anticoagulantes (acenocumarol) continúan siendo los más relacionados con las visitas a los SUH (en un 11,45 % de los pacientes), constituyendo las caídas y somnolencia asociadas al uso de medicamentos que actúan en el sistema nervioso central la primera causa de asistencia a estas unidades, ocupando los diuréticos el tercer puesto en la etiología medicamentosa de la admisión a los SUH. A mayores, se observaron como características predictoras de padecer EA por medicamentos la edad avanzada y la polimedicación.
A su vez, las intervenciones de los FH en el SUH también se han asociado con una reducción de costes sanitarios evitables. En un estudio realizado durante 3 meses, la estimación de costes evitados por 1393 intervenciones farmacéuticas realizadas superó el millón de dólares14. Otro estudio, llevado a cabo en Marruecos, determinó que el ahorro directo en costes de medicamentos debido a las intervenciones del FH fue de 926.51 dólares en un solo día25. Por tanto, los costes en personal sanitario necesario para la realización de una atención integral en el servicio de urgencias estarían justificados en base a la generación de ingresos y las mejoras establecidas en la seguridad del paciente26.
Son diversas las intervenciones en el ámbito de la seguridad del paciente susceptibles de ser implementadas por parte de un FH en estos servicios. Destacan la gestión del riesgo y uso seguro de medicamentos de alto riesgo y la implementación de la prescripción electrónica asistida. Al mismo tiempo, los FH, desempeñan un papel activo y definido colaborando en programas para mejorar el uso de los antimicrobianos, de optimización del tratamiento del dolor y anticoagulación, a la vez que desempeñan una adecuada gestión del inventario de medicamentos disponible en la unidad promoviendo su uso racional14.
Asimismo, la tasa reportada de interacciones medicamentosas detectadas en los SUH resulta variable según diferentes estudios (3-47%)27. En este aspecto, los FH poseen un papel definido como profesionales del medicamento a la hora de realizar una revisión exhaustiva de las mismas. Así pues, en un estudio descriptivo sobre interacciones medicamentosas realizado en EE. UU27 en el que se analizaron de forma retrospectiva las prescripciones de pacientes dados de alta de un SUH, se hallaron 429 interacciones en 500 pacientes con 858 prescripciones al alta. El 38% de los pacientes presentaron al menos una interacción clasificada como mayor o igual a categoría B según la clasificación del aplicativo Lexicomp®. La mayoría (60%) fueron categoría C, precisando por tanto su monitorización.
Por otra parte, la historia farmacoterapéutica realizada por el FH en SUH puede constituir una herramienta de ayuda a los clínicos, proporcionándoles una mayor información, permitiéndoles centrar su atención en la patología urgente del paciente, posibilitando de este modo cierto grado de anticipación, reduciendo las interrupciones en el flujo de trabajo y, en último término, los posibles errores de prescripción derivados de un ámbito asistencial tan dinámico21.
En base a su conocida capacitación científico-técnica en el ámbito del medicamento, cabe destacar el potencial del FH en la formación y asesoramiento del personal de enfermería del SUH en el campo de la administración de medicamentos. En esta línea, el estudio realizado por Macías Maroto et al28 viene a justificar dicha necesidad: la prevalencia de errores de administración de medicamentos en el SUH resultó ser elevada pues se reportaron 150 errores en la administración de medicamentos (19%), detectados por profesionales de enfermería observadores del SUH, siendo los más frecuentes la administración, preparación y velocidad de administración inadecuadas.
La función del FH en SUH es valorada y reconocida por los profesionales del servicio de urgencias. En una encuesta multicéntrica realizada desde la SEFH29 se valoró de forma positiva su integración en el SUH proporcionando calidad asistencial y fomentando la seguridad del paciente. En concreto un total de 102 encuestados, que incluyeron personal médico y de enfermería, valoraron como actividades más relevantes del FH la conciliación de medicación, validación de prescripciones y resolución de consultas, apoyando un 63 % de los mismos la necesidad de la validación prospectiva en el caso de medicamentos de alto riesgo.
En cuanto a la factibilidad de incorporación del FH al SUH, destaca que la jornada laboral realizada no es especificada en todos los estudios consultados, pero en general es amplia, abarcando inclusive las 24 horas del día. El estudio de Andersen TS et al18 reveló que la gran mayoría de los pacientes (84%) fueron susceptibles de conciliación de la medicación dentro de una jornada laboral de 7 horas desempeñada por el FH. El tiempo de dedicación del FH por paciente resulta variable, en general reducido, oscilando en los estudios incluidos en esta revisión en torno a los 5 minutos. Sin embargo, estudios previos han demostrado que la conciliación de medicación requiere de unos 30 minutos por paciente, precisando la revisión completa tiempos muy superiores18.
Entre las principales limitaciones de esta revisión se encuentran el reducido número de artículos localizados que cumplen los criterios de inclusión y que no se ha evaluado la calidad metodológica de los estudios incluidos al no ser realizada con metodología sistemática. A su vez, la revisión ha sido realizada por un sólo revisor independiente, por lo que no se ha podido evaluar el grado de concordancia en la selección de estudios a revisar mediante el coeficiente kappa de Cohen.
Como prospectiva derivada de esta revisión, subyace la necesidad de generar nuevas evidencias de forma prospectiva y con metodología estandarizada en nuestro país por disponer de un modelo sanitario diferente al de otros estudios incluidos en esta revisión.
La incorporación del farmacéutico al equipo asistencial de atención al paciente en los servicios de urgencias se posiciona como una valiosa estrategia de cara a la prevención y abordaje de los EA relacionados con el medicamento por la frecuencia, nada despreciable, reportada en este ámbito.
Su integración en el equipo multidisciplinar constituye una valiosa práctica segura factible de implementar en la práctica clínica diaria. No obstante, es necesario disponer de los medios necesarios para asegurar la efectividad derivada de su implementación: resultan indispensables el compromiso y apoyo institucional como motores del cambio para poder convertirlo en una realidad en el día a día de nuestros centros sanitarios.
Por todo ello, la sistematización de su integración en los servicios de urgencias de nuestros hospitales constituye un ejemplo de responsabilidad compartida y coordinación entre servicios, pudiendo resultar interesante desde diferentes miradas: la fundamental, la del paciente como centro y fin último de nuestras actuaciones al suponer mejoras en su seguridad durante su tránsito por la asistencia sanitaria; la de los profesionales sanitarios al fomentar el trabajo en equipo, aprendizaje colectivo, clima de seguridad ,cultura de seguridad y la comunicación en nuestras organizaciones y la del gestor sanitario, al permitir una gestión eficiente de los recursos aportando calidad a nuestra asistencia sanitaria.
Conflictos de intereses: Los autores declaran no tener conflictos de intereses.
Bibliografía:
- Otero-López MJ, Alonso-Hernández P, Maderuelo-Fernández JA, Garrido-Corro B, Domínguez-Gil A, Sanchez-Rodriguez A. Acontecimientos adversos prevenibles causados por medicamentos en pacientes hospitalizados. Med Clin (Barc).2006;126(3):81-7.DOI:10.1157/13083875.
- Delgado-Sánchez O, Nicolás-Picó J, Martínez-López I, Serrano-Fabiá A, Anoz- Jiménez L, Fernández-Cortés F. Errores de conciliación en el ingreso y en el alta hospitalaria en pacientes ancianos polimedicados. Estudio prospectivo aleatorizado multicéntrico. Med Clin (Barc). 2009;133 (19):741-44. DOI:10.1016/j.medcli.2009.03.023.
- Aranaz-Andrés JM, Aibar-Remon C, Vitaller-Burillo J, Requena-Puche J, Terol-García E, Kelley E, et al. Impact and preventability of adverse events in Spanish public hospitals: results of the Spanish National Study of Adverse Events (ENEAS). Int J Qual Health Care. 2009;21(6):408-14.DOI:10.1093/intqhc/mzp047.
- Tomás S, Chanovas M, Roqueta F, Alcaraz J, Toranzo T. EVADUR: eventos adversos ligados a la asistencia en los servicios de urgencias de hospitales españoles. Emergencias. 2010; 22(6):415-28.
- Ministerio de Sanidad, Servicios Sociales e Igualdad. Estrategia de Seguridad del Paciente del Sistema Nacional de Salud: periodo 2015-2020 [Internet]. Madrid: Centro de publicaciones del Ministerio de Sanidad, Servicios Sociales e Igualdad; 2016 [citado 18 de febrero de 2022]. Disponible en: http://www.seguridaddelpaciente.es/es/informacion/publicaciones/2015/estrategia-seguridad-del-paciente-2015-2020/
- Pérez León M, Alonso Ramos H, González Munguía S, Marrero Penichet SM, Molero Gómez R. Evaluación de la calidad de las intervenciones farmacéuticas en urgencias basada en la evidencia científica. Farm Hosp .2014; 38(2): 123-29. DOI:10.7399/FH.2014.38.2.981.
- Herrada L, Marcela Jirón QF, Matías Martínez QF. Farmacéutico clínico en el servicio de urgencia, una necesidad. Revista Médica Clínica Las Condes.2016;27 (5):646-51.DOI:10.1016/j.rmclc.2016.09.009.
- Andrés-Lázaro AM,Miró Andreu O. Contribution of clinical pharmacists to patient’s care in the Emergency Department. Farm Hosp. 2018; 42(6):217-18. DOI:10.7399/fh.11081
- Ortmann MJ, Johnson EG, Jarrell DH, Bilhimer M, Hayes BD, Aimee Mishler A, et al. ASHP Guidelines on Emergency Medicine Pharmacist Services. American Journal of Health-System Pharmacy. 2021;78(3):261–75.DOI:10.1093/ajhp/zxaa378.
- Sociedad Española de Farmacia Hospitalaria. Informe 2019 sobre la situación de los Servicios de Farmacia Hospitalaria en España: Infraestructuras, recursos y actividad [consultado 26/03/2022]. Disponible en: https://www.sefh.es/bibliotecavirtual/informe-situacion-sfh-2019/libro_blanco_de_la_farmacia_hospitalaria.pdf?ts=20200902164230
- Page MJ, Moher D, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. PRISMA 2020 explanation and elaboration: updated guidance and exemplars for reporting systematic reviews. BMJ 2021; 372: n160.DOI:10.1136/bmj. n160.
- Taylor S, Welch S, Harding A, Abbott L, Riyat B, Morrow M,et al. Accuracy of general practitioner medication histories for patients presenting to the emergency department. Aust Fam Physician. 2014 ;43(10):728.
- De Andrés-Lázaro AM, Sevilla-Sánchez D, Ortega-Romero MM, Codina-Jané C, Calderón-Hernanz B, Sánchez-Sánchez M. Adecuación de la historia farmacoterapéutica y errores de conciliación en un servicio de urgencias. Med Clin (Barc). 2015;145(7):288-93. DOI:10.1016/j.medcli.2015.02.024.
- Sin B, Yee L, Claudio-Saez M, Halim Q, Marshall L, Hayes-Quinn M. Implementation of a 24-hour pharmacy service with prospective medication review in the emergency department. Hosp Pharm. 2015;50(2): 134-38.DOI:10.1310/hpj5002-134.
- Dufay E, Morice S, Dony A, Baum T, Doerper S, Rauss A, et al. The clinical impact of medication reconciliation on admission to a French hospital: a prospective observational study. Eur J Hosp Pharm. 2016;23(4):207-12. DOI:10.1136/ejhpharm-2015-000745.
- Romero-Ventosa EY, Pérez-Landeiro A, Leboreiro-Enríquez B, Rubianes-González M, Lamas-Domínguez P, Pineiro-Corrales G. Short Stay Unit and Emergency Department: Pharmacotherapeutic Interventions and Its Impact. Am J Ther. 2016;23(6): e1307-e1314. DOI:10.1097/MJT.0000000000000204.
- Taladriz-Sender I, Muñoz-García M, Montero-Errasquin B, Montero-Llorente B, Espadas-Hervás N, Delgado-Silveira E. Seriousness of medication reconciliation errors in patients of advanced age in the emergency department. Emergencias. 2020;32(3):188-90.
- Andersen TS, Gemmer MN, Sejberg H, Jørgensen LM, Kallemose T, Andersen O, et al. Medicines Reconciliation in the Emergency Department: Important Prescribing Discrepancies between the Shared Medication Record and Patients’ Actual Use of Medication. Pharmaceuticals.2022; 15(2):142. DOI:10.3390/ph15020142.
- Cesarz JL, Steffenhagen AL, Svenson J, Hamedani AG. Emergency department discharge prescription interventions by emergency medicine pharmacists. Ann Emerg Med. 2013 ;61(2): 209-14.DOI:10.1016/j.annemergmed.2012.04.011.
- Lineberry E,Rozycki E, Jordan TA, Mellett J, North AM.Implementation of pharmacist targeted discharge prescription review in an emergency department.The American Journal of Emergency Medicine.2021;48:288-94. DOI:10.1016/j.ajem.2021.04.054.
- Becerra-Camargo J, Martínez-Martínez F, García-Jiménez E. The effect on potential adverse drug events of a pharmacist-acquired medication history in an emergency department: a multicentre, double-blind, randomised, controlled, parallel-group study. BMC Health Serv Res. 2015; 15:337.DOI:10.1186/s12913-015-0990-1.
- Raban MZ, Walter SR, Pont LG, Cheung L, Strumpman D, Westbrook JI. The potential impact of an electronic medication management system on safety‐critical prescribing errors in an emergency department. Journal of Pharmacy Practice and Research.2019;49(2): 108-15.DOI:10.1002/jppr.1455.
- Carrión Madroñal IM, Sánchez Gómez E. Conciliación de la medicación en las transiciones asistenciales de pacientes previamente ingresados. Rev. OFIL·ILAPHAR .2020; 30(1): 60-4. DOI:10.4321/s1699-714×2020000100015.
- Sociedad Española de Farmacia Hospitalaria (SEFH). PROYECTO FARM-URG.Registro 2022.GRUPO DE TRABAJO REDFASTER-SEFH [Internet]. 2022 [consultado 15/06/2022]. Disponible en: https://drive.google.com/file/d/12nKDJ6qXDC2V0Fls5do2ZDl80BNX1TtI/view
- Mrani Alaoui A, Madani N,Belayachi J, Taoufik J,Abouqal R,Chaib A. Direct economic impact of pharmacist’s interventions in emergency department: a prospective study in a lowermiddle income country. Eur J Clin Pharm.2021; 23 (1):14-20.
- Southerland LT, Savage EL, Muska Duff K, Caterino JM, Bergados TR, Hunold KM, et al. Hospital Costs and Reimbursement Model for a Geriatric Emergency Department. Acad Emerg Med. 2020;27(10):1051-58. DOI:10.1111/acem.13998.
- Jawaro T, Bridgeman PJ, Mele J, Wei G. Descriptive study of drug-drug interactions attributed to prescriptions written upon discharge from the emergency department. Am J Emerg Med. 2019;37(5):924-27. DOI:10.1016/j.ajem.2019.01.049.
- Macías Maroto M, Solís Carpintero L. Errores en la administración de medicación en un servicio de urgencias: conocer para disminuir el riesgo. Rev Esp Salud Pública. 2018; 92: e1-e8.
- García-Martín A, Maroun-Eid C, Campino-Villegas A, Oliva-Manuel B, Herrero-Ambrosio A, Quintana-Díaz M.Perception survey on the value of the hospital pharmacist at the emergency department. Farm Hosp.2017;41(3):357-70. DOI:10.7399/fh.2017.41.3.10687.
____
