Esteban-Casado S, Bartolomé-García E, Sanz-Márquez S, Pérez-Encinas M
Servicio de Farmacia. Hospital Universitario Fundación Alcorcón. Madrid (España)
Fecha de recepción: 28/04/2020 – Fecha de aceptación: 06/05/2020
Correspondencia: Santos Esteban Casado – C/Pablo Ruiz Picasso, 28 3ºB – 49600 Benavente, Zamora (España)
santosesteban25@gmail.com
____
RESUMEN
Objetivo: Evaluar la efectividad de icatibant en el tratamiento del angioedema inducido por IECA (AII), en un centro sin protocolización previa del manejo.
Método: Estudio observacional retrospectivo y descriptivo. Se incluyeron pacientes diagnosticados de AII y tratados con icatibant 30 mg entre mayo 2015-diciembre 2017. Las variables de resultado principal y secundaria fueron: tiempo hasta resolución completa y tiempo hasta primera mejoría; respectivamente.
Resultados: Cinco pacientes, mediana de edad 76 años (46-81); cuatro mujeres y un varón. Todos caucásicos. Medianas de tiempo hasta resolución completa y hasta primera mejoría: 23 horas (IQR 20,0-25,0) y 3 horas (IQR 3,0-6,0); respectivamente.
Conclusiones. El inicio temprano del tratamiento anti-bradicinérgico puede resultar clave para la evolución del cuadro. Para alcanzar la máxima efectividad, se reduzcan las morbilidades asociadas, los ingresos en UCI y el tiempo de estancia hospitalaria, resulta primordial la elaboración de protocolos locales que tengan en cuenta las particularidades de cada centro.
Palabras clave: Angioedema, inhibidores de la enzima convertidora de angiotensina, icatibant, reacciones adversas a medicamentos.
Management of angiotensin-converting enzyme inhibitors-related angioedema with icatibant
SUMMARY
Objetive: To assess the effectiveness of icatibant in the management of angiotensin-converting enzyme inhibitor-induced angioedema (AII) in a hospital without a treatment guidance.
Methods: Observational, retrospective and descriptive study. All patients diagnossed with AII and treated with icatibant 30 mg between May 2015-December 2017 were included. The primary and secondary end-points were: time to total resolution and time to first improvement; respectively.
Results: Five patients, median age 76 years (46-81). Four women and a man. All of them Caucasian. Median time to total resolution and to first improvement: 23 hours (IQR 20.0-25.0) and 3 hours (IQR 3.0-6.0); respectively.
Conclusion: The early start with the anti-bradicinergic therapy may be key to the AII evolution. To achieve the maximum effectiveness and to get reduced the associated morbidity, the ICU admission and the time to discharge, the development of local protocols considering the particularities of each center is highly necessary.
Key words: Angioedema, angiotensin, converting enzyme inhibitors, icatibant, drug-related side effects and adverse reactions.
____
INTRODUCCIÓN
Los inhibidores de la enzima convertidora de angiotensina (IECA) son fármacos ampliamente utilizados, efectivos y bien tolerados. Sin embargo, el angioedema inducido por IECA (AII), es un efecto adverso conocido y descrito en ficha técnica con una incidencia de entre el 0,1%-0,7%1; presentando en alrededor del 10% de los casos compromiso de la vía aérea superior, que puede provocar obstrucción laríngea y la muerte2.
Icatibant es un fármaco que actúa como antagonista competitivo selectivo del receptor de la bradicinina tipo 2. Su indicación aprobada es el tratamiento sintomático de crisis agudas de angioedema hereditario con deficiencia del inhibidor de la esterasa C1 (INHC1)3, pero off-label se viene utilizando para el tratamiento del AII persistente o grave.
Existen diversas publicaciones acerca del uso de icatibant en el tratamiento del AII con diferente nivel de evidencia, mostrando resultados contradictorios. Esta variabilidad podría ser consecuencia de diferentes diseños metodológicos, pero es probable que el establecimiento previo de un algoritmo de tratamiento que permita un manejo rápido del AII, resulte necesario. Por ello, el objetivo de nuestro estudio es evaluar la efectividad de icatibant en el tratamiento del AII, en un centro sin protocolización previa del manejo.
MÉTODOS
Estudio observacional retrospectivo y descriptivo, realizado en un hospital del grupo 3, en el que se incluyeron todos los pacientes con diagnóstico de AII y que recibieron al menos una dosis de icatibant 30 mg en inyección subcutánea, entre mayo 2015-diciembre 2017. Se excluyeron aquellos casos de AII que se resolvieron sin la administración de icatibant.
Las variables recogidas fueron: sociodemográficas (sexo, edad, raza); farmacoterapéuticas (IECA y fecha de inicio, fármacos concomitantes con potencial desencadenador de angioedema idiopático/AII); clínicas (comorbilidades, antecedentes de angioedema, síntomas, clasificación del edema en vías respiratorias, tratamiento administrado previo a icatibant y compromiso de la vía aérea) y de efectividad (fecha y hora de: aparición de los síntomas de angioedema, administración de icatibant, primeros signos de mejoría y resolución completa del cuadro. Además, se registraron dosis repetidas de icatibant y administración de otros tratamientos antibradicinérgicos).
La localización del edema en las vías aéreas se clasificó en 3 categorías según clasificación de Chiu et al.4: tipo 1 (edema localizado en cara y cavidad oral, excluyendo suelo de la boca), tipo 2 (edema localizado en el suelo de la boca y/o orofaringe, incluyendo la base de la lengua, paladar blando y úvula) y tipo 3 (angioedema con compromiso orofaríngeo y extensión a glotis y supraglotis).
La variable de resultado principal fue: tiempo hasta resolución completa, definido como el tiempo transcurrido desde la administración de la primera dosis de icatibant hasta la resolución completa del AII; según evaluación clínica.
La variable secundaria de resultado fue: tiempo hasta primera mejoría, definido como el tiempo transcurrido desde la administración de la primera dosis de icatibant hasta la aparición de los primeros signos de disminución del angioedema; según evaluación clínica.
Los datos se obtuvieron de la historia clínica electrónica (Selene®), del visor de prescripción en atención primaria (HORUS®) y del gestor de peticiones clínicas (Servolab®).
Los resultados se describen en forma de mediana y rango o rango intercuartílico (IQR).
Todas las reacciones adversas se notificaron al Sistema Español de Farmacovigilancia.
En historia clínica se reflejó el consentimiento verbal del paciente o familiar, al tratarse de un tratamiento utilizado fuera de indicación aprobada. Este estudio ha sido autorizado por el Comité de Ético de Investigación Clínica local.
RESULTADOS
Se incluyeron cinco pacientes. La mediana de edad fue 76 años (46-81); cuatro mujeres y un varón. Todos eran de raza caucásica. Todos los pacientes se derivaron al SUH tras la aparición de los síntomas, excepto un paciente cuyo cuadro comenzó durante un ingreso hospitalario. Un paciente tenía antecedentes de angioedema de carácter idiopático y cuatro estaban en tratamiento con al menos un fármaco con potencial desencadenador de angioedema idiopático/AII. tabla1.
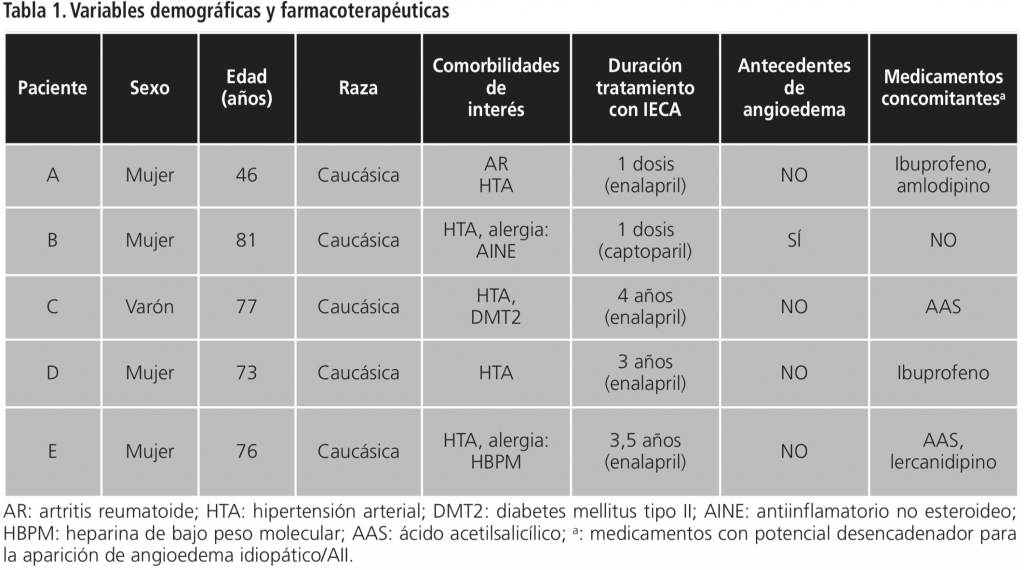
Se solicitaron niveles de INHC1 y complemento C3 y C4 en 4 de los 5 pacientes, descartándose el diagnóstico de angioedema hereditario en todos ellos.
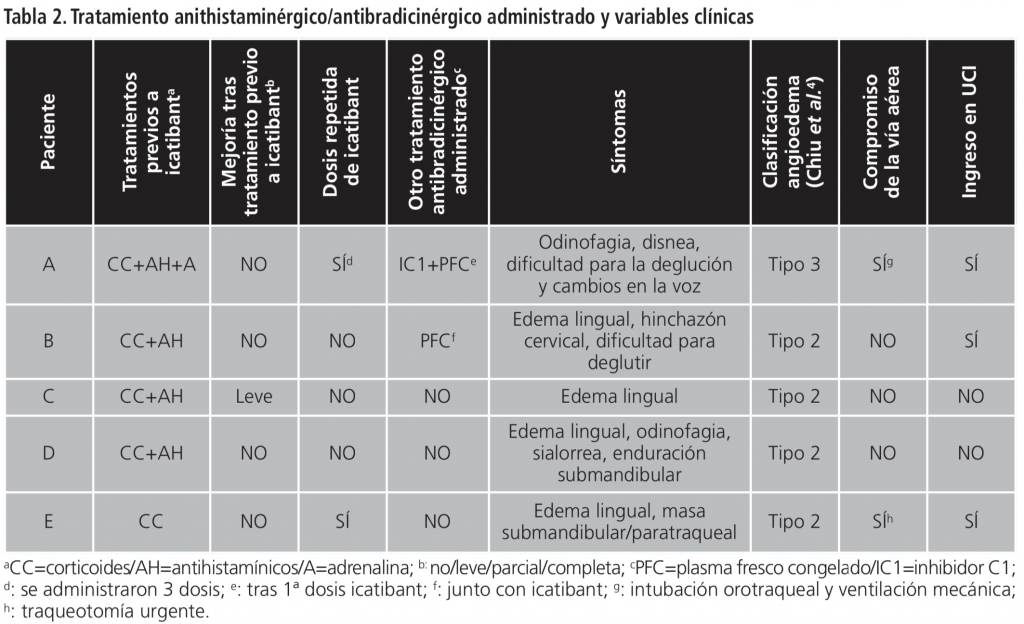
Dos pacientes requirieron dosis extra de icatibant debido a la escasa mejoría tras la primera dosis. Asimismo, dos pacientes recibieron otro tratamiento antibradicinérgico junto con icatibant. Tres pacientes requirieron ingreso en la UCI debido a la gravedad de los síntomas y la evolución tórpida. Los dos pacientes que requirieron ser intubados/traqueostomizados, recibieron la primera dosis de icatibant tras la realización del procedimiento. Tabla 2.
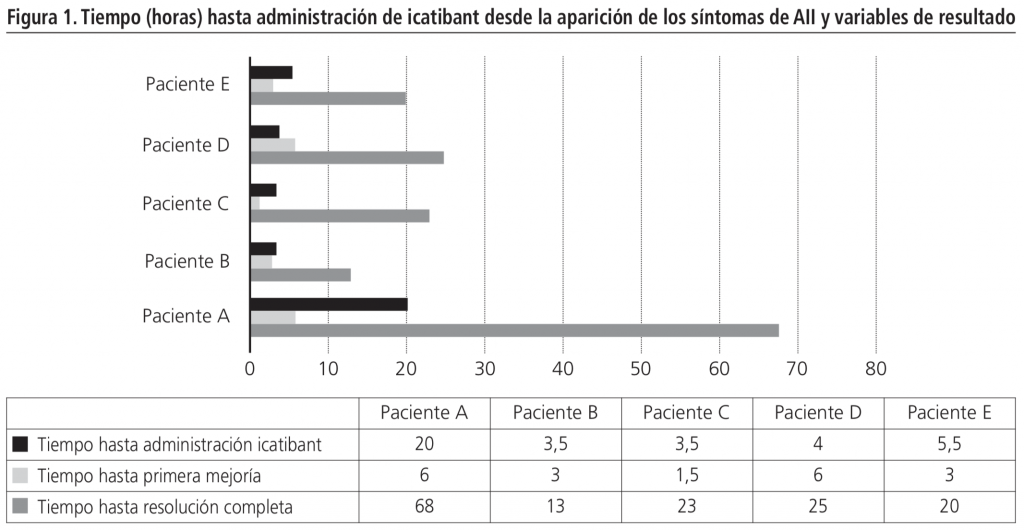
La mediana de tiempo desde la aparición de los síntomas hasta la administración de icatibant fue 4 horas (IQR 3,5-5,5 horas). Las medianas de tiempo hasta resolución completa y hasta primera mejoría fueron: 23 horas (IQR 20,0-25,0) y 3 horas (IQR 3,0-6,0); respectivamente. Figura 1.
El tratamiento con IECA se suspendió en todos los pacientes. No se registraron nuevas visitas a urgencias con recurrencia de angioedema en ningún paciente.
DISCUSIÓN
El AII es un efecto adverso de clase de los IECA, grave y que no responde al tratamiento con corticosteroides ni antihistamínicos debido a que se trata de una respuesta no mediada por histamina. Aunque existe información controvertida5,6, algunos autores describen que los síntomas pueden aparecer desde la primera dosis hasta 10 años después del inicio del tratamiento, con mayor incidencia en mujeres y en pacientes de edad avanzada, datos que concuerdan con los resultados presentados.
Icatibant es uno de los fármacos utilizados para el tratamiento off-label del AII con más estudios realizados; desde reportes de casos hasta ensayos clínicos aleatorizados. A pesar de todo este esfuerzo científico, los datos sobre su efectividad no son nada concluyentes7,8. Sin embargo, es uno de los medicamentos incluidos en las recomendaciones y guías de tratamiento del AII9,10. Ello se debe a la ausencia de tratamientos eficaces y con la suficiente evidencia para tratar esta emergencia, cuando se ve comprometida la vía aérea y a que su etiología bradicinérgica es compartida con los angioedemas hereditarios.
Estas guías recomiendan un inicio temprano del tratamiento antibradicinérgico (INHC1/Icatibant) en aquellos pacientes que ingresen en el SUH con sospecha de angioedema, compromiso orofaríngeo y que tras haber recibido tratamiento sintomático y antihistamínico no exista respuesta inmediata.
En nuestro estudio, todos los pacientes se trataron inicialmente como angioedema histaminérgico sin éxito e iniciando a continuación tratamiento antibradicinérgico. Dos de ellos recibieron otros fármacos antibradicinérgicos adicionales sin que se pueda determinar cómo pudieron influir en la resolución del AII.
El tiempo hasta primera mejoría de nuestro estudio fue, en términos cuantitativos, ligeramente superior a la de los ensayos clínicos aleatorizados y con protocolo de tratamiento estandarizado: Sinert et al.7; mediana de 2 horas (IQR 0,6-3,1) y Bas et al.11; mediana de 2 horas (IC95% 1,0-8,1). Sin embargo; llama la atención que la variable principal de resultado, tiempo hasta resolución completa, fuera muy superior a las de los estudios comentados: mediana de 8 horas (IQR 3,0-16,0) y 4 horas (IQR 2,0-6,0); respectivamente. Ello puede deberse al criterio utilizado como resolución completa de los síntomas, siendo muy variable entre estudios5; así como a la gravedad presentada por los pacientes, requiriendo intubación/traqueostomía en dos de los cinco pacientes de nuestro estudio en contraposición a los trabajos comentados (ninguno y uno de 121; respectivamente).
Otra hipótesis que pudiera justificar esta variabilidad, se señala en una revisión realizada en pacientes intubados12, y es que el tiempo desde la aparición de los primeros síntomas hasta la administración de icatibant podría resultar clave en la resolución temprana del cuadro. En esta línea, en nuestro estudio podemos observar, cómo en uno de los pacientes que requirió intubación, recibió tratamiento con icatibant tras 20 horas desde la aparición de los síntomas. Al comparar este paciente con el resto de los sujetos del estudio, observamos que recibieron tratamiento con icatibant en un tiempo notoriamente inferior desde la aparición de los síntomas y que el cuadro de AII se resolvió en un tiempo significativamente menor.
Cabe señalar que la principal limitación de este estudio es su naturaleza retrospectiva, así como el tamaño de la muestra. Sin embargo, es importante dar a conocer resultados en práctica clínica real, así como la revisión crítica de la literatura para replantearnos cómo utilizar estos fármacos de alto impacto en indicaciones no aprobadas. Por otro lado, es importante la creación de hipótesis que nos permitan analizar la utilización de estos fármacos y la supuesta disminución de morbilidad.
Resulta interesante destacar que en revisiones sistemáticas y metaanálisis13,14, se señala que, teniendo en cuenta la baja evidencia de las publicaciones, no existen diferencias de efectividad comparada entre las diferentes opciones farmacológicas disponibles: icatibant, INHC1 o plasma fresco congelado. Por ello, dada la utilización off-label de estos tratamientos, son especialmente necesarios ensayos clínicos aleatorizados comparativos que den luz en este contexto.
Finalmente indicar que, se debe considerar el diagnóstico de AII en todo paciente que acuda al SUH en tratamiento con IECA, síntomas de angioedema y que no responda al tratamiento con antihistamínicos, corticoterapia o adrenalina15. Además, sería altamente interesante que en los SUH se elaborasen protocolos locales para el tratamiento del AII, dadas las particularidades de cada centro. En ellos, se deberían indicar en qué casos el paciente se puede beneficiar de la utilización de fármacos antibradicinérgicos, qué fármaco es el más eficiente dado el contexto clínico de cada paciente y en qué tiempo razonable debe ser administrado para que el tratamiento sea lo más efectivo posible, reduciendo las morbilidades asociadas, el número de ingresos en la UCI y el tiempo de estancia hospitalaria.
CONCLUSIONES
En este estudio se observa que el tiempo hasta la resolución total de los síntomas disminuye con la administración temprana de icatibant, por lo que el inicio precoz del tratamiento antibradicinérgico podría resultar clave para una evolución satisfactoria. Se requiere la realización de estudios controlados y aleatorizados con un mayor tamaño muestral y que estudien otros posibles factores asociados a la evolución del cuadro. Para alcanzar la máxima efectividad, se reduzcan las morbilidades asociadas, los ingresos en UCI y el tiempo de estancia hospitalaria, resulta primordial la elaboración de protocolos locales que tengan en cuenta las particularidades de cada centro.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Bas M. The Angiotensin-Converting-Enzyme-Induced Angioedema. Immunol Allergy Clin North Am. 2017;37:183-200.
2. Grant NN, Deeb ZE and Chia SH. Clinical experience with angiotensin-converting enzyme inhibitor-induced angioedema. Otolaryngol Head Neck Surg. 2007;137:931-35.
3. Ficha Técnica del producto. 2017. Disponible en: http://www.ema.europa. eu/docs/es_ES/document_library/EPAR_-_Product_Information/human/000899/ WC500022966.pdf. Consultado el 25 de Enero de 2020.
4. Chiu AG, Newkirk KA, Davidson BJ, Burningham AR, Krowiak EJ and Deeb ZE. Angiotensin-converting enzyme inhibitor-induced angioedema: a multicenter review and an algorithm for airway management. Ann Otol Rhinol Laryngol. 2001;110:834-40.
5. Riha HM, Summers BB, Rivera JV and Van Berkel MA. Novel Therapies for Angiotensin-Converting Enzyme Inhibitor-Induced Angioedema: A Systematic Review of Current Evidence. J Emerg Med. 2017;53:662-79.
6. Blasco Bravo AJ, Aguilar Conesa MD, Montero Pérez FJ, Labrador Horrillos M, Martínez Virto A, Andrés Gómez M, et al. Guía de práctica clínica abreviada del manejo de los angioedemas mediados por bradicinina en urgencias. Monografías Emergencias. 2013;7:1-17.
7. Sinert R, Levy P, Bernstein JA, Body R, Sivilotti MLA, Moellman J, et al. Randomized Trial of Icatibant for Angiotensin-Converting Enzyme Inhibitor-Induced Upper Airway Angioedema. J Allergy Clin Immunol Pract. 2017;5:1402-9.
8. Straka BT, Ramirez CE, Byrd JB, Stone E, Woodard G, Nian H, et al. Effect of bradykinin receptor antagonism on ACE inhibitor-associated angioedema. J Allergy Clin Immunol. 2017;140:242-8.
9. Winters ME, Rosenbaum S, Vilke GM and Almazroua FY. Emergency department management of patients with ACE-inhibitor angioedema. J Emerg Med. 2013;45:775-80.
10. Bouillet L, Boccon-Gibod I, Bagou G, Ganansia O, Cesareo E, Leroy C, et al. Angioedèmes bradykiniques. Orphanet urgences [recurso electrónico]. 2015 (consultado el 29 de Enero 2020). Disponible en: https://www.orpha.net/data/patho/Emg/ Int/fr/AngioedemesBradykiniques_FR_fr_EMG_ORPHA658.pdf.
11. Bas M, Greve J, Stelter K, Havel M, Strassen U, Rotter N, et al. A randomized trial of icatibant in ACE-inhibitor-induced angioedema. N Engl J Med. 2015;372:418-25.
12. Yeung EK, et al. Icatibant for Angiotensin-Converting Enzyme Inhibitor-Induced Angioedema in Intubated Patients: Case Series and Literature Review. Case Rep Crit Care. 2018. https://doi.org/10.1155/2018/8081607.
13. van den Elzen M, Go, M. F. C. L., Knulst AC, Brankestijn MA, van Os-Medendorp H and Otten G. Efficacy of Treatment of Non-hereditary Angioedema. Clin Rev Allergy Immunol. 2018;54:412-31.
14. Jeon J, Lee YJ and Lee SY. Effect of icatibant on angiotensin-converting enzyme inhibitor-induced angioedema: A meta-analysis of randomized controlled trials. J Clin Pharm Ther. 2019;44:685-92
15. Spanish Study Group on Bradykinin-Induced Angioedema. Consensus statement on the diagnosis, management, and treatment of angioedema mediated by bradykinin. Part II. Treatment, follow-up, and special situations. J Investig Allergol Clin Immunol. 2011;21:422-3.
____
