Holguín H1, Raigosa D2, Bravo E3, Salazar E4
1 Químico farmacéutico. Clínica Medellín S.A. Grupo de Investigación Promoción y Prevención Farmacéutica. Universidad de Antioquia (Colombia)
2 Tecnóloga en Regencia de Farmacia. Universidad de Antioquia (Colombia)
3 Química farmacéutica. Clínica Medellín S.A. (Colombia)
4 PhD en Ciencias Farmacéuticas y Alimentarias, Línea Atención Farmacéutica. Grupo de Investigación en Tecnología en Regencia de Farmacia. Universidad de Antioquia (Colombia)
Fecha de recepción: 14/06/2018 – Fecha de aceptación: 22/10/2018
Correspondencia: Héctor Holguín w Universidad de Antioquia w Calle 67 Número 53 – 108 Bloque 2, oficina 2-118 w Medellín (Colombia)
hector_holguin30@hotmail.com
____
Resumen
Introducción: El subregistro de los eventos adversos se considera como una limitante para el desarrollo óptimo de estos programas de seguridad del paciente. Estrategias como IHI Global Trigger Tools permiten detectar eventos adversos medicamentosos a partir del seguimiento de medicamentos trazadores como una estrategia de búsqueda activa de eventos adversos intrahospitalarios.
Objetivo: Evaluar la eficiencia del uso de medicamentos trazadores en la detección de eventos adversos en una unidad de hospitalización no oncológica de un hospital de alta complejidad.
Método: Se realizó un estudio observacional utilizando como población todos los pacientes con la prescripción de mínimo uno de los medicamentos establecidos como trazador.
Resultados: Se reportaron 144 prescripciones de medicamentos trazadores de los cuales el 30% permitieron identificar eventos adversos medicamentosos, siendo los antibióticos (36%) y los antiinflamatorios no esteroideos (23%) los grupos terapéuticos con mayor incidencia.
Conclusión: El seguimiento a medicamentos trazadores es un sistema eficiente como complemento en los programas de seguridad del paciente, en este sentido, es necesario, establecer la eficiencia de cada uno de los MT considerados en este estudio y algunas particularidades que facilitarían la implementación en otros hospitales
Palabras clave: Servicio Farmacéutico Hospitalario, evento adverso medicamentoso, reacción adversa medicamentosa.
____
Introducción
La seguridad del paciente es un eje fundamental de los servicios de atención en salud. La Organización Mundial de la Salud determinó que 1 de cada 10 pacientes sufre algún evento adverso (EA) durante su estancia hospitalaria1 y de cada 10 EA, 6 fueron clasificados como evitables2.
El subregistro de los EAs se considera como una limitante para el desarrollo óptimo de estos programas. Así, el Estudio Iberoamericano de Eventos Adversos (IBEAS) encontró que el 77,8% de los profesionales de la salud no notificó ningún evento relacionado con la seguridad del paciente en el último año, y el 95% de los encuestados respondió haber notificado menos de dos veces en su vida laboral3.
Se han establecido metodologías, como la IHI Global Trigger Tools3, que permiten detectar eventos adversos medicamentosos (EAM) a partir del seguimiento de medicamentos trazadores (MT) como una estrategia de búsqueda activa de EA intrahospitalarios4,5. En este contexto, el objetivo fue evaluar la eficiencia del uso de MT en la detección de EA en una unidad de hospitalización no oncológica de un hospital de alta complejidad.
MATERIALES Y MÉTODO
Estudio observacional en un hospital de alta complejidad en el periodo comprendido entre diciembre de 2015 y marzo de 2016. Se tomó como población todos los pacientes ingresados al Servicio de Hospitalización que tuvieran como mínimo la prescripción de uno de los medicamentos establecidos como MT. Se excluyeron del estudio, aquellos pacientes en tratamiento con quimioterapia y que el uso del MT sea debido a una EAM ambulatorio.
Las prescripciones de los MT fueron evaluados por el farmacéutico para determinar si dicha prescripción fue debido a una EAM. Una vez confirmado el EAM, se evaluó posteriormente la relación de causalidad con ayuda del algoritmo de la FDA6,7, la gravedad y la evitabilidad del EAM. Finalmente, se valoró la eficiencia de cada uno de los medicamentos trazadores con respecto al número de prescripciones reportadas del medicamento trazador y los EAM detectados.
RESULTADOS
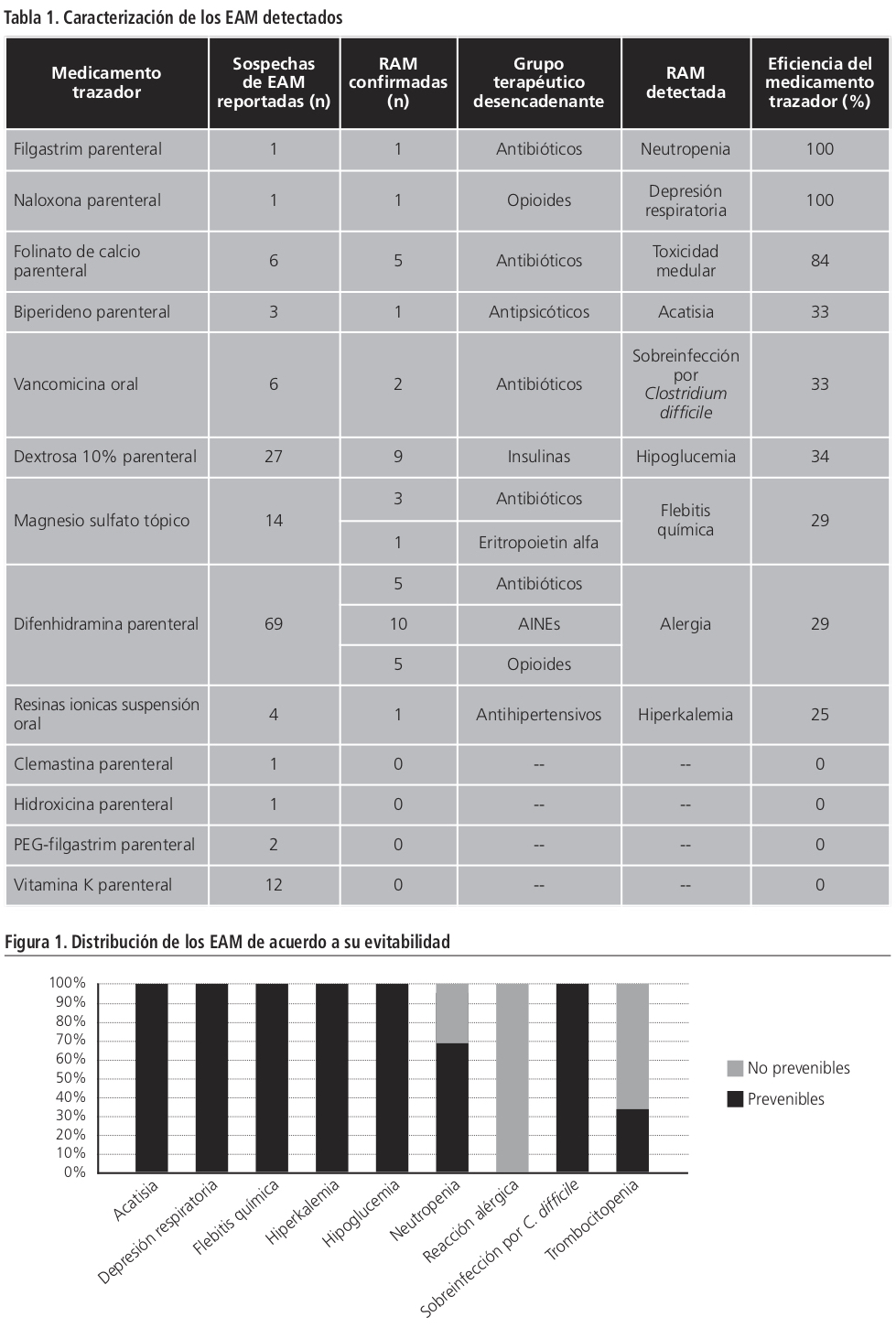
Se reportaron 144 prescripciones de MT definidos previamente, de los cuales 44 (30,5%) permitieron identificar EAM. La distribución del total de casos reportados se muestra en la tabla 1.
Los EAM ocurrieron en 44 pacientes, de los cuales 19 (42,2%) pertenecían al género femenino, con edad promedio de 62±21 años, las patologías de base de los pacientes se agruparon principalmente en los sistemas: urinario (27%), inmunitario (13,6%), sistema nervioso central (13,6%) y circulatorio (11,3%).
Caracterizando cada uno de los MT y su eficiencia para detectar EAM, naloxona parenteral y filgrastim parenteral presentaron un rendimiento del 100%, lo que indica que cada reporte realizado desde el Servicio de Farmacia con estos dos MT, detectaron EAM en dicho porcentaje. La tabla 1 muestra el rendimiento de cada MT.
Los grupos terapéuticos con mayor incidencia de EAM son los antibióticos (36%), seguido de los antiinflamatorios no esteroideos (AINE) (23%). Esto se correlaciona de alguna forma en que estos medicamentos son los más utilizados a nivel hospitalario.
El algoritmo de la FDA determinó que 31 (68%) de los EAM detectados fueron clasificados como “probable”, 18% como “probada” y 14% como “posible”. Adicionalmente, del total de los EAM detectados, 19 (47,7%) fueron catalogados como EAM “prevenibles” siendo uno de los grupos con mayor impacto clínico las hipoglucemias inducidas por insulinas (Figura 1).
DISCUSIÓN
El sistema de detección de EAM, a través del seguimiento enfocado en MT, constituye una herramienta eficiente como complemento en los programas de farmacovigilancia de las instituciones de salud.
Los medicamentos con mayor eficiencia en la detección de EAM fueron filgastrim parenteral (100%), naloxona parenteral (100%) y folinato de calcio parenteral (88%), siendo esto debido a su indicación específica (toxicidades asociadas a medicamentos para el caso de filgastrim y folinato de calcio y depresión respiratoria asociada a sobredosificación por opiáceos en el caso de naloxona). En este sentido es coherente afirmar que el uso de estos MT permita la detección de EAM en valores cercanos al 100%.
Los grupos terapéuticos con mayor incidencia de EAM fueron los antibióticos (36%), seguido de los AINE (23%), resultado similar al encontrado por Giordani et al.8, quienes encontraron que los fármacos antiinfecciosos, los fármacos utilizados para la acidez gástrica y los fármacos que actúan sobre el sistema nervioso central, fueron asociados con un mayor número de EAM, detectados a partir de un sistema de MT.
Según la relación de causalidad establecida, la mayor parte de los EAM fueron clasificadas como probables (68%). Esto se asoció principalmente a la relación de causalidad existente entre la suspensión del medicamento sospechoso y la desaparición de la misma. La no re-exposición del paciente al medicamento no permitió, en algunos casos, establecer el EAM como probado (o definitivo).
La implementación de un programa de MT aumentó la detección de EAM en un 43%, en comparación con el sistema tradicional utilizado en la clínica donde se realizó el estudio. Rozenfeld et al.9 establecieron que en el 70% de los EAM existe por lo menos la prescripción de un MT. Cabe resaltar que la implementación del programa de MT no requirió personal adicional y este fue acoplado fácilmente a las labores rutinarias del Servicio de Farmacia.
Con respecto a los medicamentos que presentaron una baja eficiencia en la detección de EAs, se deben considerar los siguientes aspectos: 1) PEG-filgastrim parenteral, a pesar de no tener ninguna prescripción durante el estudio, este se debe considerar como un MT debido a su indicación específica en pacientes con toxicidad medular asociada a medicamentos. 2) clemastina parenteral e hidroxicina parenteral no están incluidos en los protocolos para la atención de pacientes con alergias, por lo cual no se consideran en este estudio como una buena alternativa de medicamento trazador, lo que remite establecer por parte de cada hospital la eficacia de sus medicamentos trazadores de acuerdo a su epidemiología y protocolos médicos. 3) vitamina K debe ser considerado como un MT solamente en pacientes con uso de derivados cumarínicos para hacer más eficiente este trazador; caso similar deben considerarse con dextrosa 10% parenteral, donde su reporte como MT debe realizarse preferiblemente cuando hay prescripción concomitante con insulina o medicamentos considerados como hipoglucemiantes. 4) difenhidramina parenteral permitió identificar el mayor número de EAM, pero asociado a una baja eficiencia con respecto al número de MT reportados, esto debido a las múltiples indicaciones de este medicamento y que en este estudio no se consideró ninguna posología específica para su inclusión como MT.
Durante el estudio, no se presentaron prescripciones de protamina parenteral, flumazenil parenteral y glucagón parenteral pero debido a su uso específico como antídotos, se recomienda su vigilancia como medicamento trazador, ya que eficientemente permitirían la detección de EAM.
En los EAM donde se presentó toxicidad medular y neutropenia, se observó que el 100% fueron asociados al uso de ganciclovir parenteral, favorecidos principalmente por el uso concomitante con otros medicamentos con potencial mielotóxico.
CONCLUSIONES
El sistema de detección de EAM a través del seguimiento de MT es un sistema eficiente como complemento en los programas de seguridad del paciente, en este sentido, es necesario, establecer la eficiencia de cada uno de los MT considerados en este estudio y algunas particularidades que facilitarían la implementación en otros hospitales.
Con la implementación de esta herramienta de MT, se logró aumentar un 43% la detección de EAM, de los cuales, un 9% fueron considerados como serios/centinela. Los medicamentos PEG-filgastrim parenteral, protamina parenteral, flumazenil parenteral y glucagón parenteral, a pesar de no obtener ningún reporte durante el proyecto, se recomienda su vigilancia como medicamento trazador por su indicación específica.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Organización Mundial de la Salud. Datos y cifras: 10 datos sobre Seguridad del Paciente. [Online]. [cited 2015. Available from: http://www.who.int/features/factfiles /patient_safety/patient_safety_facts/es/.
2. Gobierno de España. Ministerio de Sanidad y Política Social. Análisis de la cultura sobre seguridad del paciente en el ámbito hospitalario del Sistema Nacional de Salud Español. Informes, Estudios e Investigación, 2009.
3. Griffin F, Resar R. IHI Global Trigger Tool for Measuring Adverse Events (Second Edition). IHI Innovation Series white paper. Cambridge, Massachusetts: Institute for Healthcare Improvement; 2009.
4. Rozich J, Haraden C, Resar R. Adverse drug event trigger tool: a practical methodology for measuring medication related harm. Qual Saf Health Care. 2003 Jun;12(3):194-200.
5. República de Colombia. Consejo Nacional de Política Económica y Social (CONPES). Política Farmacéutica Nacional. Agosto de 2012.
6. Irey N. Adverse Drug Reactions and Death A Review of 827 Cases. JAMA. 1976;236(6):575-578.
7. Karch FE, Lasagna L. Toward the operational identification of adverse drug reactions. Clin Pharmacol Ther. 1977 Mar;21(3):247-54.
8. Giordani F, Rozenfeld S, Martins M. Adverse drug events identified by triggers at a teaching hospital in Brazil. BMC Pharmacol Toxicol. 2014 Dec 13;15:71.
9. Rozenfeld S, Giordani F, Coelho S. Adverse drug events in hospital: pilot study with trigger tool. Rev Saude Publica. 2013 Dec;47(6):1102-11.
____
