Fecha de recepción: 07/05/2017 – Fecha de aceptación: 28/06/2017
Villamayor Blanco L
Servicio de Farmacia. Hospital Povisa. Vigo (España)
____
Correspondencia:
Lucía Villamayor Blanco
Hospital Povisa (Servicio de Farmacia)
C/ Salamanca, 5
36211 Vigo (Pontevedra)
Correo electrónico: lvillamayor@povisa.es
____
Resumen
Introducción y objetivos: La disfagia orofaríngea es un trastorno prevalente en la población anciana hospitalizada, mayoritaria en las unidades de medicina interna. Los objetivos de este estudio fueron conocer la prevalencia de disfagia orofaríngea en los pacientes hospitalizados en el área de medicina interna y valorar la utilidad de la realización de un screening de disfagia mediante el test Eating Assessment Tool (EAT)-10.
Material y métodos: Estudio observacional, descriptivo y transversal que incluye a 22 pacientes ingresados en una unidad de medicina interna de un hospital general, durante el mes de mayo del 2016. Se recogieron datos demográficos, diagnósticos, comorbilidades y la presencia de disfagia orofaríngea. Para la valoración de la disfagia hemos utilizado la escala EAT-10. Se considera al paciente como riesgo de disfagia cuando el EAT-10 ≥3.
Resultados: De los 22 pacientes, 14 (63,6%) eran mujeres y 8 varones (36,4%), media de edad de 83,6±10 años. La estancia media fue de 9±11 días. El diagnóstico principal: 6 insuficiencia cardíaca (27,3%), 8 infección respiratoria (36,4%), 3 EPOC reagudizado (13,6%), 1 Alzheimer (4,5%), 2 insuficiencia renal (9%), 2 cáncer (9%). Casi la mitad, 9 pacientes (40,9%), dieron resultados positivos para disfagia orofaríngea.
Conclusiones: La bibliografía referencia que la valoración nutricional, la evaluación de la disfagia y la prescripción de espesantes tiene un impacto positivo en la evolución del paciente. El test EAT-10 por su sencillez y bajo costo, plantea la posibilidad de realizar un despistaje de disfagia orofaríngea en todos los pacientes ancianos hospitalizados.
Palabras clave: Disfagia, orofaríngea, screening.
____
Introducción
La disfagia orofaríngea es un desorden de motilidad gastrointestinal que incluye la dificultad o la incapacidad para formar o mover el bolo alimenticio de forma segura de la boca al esófago, pudiendo incluir aspiraciones traqueobronquiales. Se ha definido también como la alteración o dificultad en el proceso de la deglución y como una alteración en el transporte del alimento o la saliva1.
Aunque la Organización Mundial de la Salud la ha introducido recientemente en la Clasificación Internacional Estadística de Enfermedades y Problemas Relacionados con la Salud (CIE-9 y CIE-10.5), es una patología claramente infradiagnosticada (y por tanto infratratada), a pesar de ser una condición sumamente frecuente, que se da en el 37-78% de los pacientes después de un accidente cerebrovascular2 y en el 23-47,5% de personas ancianas3,4 y de conllevar una alta tasa de complicaciones5.
Se estima que afecta globalmente al 10-15% de los pacientes hospitalizados, con una prevalencia particular en algunas patologías, como la enfermedad cerebrovascular (13-80%)6, los trastornos neurodegenerativos más prevalentes como la enfermedad de Alzheimer y la enfermedad de Parkinson (52-84%)7 y los pacientes con cáncer de cabeza y cuello (50%)8.
La disfagia orofaríngea es uno de los factores que más contribuyen a la desnutrición, una condición sumamente frecuente entre los pacientes hospitalizados9, lo que conduce a estancias hospitalarias ampliadas, rehabilitación prolongada y disminución en la calidad de vida4. También puede conducir a infecciones respiratorias y pulmonía por aspiración con una mortalidad asociada de hasta 50%10.
A pesar de su alto predominio y complicaciones severas, la disfagia orofaríngea no se evalúa sistemáticamente y la mayor parte de pacientes no son diagnosticados y no reciben ningún tratamiento para esta situación1.
La disfagia orofaríngea es un trastorno prevalente en la población anciana hospitalizada11. El perfil del paciente que ingresa mayoritariamente en las unidades de medicina interna se corresponde con un anciano octogenario, dependiente para las actividades de la vida diaria y con gran comorbilidad (Charlson medio >5), que se relaciona directa o indirectamente con malnutrición y mortalidad.
Los síntomas clínicos de disfagia suelen ser bastante inespecíficos, por esta razón no permiten identificar a todos los pacientes con disfagia. Pueden incluir problemas en la masticación, dificultad en el inicio de la deglución, regurgitación nasal, babeo, dificultad en el manejo de las secreciones, alteraciones en la voz durante y después de una comida, tos antes, durante o después de la deglución o episodios de sofocación mientras se come, sensación de alimento pegado en la garganta y comer a velocidad inferior a la normal para el individuo. Las complicaciones de la disfagia orofaríngea incluyen deshidratación, malnutrición con pérdida de peso, laringoespasmo, broncoespasmo, neumonía por aspiración y asfixia12-14.
Las experiencias de cribado en grupos de pacientes concretos, como aquellos con enfermedad cerebrovascular, son ya antiguas15. Existen también datos con alto grado de evidencia para valorar la efectividad de la intervención. Por ejemplo, el 81% de los pacientes con un accidente cerebrovascular muestran alteraciones de la deglución16: la disfagia en estos pacientes se asocia con infecciones pulmonares en el 32% de los casos y a una elevada mortalidad a los 90 días17; la detección precoz y el tratamiento de la disfagia reduce el riesgo de neumonía aspirativa, mejora la calidad de los cuidados y optimiza el alta. En la enfermedad de Alzheimer las principales causas de mortalidad son la malnutrición y la neumonía aspirativa, ambas relacionadas con la disfagia18.
El test EAT-10 constituye una herramienta ampliamente validada que ha mostrado excelente consistencia interna, reproducibilidad y validez19. Los datos normativos sugieren que una puntuación en el cuestionario EAT-10 ≥3 es indicativa de riesgo de disfagia. El contenido del cuestionario y la valoración de resultados pueden verse en la Figura 1.

El instrumento puede utilizarse para documentar la severidad de la disfagia inicial y monitorizar la respuesta al tratamiento en personas con una amplia gama de trastornos de deglución19, es muy sencillo de realizar y no requiere instrumentación.
Los objetivos de este estudio fueron conocer la prevalencia de la disfagia orofaríngea en los pacientes hospitalizados en el área de medicina interna y valorar la utilidad de la realización de un screening de disfagia mediante el cuestionario EAT-10.
MATERIAL Y MÉTODOS
El cuestionario EAT-10 es una escala de autoevaluación analógica verbal, unidimensional y de puntuación directa para evaluar síntomas específicos de disfagia. Es un cuestionario de 10 preguntas diseñado por un grupo multidisciplinar de expertos en el que intervinieron digestólogos, otorrinolaringólogos, especialistas en patologías del habla y nutricionistas. El paciente debe responder a cada pregunta en una escala de cinco puntos (0-4), en la que cero indica la ausencia del problema y 4 indica que considera que se trata de un problema serio. Para obtener el resultado sólo hay que sumar las puntuaciones obtenidas en cada ítem. Las puntuaciones más altas indican mayor percepción de disfagia. Se considera al paciente como riesgo de disfagia cuando el resultado del cuestionario EAT-10 es mayor o igual a 3. A pesar de que este test no permite la clasificación del tipo de disfagia ni su origen, es una herramienta que permite hacer un primer cribado de pacientes con trastornos deglutorios muy diversos, de una manera fácil y rápida, cuya validez y fiabilidad han sido previamente demostradas y publicadas20,21.
Basándonos en las características clínicas del paciente que lo convierten en paciente de riesgo consideramos que el grupo de pacientes que podía beneficiarse más de la valoración de la deglución es un grupo de edad avanzada. La unidad donde mayoritariamente ingresan este tipo de pacientes en nuestro hospital, en el que no existe propiamente una unidad de geriatría, es medicina interna.
Se realizó un estudio observacional, descriptivo y transversal que incluye a todos los pacientes ingresados en una unidad de medicina interna durante un mes. El planteamiento fue realizar un screening de disfagia a todos los pacientes que ingresaban en la unidad de medicina interna en las primeras 48 horas tras el ingreso, para lo cual se utilizó el cuestionario EAT-10.
La valoración inicial a pie de cama y el seguimiento de la evolución de los pacientes los realizó una enfermera de la Unidad de Nutrición.
En los casos en los que se detectó riesgo de disfagia, se completó el estudio con una videofluoroscopia de la deglución (VFD), que es la prueba más objetiva y fiable y que consideramos el gold estándar para el diagnóstico de la disfagia orogaríngea.
Se recogieron datos demográficos, diagnósticos, comorbilidades y la presencia de disfagia orofaríngea.
Según el cuestionario EAT-10, se considera al paciente con riesgo de disfagia cuando la puntuación obtenida es mayor o igual a tres.
A los pacientes en los que se detecta riesgo de disfagia se les dio una sesión de educación junto con sus cuidadores y se les adaptó la dieta mediante la prescripción de espesantes y/o suplementos nutricionales con textura de pudin que facilita la deglución en este tipo de pacientes.
El eventual tratamiento de rehabilitación corre a cargo de logopedas dedicados a la rehabilitación de la deglución.
RESULTADOS
El número total de nuevos ingresos en la unidad de medicina interna durante el mes de mayo del 2016 fue de 25. De los 25 a 3 no se les pudo realizar la prueba de valoración de disfagia mediante el cuestionario EAT-10 debido a que su situación basal no permitía un mínimo de colaboración por su parte.
De los 22 pacientes a quienes se les realizó el screening de disfagia mediante el cuestionario EAT-10 a su ingreso en el hospital, 14 (63,6%) eran mujeres y 8 varones (36,4%), media de edad de 83,6±10 años. Todos ellos con una elevada depencia para las actividades diarias, con un Índice de Charlson ≥5 en el 100% de los pacientes. Los días de estancia media en el hospital fueron de 9±11 días. Las características demográficas de la muestra y su distribución según la situación clínica se muestran en la Tabla 1.
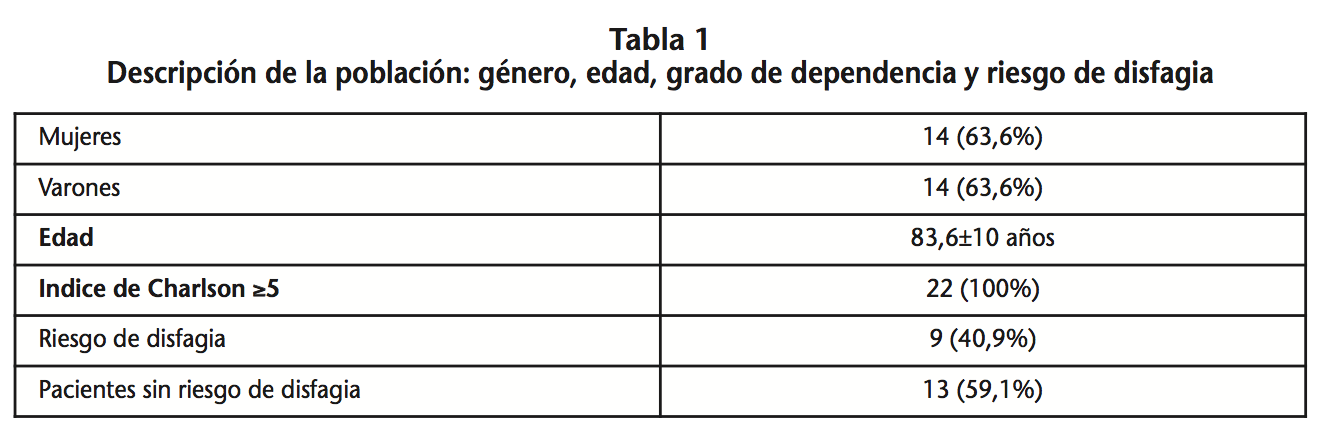
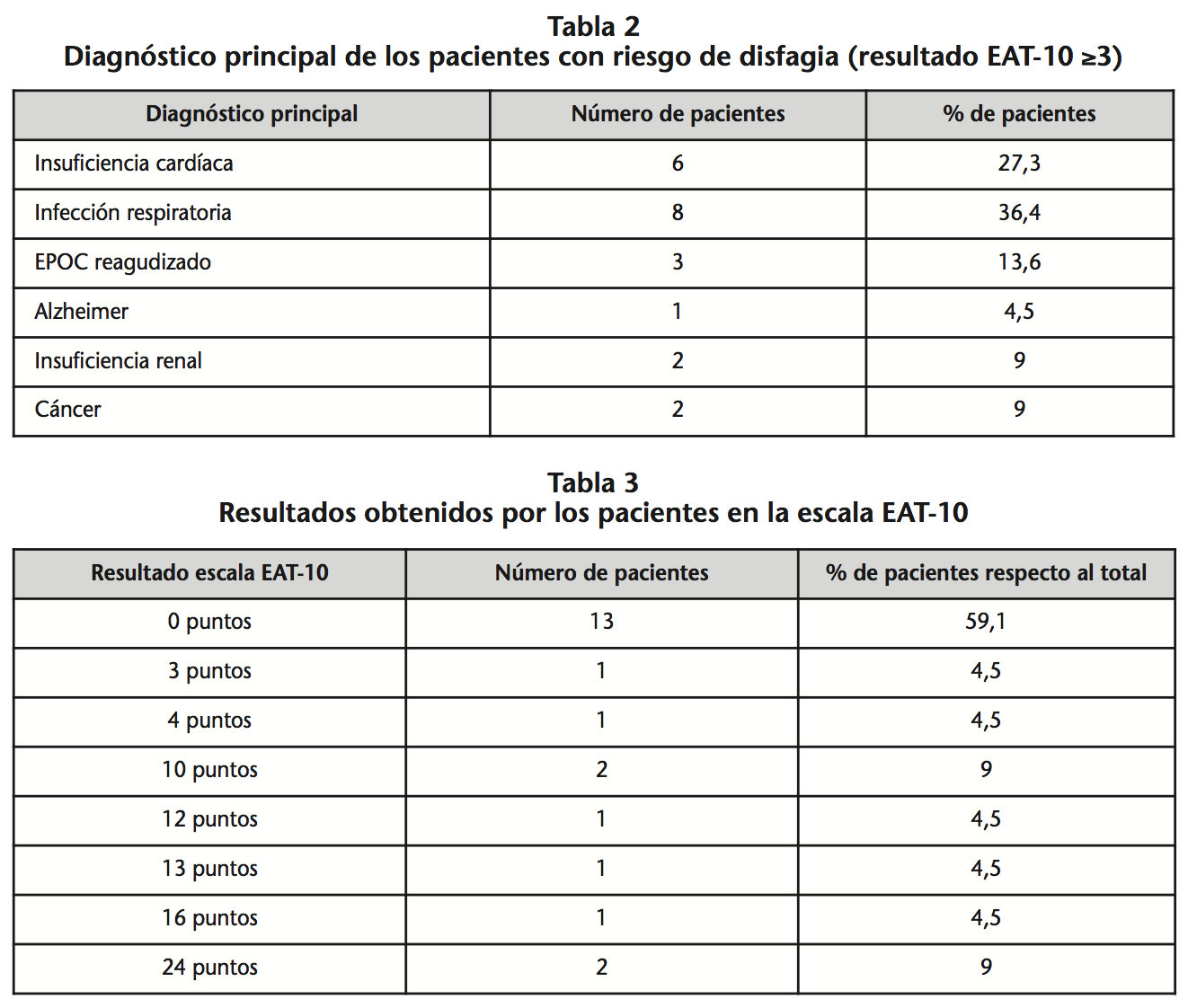
Las patologías más frecuentemente observadas fueron las del sistema respiratorio (50%), cardíacas (27,3%), renales (9%), oncológicas (9%) y neurológicas (4,5%). Los diagnósticos previos observados en los pacientes se muestran en la Tabla 2.
Casi la mitad, 9 pacientes (40,9%), dieron resultados positivos para disfagia orofaríngea (EAT-10 ≥3). La puntuación media para todos los pacientes fue 4,5 puntos y la puntuación más frecuente observada fue de 0 puntos. La puntuación más alta fueron 2 pacientes con 24 puntos. Las puntuaciones obtenidas por todos los pacientes están recogidas en la Tabla 3.
El tiempo medio de respuesta al cuestionario, un aspecto importante para analizar la factibilidad del mismo, fue de 3,5 minutos, con un rango entre 1,5 y 9,5 minutos. Todos los pacientes respondieron a la totalidad de las preguntas de la escala EAT-10.
A todos aquellos pacientes que dieron positivo para riesgo de difagia, resultado de EAT-10 ≥3, se les realizó una prueba de confirmación mediante videofluoroscopia. En todos los casos el resultado fue positivo para la disfagia, se les prescribieron agentes espesantes y se realizó una interconsulta a rehabilitación.
DISCUSIÓN
Los métodos de screening para disfagia están diseñados para identificar los síntomas característicos de una alteración de la deglución de forma rápida, coste-efectiva y de fácil interpretación. Posteriormente los pacientes seleccionados pueden someterse a pruebas diagnósticas más definitivas que requieran instrumentación y personal especializado para llevarlas a cabo21.
Los resultados confirman que el cuestionario EAT-10 ha demostrado ser una herramienta útil para el despistaje de la disfagia en pacientes con nivel cognitivo conservado, tal como reflejan Burgos et al. en su estudio22.
Es un método de cribado simple y breve. Esto contrasta con otros instrumentos diseñados y validados para la evaluación de los trastornos de la deglución, como la SWAL-QOL22. Otras herramientas han sido desarrolladas y validadas en pacientes con patologías específicas como ictus, rehabilitación, o agudos.
Además de cribar la presencia de disfagia sin importar la patología que la origina, el cuestionario EAT-10 tiene la ventaja de mostrarse fiable cuando lo realiza el paciente sólo o en presencia del médico. Otros como el MMAN o el ASDS requieren personal sanitario para su administración y algunos como el TOR-BSST y el Dewsbury Feeding and Swallowing Screen además requieren que el personal esté entrenado22.
La aplicabilidad en menos de 5 minutos, con el paciente solo o en presencia de algún personal implicado en su cuidado, la facilidad de comprensión por parte del paciente y la capacidad de obtener resultados que permiten el despistage de la disfagia, son los elementos que dan utilidad al cuestionario EAT-10.
Como única limitación cabría señalar que no es una herramienta adecuada en pacientes con deterioro cognitivo, ya que se requiere de la colaboración del paciente y de que éste pueda comunicar los síntomas sobre los que se le pregunta22.
La disfagia es un síntoma frecuentemente no diagnosticado a pesar de su alta prevalencia y de su impacto clínico23.
Los pacientes ancianos con disfagia o signos basales de trastornos deglutorios tienen un riesgo significativamente más alto de presentar desnutrición, infecciones en el tracto respiratorio inferior3 y una tasa más elevada de mortalidad a un año, que los pacientes sin disfagia10.
En opinión de la Dra. Burgos et al.22, esta situación hace imperativa la necesidad de implementar una herramienta de cribado sencillo que permita evaluar la presencia de disfagia en cualquier escenario clínico en el que se tenga acceso a los pacientes mayores de 60 años, sin importar el motivo de la consulta, su patología de base o asociadas y sin consumir excesivo tiempo del personal, en un sistema que cada vez demanda más eficiencia en el uso de sus recursos.
Al ser la disfagia orofaríngea un trastorno prevalente en la población anciana hospitalizada, mayoritaria en las unidades de medicina interna, nosotros decidimos empezar en esta unidad como unidad piloto la aplicación del screening de disfagia a través del cuestionario EAT-10.
La finalidad de implementar un programa de screening de disfagia al ingreso hospitalario es realizar una primera valoración antes de que haya evidencia de complicaciones.
La bibliografía referencia que la valoración nutricional, el test de disfagia y la prescripción de espesantes parecen tener un impacto positivo en la evolución del paciente, disminuyendo la morbi-mortalidad y el gasto22,24,25.
Rofes et al.1 también recomiendan la utilización universal de este cuestionario a todos los pacientes con riesgo de disfagia orofaríngea ingresados en el hospital, con el objeto de prevenir complicaciones nutricionales y respiratorias asociadas con la disfagia, disminuir al morbi-mortalidad asociada a esta enfermedad, y mejorar la calidad de vida de estos pacientes1.
El cribado sólo tiene sentido si existe la capacidad de dar respuesta a los hallazgos del mismo. El manejo multidisciplinar de la disfagia debería incluir, además del procedimiento de screening y diagnóstico, el tratamiento rehabilitador de la misma, la oferta de dietas modificadas y un adecuado seguimiento de los pacientes, con reevaluaciones periódicas.
En nuestro caso a todos los pacientes con resultado positivo para la disfagia, se les prescribió espesante a base de goma xantana en dosis necesaria para obtener textura néctar en 2 pacientes, miel en 4 pacientes o pudin en 3 pacientes, según las necesidades estimadas para cada paciente, con reevaluaciones semanales, durante el período de ingreso.
CONCLUSIONES
El diagnóstico precoz posibilita la intervención, lo cual permite modificar la evolución desfavorable predecible, y además esta intervención es coste-efectiva.
La disfagia orofaríngea cumple los requisitos para ser objeto de cribado26, puesto que se trata de un problema de salud importante por su prevalencia y gravedad y existen métodos diagnósticos simples, seguros, válidos fiables, eficientes y aceptables18.
El cuestionario EAT-10 por su sencillez y bajo costo, plantea la posibilidad de realizar un despistaje de disfagia orofaríngea en todo paciente que ingresa en el hospital.
La conclusión principal de este estudio es que este método clínico de screening ofrece una alta capacidad de discriminación de pacientes en riesgo de disfagia.
También encontramos que la disfagia orofaríngea es una afectación seria caracterizada por un daño en la función orofaríngea que frecuentemente tiene lugar en pacientes vulnerables, ancianos y dependientes.
Después de estos resultados, recomendamos el uso de este método en pacientes ancianos que tienen mayor riesgo de padecer disfagia orofaríngea y complicaciones alimenticias o respiratorias para identificar aquellos que podrían necesitar una evaluación más exhaustiva por técnicas instrumentales.
Conflicto de intereses: El autor declara no tener conflicto de intereses.
Bibliografía
1. Rofes L, Arreola V, Mukherjee R, Clavé P. Sensitivity and specificity of the Eating Assessment Tool and the Volume-Viscosity Swallow Test for clinical evaluation of oropharyngeal dysphagia. Neurogastroenterol Motil. 2014;26(9):1256-1265.
2. Cook IJ. Kahrilas PJ. AGA technical review on management of oropharyngeal dysphagia. Gastroenterology. 1999;116:455-78.
3. Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R. Dysphagia after stroke: incidence, diagnosis, and pulmonary complications. Stroke. 2005;36:2756-63.
4. Serra-Prat M, Palomera M, Gomez C, et al. Oropharyngeal dysphagia as a risk factor malnutrition and lower respiratory tract infection in independently living older persons: a population-based prospective study. Age Ageing. 2012;41(3):376-81.
5. Cabré M, Serra-Prat M, Force LL, Almirall J, Palomera E, Clave P. Oropharyngeal dysphagia is a risk factor for readmission for pneumonia in the very elderly: observational prospective study. J Georontol A Biol Sci Med Sci. 2013;Mar 69(3):330-7.
6. Ekberg O, Hamdy S, Woisard V, Wuttge-Hanning A, Ortega P. Social and psychological burden of dysphagia: its impacto n diagnosis and treatment. Dysphagia. 2002;17:139-46.
7. Altman KW. Dysphagia evaluation and care in the hospital setting: the need for protocolization. Otolaryngol Head Neck Surg. 2011;145:895-8.
8. Rofes L, Arreola V, Romea M, Palomera E, Almirall J, Cabré M, et al. Patholophysiology of oropharyngeal dysphagia in the frail elderly. Neurogastroenterol Motil. 2010;22:851-8.
9. García-Peris P, Parón L, Velasco C, de la Cuerda C, Camblor M, Bretón I, et al. Long-term prevalenec of oropharyngela dysphaia in head and neck cancer patients: impacto on quality of life. Clin Nutr. 2007;26 (6):710-717.
10. Council of Europe, Committe of Ministers. Resolution ResAP(2003)3 on food and nutritional care in hospitals. Disponible en: http://www.nutritionday.org/cms/upload/ pdf/11.resolution/Resolution_of_the_Council_of_Europe.pdf (consultado el: 2 de mayo de 2017).
11. Silveira Guijarro LJ, Domingo García V, Montero Fernández N, Osuna del Pozo CM, Alvarez Nebreda L, Serra-Rexach JA. Disfagia orofaríngea en ancianos ingresados en una unidad de convalescencia. Nutr Hosp. 2001;26:501-10.
12. Logemann JA. Screening, diagnosis, and management of neurogenic dysphagia. Semin Neurol. 1996;16:319-27.
13. Martin BJW, Corlew MM, Wood H, et al. The association of swallowing dysfunction and aspiration pneumonia. Dysphagia. 1994;9:1-6.
14. Teasell RW, Bach D, McRae M. Prevalence and recovery of aspiration poststroke: A retrospective analysis. Dysphagia. 1994;9:35-9.
15. Perry L. Love CP. Screening for dysphagia and aspiration in acute stroke: a systematic review. Dysphagia. 2001;16:7-18.
16. Mann G, Hankey GJ, Cameron D. Swallowing disorders following acute stroke: prevalence and diagnostic accuracy. Cerebrovasc Dis. 2000;10:380-6.
17. Sharma JC. Non-neurological variables and mortality of acute stroke. Int J Clin Pract. 2001;55:619-26.
18. García-Botrán B, Granell-Navarro J, Gutiérrez-Fonseca R, Barba-Martín R. Cribado clínico de la disfagia orofaríngea en un hospital general. Primeros resultados. Rev. Soc. Otorrinolaringol. Castilla Leon Cantab. La Rioja. 2014 Jul;5(14):112-123.
19. Belafsky PC, Mouadeb DA, Rees CJ, Pryor JC, Postma GN, Allen J, Leonard RJ. Validity and reliability of the Eating Assessment Tool (EAT-10). Ann Otol Rhinol Laryngol. 2008 Dec;117(12):919-24.
20. Belafsky et al. Validity and Reliability of the Eating Assessment Tool (EAT-10). Annals of Otology Rhinology and Laryngology. 2008;117(12):919-24.
21. Bascuñana Ambros H. Diagnóstico de la disfagia neurológica. Rehabilitación (Madr). 1998;32:324-330.
22. Burgos R, Sarto B, Segurola H, Romagosa A, Puiggrós C, et al. Traducción y validación de la versión en español de la escala EAT-10 (Eating Assessment Tool-10) para el despistaje de la disfagia.
23. Rofes L, Arreola V, Almirall J, et al. Diagnosis and Management of Oropharyngeal Dysphagia and Its Nutritional and Respiratory Complications in the Elderly. Gastroenterology Research and Practice. Volume 2011, Article ID 818979, doi:10.1155/2011/818979.
24. Ickenstein GW, Riecker A, Höhlig C, Müller R, Becker U, Reichmann H, ProsiegelM. Pneumonia and in-hospital mortality in the context of neurogenic oropharyngeal dysphagia (NOD) in stroke and a new NOD step-wise concept. J Neurol. 2010;257:1492-9.
25. Hinchey JA, Shephard T, Furie K, Smith D, Wang D, Tonn S. Formal dysphagia screening protocols prevent pneumonia. Stroke. 2005;36:1972-6.
26. Documento marco sobre cribado poblacional. Ministerio de Sanidad, Servicios Sociales e Igualdad. 177ª Comisión de Salud Pública. 15 de diciembre de 2020. Disponible en: http://www.msssi.gob.es/profesionales/saludPublica/prevPromocion/documentomarcoCribado.htm (consultado el 2 de mayo de 2017).
____
Descargar artículo en PDF: Prevalencia de la disfagia orofaríngea en una unidad de medicina interna y utilidad del Eating Assessment Tool 10 test en la evaluación rutinaria
