Recuero Galve L1, Martí Gil C2, Mejía Recuero M2, Sánchez Gundín J1, Ballester Carbonell JP3, Barreda Hernández D4
1 Licenciada en Farmacia. Residente de Farmacia Hospitalaria. Servicio de Farmacia
2 Licenciada en Farmacia. Especialista en Farmacia Hospitalaria. Servicio de Farmacia
3 Licenciado en Medicina. Residente de Ginecología y Obstetricia. Servicio de Ginecología y Obstetricia
4 Licenciada en Farmacia. Jefe de Servicio. Servicio de Farmacia
Hospital Virgen de la Luz. Gerencia de Atención Integrada de Cuenca (España)
____
Resumen
Objetivo: Evaluar la efectividad, seguridad y coste de la utilización de misoprostol frente a dinoprostona en la inducción del parto a término.
Métodos: Estudio observacional retrospectivo (febrero-abril 2013) realizado en un hospital de nivel II. Evaluación de: efectividad [tipo de parto (vaginal/cesárea), tiempo hasta dilatar 3 cm (TDIL), necesidad de oxitocina (NOX) y tiempo hasta parto (TPAR)]; seguridad [hiperestimulación uterina con o sin alteraciones de la frecuencia cardiaca fetal, test Apgar y reacciones adversas en la madre] y coste. Procesamiento estadístico: SPSSv15.0®.
Resultados: Se incluyeron 17 pacientes (8 misoprostol). Efectividad: 64,7% (n=11) partos vaginales [72,7% misoprostol versus 27,3% dinoprostona (p=0,007)]; TDIL 18±9 horas [19,3±7,2 horas misoprostol versus 16,2±13,3 horas dinoprostona]; NOX 41,2% (n=7) [71,4% misoprostol versus 28,6% dinoprostona]; TPAR 23±10 horas [20,6±12,5 horas dinoprostona versus 23,4±10,3 horas misoprostol]. Seguridad: bradicardia fetal e hipertonía uterina (dinoprostona, n=2), todos los recién nacidos alcanzaron puntuaciones totales ≥9 en el test de Apgar, erupción y enrojecimiento cutáneo en la madre (misoprostol, n=1). El coste medio/paciente de misoprostol fue 6,4±2,5€ frente a 37,9€ dinoprosotona.
Conclusiones: Misoprostol mostró mejor perfil de efectividad en cuanto a tasa de parto vaginal, seguridad y coste inferior. El inconveniente de dicha prostaglandina fue que TDIL y TPAR fueron superiores, aunque sin diferencias estadísticamente significativas.
Palabras clave: Dinoprostona, misoprostol, inducción del parto, maduración cervical.
Vaginal prostaglandins for labor induction at term: misoprostol versus dinoprostone
SUMMARY
Objetive: To evaluate effectiveness, safety and cost of using misoprostol versus dinoprostone for labor induction at term.
Methods: Observational, retrospective study (February-April 2013) in a level II hospital. Evaluation of: effectiveness [type of birth (vaginal/cesarean), time until dilates 3cm (TDIL), necessity of oxytocin (NOX) and time until birth (TBIR)]; safety [uterine hyperstimulation with or without alteration fetal cardiac rate, Apgar score, adverse drug events in the mother] and cost. Statistical analysis: SPSSv15.0®.
Results: We included 17 patients (8 misoprostol). Effectiveness: 64.7% (n=11) vaginal delivery [72.7% misoprostol versus 27.3% dinoprostone (p=0.007)]; TDIL 18±9 hours [19.3±7.2 hours misoprostol versus 16.2±13.3 hours dinoprostone]; NOX 41.2% (n=7) [71.4% misoprostol versus 28.6% dinoprostone]; TBIR 23±10 hours [20.6±12.5 hours dinoprostone versus 23.4±10.3 hours misoprostol]. Safety: fetal bradycardia (dinoprostone, n=2); Apgar score ≥9 for all fetus and erythema and uterine hypertonia (misoprostol, n=1). The medium cost/patient of misoprostol was 6.4±2.5€ versus 37.9€ dinoprosotone.
Conclusions: Misoprostol had better effectiveness than dinoprostone in vaginal delivery, safety and minor cost. The inconvenient of misoprostol was the biggest TDIL and TBIR, but without statistical differences.
Key Words: Dinoprostone, misoprostol, labor induced, cervical ripening.
____
INTRODUCCIÓN
La inducción del parto (IP) es una de las técnicas más empleadas en obstetricia. Esta práctica se lleva a cabo en aquellos casos en los que la continuación de la gestación representa un riesgo tanto para la madre como para el feto, y la cesárea, en principio, puede no ser la mejor opción1. Son varias las situaciones que obligan al obstetra a actuar y no esperar el curso fisiológico del embarazo2 como determinadas patologías maternas (diabetes, enfermedad hipertensiva del embarazo, EPOC…), embarazo prolongado, rotura prematura de membranas, corioamnionitis, crecimiento intrauterino retardado y anomalías congénitas fetales, entre otras3.
Se entiende por trabajo de IP el proceso mediante el cual, tras un período de viabilidad, se estimulan artificialmente las contracciones uterinas que modifican el cuello, dando lugar al borramiento y dilatación del mismo, con el fin de que el parto tenga lugar por vía vaginal cuando existe una indicación de finalizar la gestación y ésta no se produce espontáneamente2-4. Es mayoritariamente aplicado cuando la edad gestacional está comprendida entre 40 y 41 semanas cuando no existen indicios de inicio de parto para evitar situaciones de estrés materno y fetal5. En los últimos tiempos las técnicas de IP han experimentado un incremento entre las mujeres gestantes primerizas y entre las multíparas6. La Organización Mundial de la Salud (OMS) estima que, en países desarrollados, hasta en un 25% de los partos se lleva a cabo el trabajo de IP7.
La IP farmacológica se inició el siglo pasado cuando se comenzó a administrar aceite de castor y quinina por vía oral, a lo que posteriormente se adicionó extracto de hipófisis8. En la década de los 50, la síntesis de la hormona oxitocina por Du Vigneaud, bioquímico galardonado con el premio Nobel de Química en 1955, marcó un antes y un después, autorizándose la oxitocina sintética para su uso en obstetricia, ya que este fármaco activa la vía de la Fosfolipasa C- inositol y aumenta los niveles de calcio intracelular, estimulando las contracciones en el miometrio9. El inconveniente principal de este medicamento es que suele fracasar si el cuello del útero no ha experimentado su maduración fisiológica1.
Posteriormente, a partir de los años 80-90, aparecieron las prostaglandinas sintéticas: dinoprostona (PGE2) y misoprostol (PGE1), las cuales presentan doble acción, ya que favorecen tanto la estimulación de la contractilidad miometrial así como la maduración cervical10.
El uso de las prostaglandinas ha sido reportado ampliamente en la literatura en diferentes formas farmacéuticas, dosificaciones y vías de administración. Tanto misoprostol, oral o vaginal11-14, como dinoprostona15,16, endocervical o vaginal, han demostrado efectividad como agentes farmacológicos en la IP a término, existiendo incluso estudios comparativos frente a oxitocina en los que han resultado más efectivas en el logro de un parto vaginal dentro de las 24h, pero se han asociado con un mayor riesgo de hiperestimulación uterina17.
Dinoprostona se presenta en forma de comprimidos vía oral, gel endocervical y sistema de liberación vaginal (SLV), siendo este último el más empleado en la actualidad por su mayor comodidad en la administración. El gel endocervical de dinoprostona fue objeto de sendas notas informativas de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) sobre su asociación con la aparición de coagulación intravascular diseminada18,19, además de presentar el inconveniente de no poder retirarse en caso de taquisistolia. El SLV de dinoprostona se administra en forma de una dosis única de 10 mg, a partir de la semana 38 de gestación, que libera, de forma constante, 0,3 mg por hora3. En el transcurso de 24 horas se retira dicho sistema de liberación y en caso de no obtener el efecto deseado se procede a la administración de oxitocina 30 minutos después20.
La PGE1, misoprostol, fue autorizada inicialmente para la protección de la mucosa gástrica en pacientes que requerían tratamiento con medicamentos antiinflamatorios no esteroideos1. Si bien es cierto que la práctica clínica evidenció su uso en obstetricia en condiciones diferentes a las autorizadas (off-label); por lo que en 2008 la AEMPS lo autorizó como agente uterotónico en la maduración cervical e IP a término, especialmente en aquellos casos de cuello uterino inmaduro. Para esta indicación se comercializaron comprimidos vaginales de 25 µg, cuya pauta posológica recomendada es un comprimido cada 4-6 horas21.
La utilidad de ambas prostaglandinas en la maduración del cérvix e IP ha sido constatada en la práctica clínica. Actualmente, tanto dinoprostona como misoprostol pueden ser empleados para esta indicación obstétrica, siendo los resultados de eficacia y efectividad comparables e incluso superiores para misoprostol, aunque con cierto riesgo de incremento de la hiperestimulación uterina22.
Las Guías de Práctica Clínica (GPC) también avalan el uso de prostaglandinas en la IP. La OMS recomienda dosis bajas de misoprostol vaginal u oral, excepto cuando hay una historia de cesárea previa7. La GPC publicada en 2009 por American College of Obstetricians and Gynecologists (ACOG)23 indica que misoprostol 25 µg vaginal se considera como la dosis inicial para la maduración cervical y la IP, recomendándose una frecuencia de administración no superior a 3-6 horas y no debiéndose administrar oxitocina antes de que hayan transcurrido 4 horas tras la última dosis de esta prostaglandina. En cambio, dosis de 50 µg de misoprostol, a pesar de ser apropiadas, podrían asociarse con un mayor riesgo de complicaciones, incluyendo taquisistolia uterina con desaceleraciones de la frecuencia cardiaca fetal.
A diferencia de la OMS y ACOG, la guía NICE solo contempla misoprostol en caso de IP con feto muerto o en el contexto de un EC y recomiendan la utilización de dinoprostona24. Esto es debido a que la indicación en IP del misoprostol ha sido autorizada recientemente por las autoridades sanitarias.
Por tanto, ante la nueva alternativa terapéutica disponible en la indicación de maduración cervical e IP, misoprostol 25 µg, el objetivo del presente estudio fue evaluar la efectividad, seguridad y coste de su utilización frente a dinoprostona SLV.
MATERIAL Y MÉTODOS
Estudio observacional retrospectivo de tres meses de duración (febrero-abril 2013) realizado en un hospital de nivel II con un total de 411 camas y que cuenta con 12 camas asignadas al Servicio de Obstetricia. En el momento del estudio el hospital no disponía de ningún protocolo de IP con prostaglandinas, la elección de una u otra se realizaba a criterio médico según la lex artis.
Se incluyeron en el estudio todas las pacientes tratadas con misoprostol 25 µg y dinoprostona 10 mg registradas en los impresos de solicitud de medicamento de uso restringido, remitidos al Servicio de Farmacia. A partir de estos datos, se procedió a revisar la historia clínica informatizada mediante la aplicación informática Mambrino XXIv5.4®. Se recogieron las siguientes variables, empleando para ello una base de datos (Microsoft Office Excel®): edad, semanas de gestación, tipo y dosis de prostaglandina, tipo de parto (eutócico o vaginal, cesárea), tiempo transcurrido hasta dilatar 3 cm (TDIL), tiempo hasta el parto (TPAR), necesidad de oxitocina (NOX) tras el uso de prostaglandinas, reacciones adversas (RAM) en la madre, complicaciones en recién nacido (RN), test de Apgar (minuto 2 y 5 tras el nacimiento) y coste del tratamiento.
Para la evaluación de la efectividad, se definieron las siguientes variables: tipo de parto (variable principal) y TDIL, NOX y TPAR, como variables secundarias.
El perfil de seguridad se valoró mediante la aparición de RAM en la madre, además de otras variables del feto (complicaciones en RN y resultado del test de Apgar). Esta prueba se realiza al RN en los minutos 2 y 5 después de nacer según el consenso establecido en el hospital (aunque en la literatura especifica que los minutos más apropiados son 1 y 5). En él se examina el esfuerzo respiratorio, frecuencia cardíaca, tono muscular, reflejos y color de la piel. En el primer minuto se evalúa lo bien que ha tolerado el RN el proceso del nacimiento, mientras que la segunda medida es indicativo de lo bien que evoluciona el RN fuera del vientre materno.
Por último, la estimación de costes se realizó teniendo en cuenta únicamente los datos de PVL del programa de Gestión Económica de Farmatools-Dominion® para ambos medicamentos, sin tener en cuenta el coste asociado a la utilización posterior de oxitocina.
Se realizó un análisis estadístico descriptivo empleando medias y desviaciones estándar, para variables cuantitativas, y porcentajes y/o frecuencias, en caso de variables cualitativas. Además, se llevó a cabo un análisis bivariante entre el tipo de prostaglandina empleada y las variables de efectividad, empleando la prueba de Chi-cuadrado, el test de Fisher y ANOVA de un factor, en función de la naturaleza de la variable. Para el procesamiento estadístico se empleó el paquete SPSSv15.0®.
RESULTADOS
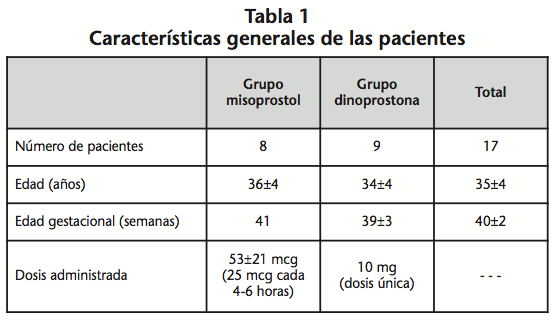
Durante el período de duración del estudio se incluyeron un total de 17 pacientes, cuyas características se recogen en la tabla 1. Nueve de las pacientes recibieron tratamiento con dinoprostona (dosis única de 10 mg), mientras que las ocho restantes recibieron misoprostol (25 mcg cada 4-6 horas hasta un máximo de 4-6 comprimidos). El 64,7% (n=11) de los partos resultaron eutócicos (TDIL 18±9 horas, TPAR 23±10 horas, NOX 41,2%), aunque el 27,3% (n=3) de estos precisaron espátulas.
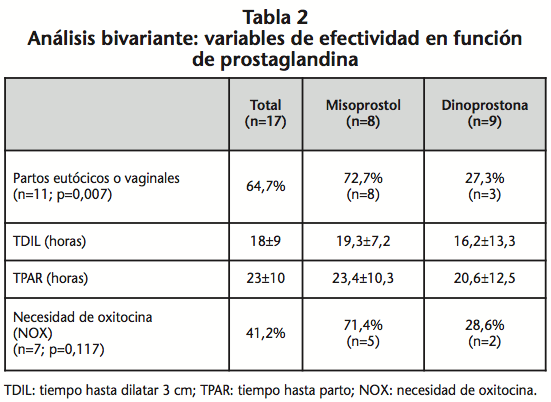
Tal y como podemos observar en la tabla 2, tras el análisis bivariante, se obtuvieron diferencias estadísticamente significativas en la variable principal de efectividad. La tasa de parto eutócico fue 72,7% con misoprostol versus 27,3% con dinoprostona (p=0,007). Sin embargo, NOX se incrementó en el grupo de pacientes tratadas con misoprostol. En cuanto a las variables secundarias de efectividad, se encontraron diferencias notables, aunque no estadísticamente significativas. Tanto TDIL como TPAR resultaron más largos para misoprostol, a pesar de tener una tasa de partos vaginales favorable.
En lo que respecta a la estimación del perfil de seguridad, únicamente se observó un solo caso de erupción y enrojecimiento cutáneo en la madre tras la segunda dosis de misoprostol. Sin embargo, fue dinoprostona la responsable de producir bradicardia fetal e hipertonía uterina en 2 casos, siendo retirada por este motivo en ambos. En la evaluación del test Apgar, realizado en los minutos 2 y 5, a diferencia de lo que indica la literatura (minutos 1 y 5), todos los RN alcanzaron puntuaciones totales ≥9 en el test de Apgar.
Finalmente, el coste se calculó conociendo el coste unitario de dinoprostona SLV y de la dosis media empleada de misoprostol (50 µg). Atendiendo a estos valores, el coste medio de misoprostol fue de 6,4±2,5€/paciente frente a 37,9€/paciente con dinoprostona.
DISCUSIÓN
Tal y como se ha expuesto en la introducción, los agentes farmacológicos más frecuentemente empleados en la IP son la oxitocina y las prostaglandinas, aunque la experiencia ha demostrado que el primero de ellos no es del todo efectivo cuando la condición cervical es desfavorable. Por ello, las prostaglandinas ofrecen una gran ventaja frente a oxitocina ya que promueven modificaciones anatómicas y funcionales del tejido conectivo cervical, produciendo un reblandecimiento y una dilatación del cérvix.
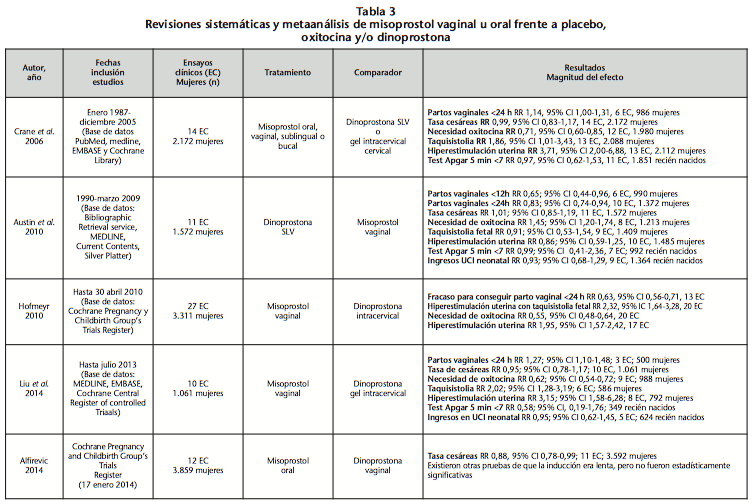
Actualmente existe evidencia suficiente para considerar misoprostol como una efectiva y segura alternativa a la utilización de dinoprostona para la maduración cervical e IP. Se han publicado numerosas revisiones sistemáticas y meta-análisis5,6,11,12,25, que incluyen EC en los que se evalúa la efectividad, seguridad y/o coste del tratamiento de misoprostol vaginal u oral frente a placebo, oxitocina y/o dinoprostona (en la tabla 3 solo se muestran los resultados que comparan las dos prostaglandinas, independientemente de la forma farmacéutica). La mayoría de variables analizadas son comunes a todas ellas: probabilidad de parto vaginal <12 horas y/o <24 horas, tasa de cesáreas, taquisistolia fetal e hiperestimulación uterina. Otras variables empleadas en algunos de estos trabajos sistemáticos son puntuación de test Apgar en el minuto 5 <7, ingresos en UCI Neonatales, tinción del meconio y necesidad de analgesia epidural. Tres de los meta-análisis concluyen que el misoprostol es más efectivo que dinoprostona en la consecución de un parto vaginal5,6,25, otro de ellos objetiva que el fracaso para lograr un parto vaginal se reduce con misoprostol12 y el último de ellos11 evalúa la tasa de cesáreas, y resultando ésta menor con misoprostol. En cuanto al resto de variables, NOX es menor en la mayoría de ellos, pero misoprostol produce más taquisistolia fetal e hiperestimulación uterina5,6,12,25. Los resultados en cuanto a tasa de partos vaginales ha sido similar, ya que tanto en los meta-análisis descritos como en nuestro estudio esta variable de efectividad resulta favorable para la administración de misoprostol. Sin embargo, en la variable NOX se han obtenido resultados contradictorios. En nuestro estudio NOX ha sido mayor para el grupo de pacientes con misoprostol; sin embargo, en los meta-análisis sucede al contrario.
A nivel nacional, hemos encontrado cuatro experiencias publicadas como abstract26-29 en un congreso que engloban a un número considerable de pacientes (42-216), dos de diseño prospectivo aleatorizado26,27 y dos estudios retrospectivos28,29. Entre las variables de efectividad también figuran TPAR, tipo de parto, tasa de cesáreas por fracaso de la inducción, NOX y test de Apgar en el RN. En ninguno de los estudios los autores encuentran diferencias estadísticamente significativas en los parámetros evaluados; en uno de ellos tan solo se observó una ligera tendencia a favor de dinoprostona de acortamiento de TPAR26; mientras que en otro, se objetiva una menor tasa de cesáreas con misoprostol 30,69% versus 45,59% con dinoprostona29. Es de destacar que uno de los grupos de trabajo evalúa la satisfacción materna, resultando mayor comodidad y satisfacción con dinoprostona27. Comparando estos resultados con nuestro estudio, únicamente mencionar que la diferencia de tasa de partos vaginales favorable a misoprostol resulta mayor en nuestro estudio (72,7% misoprostol versus 27,3% dinoprostona frente a los porcentajes mencionados anteriormente).
En cuanto a la evaluación de costes, a pesar de la diferencia de coste obtenida en nuestro estudio (37,9€ dinoprostona frente a 6,4±2,5€ misoprostol), un estudio farmacoeconómico15 publicado en 2012 concluye que el tratamiento de las gestantes a término con el cuello uterino inmaduro con una dosis única de dinoprostona SLV 10 mg es más coste-efectivo que dos dosis de misoprostol 25 µg, administradas cada 6 horas (dinoprostona 0,51€/parto natural versus 0,70€/parto natural de misoprostol). Dicho resultado es contradictorio a la revisión sistemática de Austin et al.5, quienes también argumentan que el misoprostol es más eficiente (2$ para 50 µg de misprostol y 168$ para dinoprostona SLV).
Por tanto, no se puede concluir que la utilización de dinoprostona presente ventajas frente a misoprostrol. Ambos fármacos son comparables en efectividad y seguridad, con la ventaja del coste inferior de misoprostol y las condiciones de conservación y con las desventajas en cuanto a forma de administración (intervalo cada 4-6 horas de misoprostol versus dosis única de dinoprostona en forma de SLV).
Una de las principales limitaciones del presente estudio es su reducido tamaño muestral y su naturaleza retrospectiva, por lo que sería interesante establecer un protocolo de uso de prostaglandinas en la IP para realizar futuros estudios prospectivos. Además, se trata de un estudio con un diseño aleatorizado, las pacientes fueron tratadas con una u otra prostaglandina en función de la práctica clínica y praxis del facultativo médico prescriptor.
CONCLUSIONES
Para llegar a establecer un perfil de superioridad de una prostaglandina frente a la otra, sería conveniente ampliar el período de estudio con el fin de aumentar el tamaño muestral y con ello, la potencia estadística. Además, podría ser interesante diseñar un estudio controlado y aleatorizado de forma prospectiva. En base a los datos recogidos, misoprostol obtuvo mejores resultados en las tres variables evaluadas como objetivos del estudio. Misoprostol mostró mejor perfil de efectividad, en cuanto a la tasa de parto eutócico, y de seguridad, con un coste inferior. Sin embargo, pese a que estas variables fueron favorables para misoprostol, dicha prostaglandina presentó NOX, TDIL y TPAR superiores, aunque sus valores no obtuvieron diferencias estadísticamente significativas.
Conflicto de intereses: Los autores declaran no tener conflictos de intereses.
BIBLIOGRAFÍA
- Fajardo O, Humaran I, Piloto M. Inducción del parto con oxitocina, prostaglandinas o ambas. Rev Cubana Obstet Ginecol. 2001;27(2):135-40.
- Gómez Neyra Y, Nápoles Méndez D, Caveda Gil AE, Couto Núñez D. Utilización del misoprostol como método preinductivo del trabajo de parto [artículo en línea]. MEDISAN 2008;12(3). [consulta: 26 agosto 2014]. Disponible en http://bvs.sld.cu/revistas/san/ vol12_3_08/san02308.htm.
- González-Boubeta R, Cid-González C. Maduración cervical aceleración de un proceso natural. Matronas Prof. 2007;8(1):24-9.
- Saxena P, Puri M, Bajaj M, Mishra A, Trivedi SS. A randomized clinical trial to compare the efficacy of different doses of intravaginal misoprostol with intracervical dinoprostone for cervical ripening and labor induction. Eur Rev Med Pharmacol Sci. 2011;15(7):759-63.
- Austin SC, Sanchez-Ramos L, Adair CD. Labor induction with intravaginal misoprostol compared with the dinoprostone vaginal insert: a systematic review and metaanalysis. Am J Obstet Gynecol. 2010;202(6):624.e1-9. doi: 10.1016/j.ajog.2010.03.014. Epub 2010 Apr 28.
- Liu A, Lv J, Hu Y, Lang J, Ma L, Chen W. Efficacy and safety of intravaginal misoprostol versus intracervical dinoprostone for labor induction at term: a systematic review and meta-analysis. J Obstet Gynaecol Res. 2014 Apr;40(4):897-906.
- WHO recommendations for induction of labour. World Health Organization 2011. [consultado 20 octubre 2014]. Disponible en: http://whqlibdoc.who.int/publications/2011/9789241501156_eng.pdf.
- Pino T, Sabina A, Pérez G. Misoprostol para la maduración cervical, una alternativa terapéutica en la Obstetricia moderna. Rev Cubana Obstet Ginecol. 2005;31(1).
- Chacón A. misoprostol versus oxitocina en la inducción de la labor de parto y la maduracion cervicouterina. Revista medica de Costa Rica y Centroamerica 2009; LXVI (587):53-59.
- Ayaz A, Shaukat S, Usman M, Mehmood, Ahmad I, Muhammad Luqman Ali Bah. Induction of labor: a comparative study of intravaginal misoprostol and dinoprostone. Taiwan J Obstet Gynecol. 2010;49(2):151-5.
- Alfirevic Z, Aflaifel N, Weeks A. Oral misoprostol for induction of labour. Cochrane Database of Systematic Reviews 2014, Issue 6. Art. No.: CD001338. DOI: 10.1002/14651858.CD001338.pub3.
- Hofmeyr GJ, Gülmezoglu AM, Pileggi C. Vaginal misoprostol for cervical ripening and induction of labour. Cochrane Database of Systematic Reviews 2010, Issue 10. Art. No.: CD000941. DOI: 10.1002/14651858. CD000941.pub2.
- Toppozad Anwar Hassan El-Gazaerl. Oral or vaginal misoprostol for induction of labor. International Journal of Gynecology & Obstetrics. 1997;56(2):135-9.
- Reyna-Villasmil E, Guerra-Velásquez M, Torres-Montilla M, Reyna-Villasmil N, Mejia-Montilla J, Labarca-Vincero N. Estudio comparativo del efecto del misoprostol intravaginal a dosis de 50 y 100 mcg en la maduración cervical y la inducción del parto. Invest. Clín. 2005; 46(2):179-86.
- Taher SE, Inder JW, Soltan SA, Eliahood J, Edmonds DK, Bennett PR. Dinoprostona. Prostaglandin E2 vaginal gel or tablets for the induction of labour at term: A randomised controlled trial. BJOG 2011 May; 118(6):719-25.
- Keirse MJ. Natural prostablandins for induction of labor and preinduction cervical ripening. Clin Obstet Gynecol. 2006 Sep;49(3):609-26.
- Mozurkewich EL, Chilimigras JL, Berman DR, Perni UC, Romero VC, King VJ, Keeton KL. Methods of induction of labour: a systematic review. BMC Pregnancy Childbirth. 2011 Oct 27;11:84.
- Nota informativa del Comité de Seguridad de Medicamentos de Uso Humano acerca del Prepidil® Gel [Consultado 5 noviembre 2014]. Disponible en http:// www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2000/NI_prepidil-gel_abril-2000.htm.
- Nota informativa sobre Prepidil® gel (17/12/1999) [Consultado 5 noviembre 2014]. Disponible en http://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/1999/NI_prepidil-gel_diciembre-1999.htm.
- Ficha técnica Propess®. [Consultado 4 octubre 2014]. Disponible en: http://www.aemps.gob.es/cima/pdfs/ es/ft/62088/FT_62088.pdf.
- Ficha técnica Misofar®. [Consultado 4 octubre 2014]. Disponible en http://www.aemps.gob.es/cima/pdfs/ es/ft/69682/FT_69682.pdf.
- Carrera FJ, Barrios A, Poquet JE, Conde F, García J, Hernández M. Coste-efectividad en la inducción del parto con dinoprostona o misoprostol vaginal. Atención Farmacéutica 2012;14(2):81-93.
- American College of Obstetricians and Gynecologists (ACOG). Induction of labor. Washington (DC): American College of Obstetricians and Gynecologists (ACOG); 2009 Aug. [consultado 20 octubre 2014]. Disponible en: http://www.acog.org/Patients/FAQs/ Labor-Induction.
- NICE clinical guideline 70. Induction of labor. [consultado 20 octubre 2014]. Disponible en https://www. nice.org.uk/guidance/cg70.
- Crane JM, Butler B, Young DC, Hannah ME. Misoprostol compared with prostaglandin E2 for labour induction in women at term with intact membranes and unfavourable cervix: a systematic review. BJOG. 2006 Dec; 113(12):1366-76.
- Nicolás E, El Bakkali S, Pradillo T, Pintado E, del Barrio PG. Estudio comparativo de inducción con prostaglandinas (PGS): misoprostol vs dinoprostona. XXIV Congreso Nacional de la Sección Medicina Perinatal de la Sociedad Española de Ginecología y Obstetricia. Junio 2014, Zaragoza. [consultado 20 diciembre 2014]. Disponible en: http://www.sego.es/Content/microsites/ congresos2014/perinatal2014/pdfposters/228.pdf.
- López-Pérez R, Lorente M, Martínez-Uriarte J, Jódar MA, García O. Estudio prospectivo comparando la eficacia de misoprostol 25 vía vaginal frente a dinoprostona en la inducción de parto a término con feto vivo. XXIV Congreso Nacional de la Sección Medicina Perinatal de la Sociedad Española de Ginecología y Obstetricia. Junio 2014, Zaragoza. [consultado 20 diciembre 2014]. Disponible en: http://www.sego.es/Content/ microsites/congresos2014/perinatal2014/pdfposters/183.pdf.
- Reyero- Fernández C, Serra Ripoll A, Grifoll Redó C, Inglès Puig M, Cavallé Busquets P. Inducción del parto: ¿misoprostol o dinoprostona? Hospital Universitari Sant Joan de Reus. XXIV Congreso Nacional de la Sección Medicina Perinatal de la Sociedad Española de Ginecología y Obstetricia. Junio 2014, Zaragoza. [consultado 20 diciembre 2014]. Disponible en http:// www.sego.es/Content/microsites/congresos2014/perinatal2014/pdfposters/443.pdf.
- Dosouto C, Figueras R, Armengol J, Senosiain R, Calaf J. Comparación entre misoprostol y dinoprostona para la inducción del parto a término. XXIV Congreso Nacional de la Sección Medicina Perinatal de la Sociedad Española de Ginecología y Obstetricia. Junio 2014, Zaragoza. [consultado 20 diciembre 2014]. Disponible en: http://www.sego.es/Content/microsites/congresos2014/perinatal2014/pdfposters/173.pdf.
____