Alzueta Isturiz N, Echeverría Gorriti A, Sanz Álvarez L, Garjón Parra J
Servicio de Asesoría e Información del Medicamento. Subdirección de Farmacia. Servicio Navarro de Salud (España)
Fecha de recepción: 29/11/2019 – Fecha de aceptación: 19/12/2019
Correspondencia: Natalia Alzueta Isturiz – Servicio de Asesoría e Información del Medicamento, Subdirección de Farmacia, Servicio Navarro de Salud – Plaza de la Paz, s/n – 4º – 31002 Pamplona, Navarra (España)
nalzueti@navarra.es
_____
RESUMEN
La polimedicación se relaciona con la aparición de efectos adversos y problemas relacionados con medicamentos. Presentamos el caso de una paciente pluripatológica y polimedicada en la que tras la revisión del tratamiento por el farmacéutico y sus recomendaciones, se consiguió optimizar la farmacoterapia, reduciendo los problemas relacionados con la medicación y mejorando así su calidad de vida.
Palabras clave: Problema relacionado con el medicamento, polifarmacia, pluripatología, intervención farmacéutica.
Chronic pruritus, diarrhea and polymedication: pharmacoterapeutic optimization based on pharmacist’ interventions
SUMMARY
Polypharmacy is associated with the occurrence of adverse effects and drug-related problems. We present the case of a frail and polymedicated patient. After reviewing the medication list and the pharmaceutical interventions, pharmacotherapy was optimized, reducing drug-related problems and improving her quality of life.
Key words: Drugs-related problems, polypharmacy, frailty, pharmaceutical intervention.
____
INTRODUCCIÓN
La revisión de la medicación consiste en evaluar de manera rigurosa el régimen terapéutico del paciente para aumentar los beneficios en salud y minimizar los riesgos asociados al tratamiento1. Estos riesgos aumentan al incrementar el número de medicamentos que toma un paciente y, de hecho, la polimedicación es uno de los factores más frecuentemente relacionados con la aparición de acontecimientos adversos2 y problemas relacionados con la medicación (PRM)3. La alta prevalencia de polifarmacia en los pacientes ancianos conlleva un aumento del riesgo de presentar PRM. En este sentido, el farmacéutico, mediante la revisión del tratamiento, puede ayudar a lograr un uso racional y más seguro de los medicamentos.
Se presenta el caso de una paciente en la que tras la revisión estructurada de la medicación por el farmacéutico, se consigue la desaparición de la diarrea y prurito crónicos, así como la disminución de la carga farmacológica.
DESCRIPCIÓN DEL CASO
Se presenta el caso de una mujer caucásica de 80 años, diagnosticada de hipertensión arterial, diabetes mellitus 2, dislipemia, estenosis aórtica leve, bronquitis asmática y osteoporosis, y con antecedentes de neoplasia de mama hace 11 años. En el momento de la revisión, la paciente recibía el tratamiento descrito en la tabla 1 y presentaba como problemas crónicos prurito y diarrea. El prurito estaba siendo tratado con bilastina, de 6 años de evolución, se extendía por todo el cuerpo y le provocaba nerviosismo e intranquilidad. Además, desde hacía 2 años la paciente presentaba episodios de diarrea con 3-6 deposiciones diarias de consistencia variable (desde líquido a normal), e incontinencia de urgencia, acompañados de dolor abdominal intermitente. La paciente nunca presentó rectorragias pero sí perdió aproximadamente 3 kg de peso en el último año.
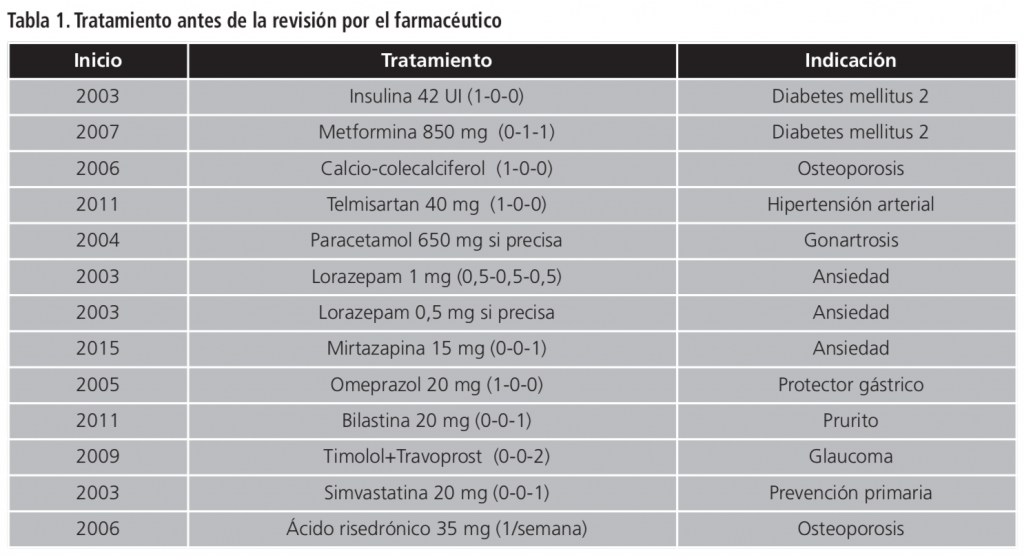
Los datos de la última analítica sanguínea disponible mostraban: glucosa 166 mg/dL; urea 42 mg/dL; creatinina 0,8 mg/dL; ClCr 70 mL/min/1,73m2; colesterol 145 mg/dL; LDL 82 mg/dL; Hba1c 7,6%; el resto de parámetros dentro de los rangos de normalidad. La tensión arterial se mantenía controlada, mostrando en el último registro valores de 130/70 mm Hg.
Con el fin de solucionar los problemas relacionados con la medicación y reducir la carga farmacológica, el médico solicita la revisión de la medicación.
DISCUSIÓN Y APORTACIÓN FARMACÉUTICA ESTRUCTURADA SEGÚN LOS PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS DEL CASO
El farmacéutico realizó una revisión exhaustiva del tratamiento para intentar optimizar la farmacoterapia y reducir los problemas de la paciente.
1er Problema: prurito
En un primer momento el prurito se asoció a un posible problema de colestasis, pero las pruebas de función hepática se encontraban dentro de la normalidad. Por tanto, se decidió revisar qué fármacos de los que recibía la paciente podrían producirlo. Se encontró que con frecuencia rara, muy rara o desconocida los fármacos que podían producir prurito eran metformina, ácido risedrónico, lorazepam, simvastatina, telmisartan, mirtazapina y bilastina.
Debido a la dificultad para establecer de manera diferencial el fármaco causante del prurito, y teniendo en cuenta que el tratamiento crónico con antihistamínicos H1 no está recomendado4, se propuso como un primer paso la retirada del tratamiento con bilastina e iniciarlo sólo en caso de que la paciente presentara brotes agudos de prurito.
La evolución tras la deprescripción de bilastina fue favorable y 18 meses después de la retirada la paciente se mantiene asintomática.
2º Problema: diarrea
Inicialmente se sospechó que la causa de la diarrea fuera una posible intolerancia a la lactosa. Como recomendación dietética se indicó una dieta libre de lactosa que la paciente no llevó a cabo. Tampoco se modificó el tratamiento farmacológico para excluir este excipiente presente en algunos de los fármacos que recibía (telmisartan, mirtazapina y lorazepam).
Se revisó frecuencia de aparición de diarrea secundaria a los fármacos y se observó que lorazepam y metformina eran los que más frecuentemente podían producirla, seguidos de mirtazapina y omeprazol (frecuente), telmisartan y bilastina (poco frecuente) y raramente podía ser producida por simvastatina y calcio + vitamina D.
Puesto que también en este caso era difícil establecer un único fármaco causante de la diarrea, se decidió comenzar a abordar el problema con las siguientes recomendaciones:
• Administrar la metformina durante o después de las comidas.
• Disminuir progresivamente la dosis de lorazepam, ya que en pacientes mayores constituye un criterio BEERS de medicación inapropiada4 por el potencial para aumentar el riesgo de deterioro cognitivo, delirio, caídas y fracturas. La recomendación fue reducir un 15-20% la dosis cada 1-2 semanas.
• Suspender omeprazol por ser un posible causante de la diarrea y porque, en este caso, no existía indicación para su uso. Tras su retirada, la paciente no presentó molestias gástricas.
• Sustituir telmisartan por amlodipino, ya que el uso de telmisartan se ha asociado con casos de enteropatía sprue-like5. La enteropatía asociada a telmisartan es una reacción adversa que produce como síntomas más frecuentes diarrea, pérdida de peso y dolor abdominal. Trascurridos 18 meses de la retirada de telmisartan, la paciente se mantiene asintomática y con la tensión arterial bien controlada con amlodipino. Al tratarse de una sospecha de reacción adversa se notificó al Centro de Farmacovigilancia de Navarra.
3er Problema: polimedicación
Las recomendaciones fueron las siguientes:
• Suspender el tratamiento con ácido risedrónico, ya que la paciente llevaba 11 años en tratamiento y debería haber sido reevaluada tras 5 años. Además, el estudio FLEX demostró que no hubo diferencias en cuanto a fracturas vertebrales, no vertebrales, de cadera o antebrazo en quienes se trataron durante 10 años frente a quienes se trataron durante 5 años6.
• Monitorizar el tratamiento con calcio y vitamina D y, si los niveles se mantenían en rango, suspender dicho tratamiento. La evidencia clínica disponible actualmente no muestra un efecto protector de los suplementos de calcio y vitamina D para la fractura de cadera en pacientes ancianos no institucionalizados7.
• Suspender la simvastatina ya que estaba pautada como prevención primaria de eventos cardiovasculares y no se ha demostrado que en ancianos diabéticos disminuya la aparición de estos eventos8. Tras un año de la suspensión, los niveles de colesterol y LDL fueron 162 mg/dL y 106 mg/dL, respectivamente.
• Suspender el paracetamol por falta de adherencia al tratamiento, ya que según el registro de las dispensaciones en oficina de farmacia no había recogido el tratamiento en los dos últimos años.
No se encontraron interacciones relevantes. Tras la revisión pasó de tomar 12 medicamentos diarios a 8 (Tabla 2).
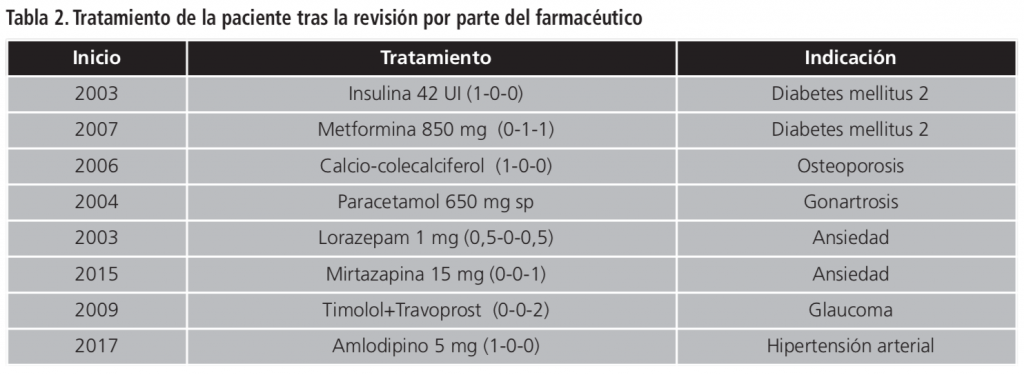
En resumen, el caso presentado es un ejemplo de trabajo multidisciplinar en el que tras la intervención del farmacéutico, mediante la revisión del tratamiento se consiguió optimizar la farmacoterapia. Además, esta deprescripción supuso la desaparición tanto de la diarrea crónica como del prurito crónico, consiguiendo una mejora en la calidad de vida de la paciente.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1. Medication Therapy Management Task Force, American Society of Consultant Pharmacist. Guidelines for medication Therapy Management Services long-term care facilities. Consult Pharm. 2007;22:335-336.
2. Gutiérrez-Valencia M, Aldaz Herce P, Lacalle-Fabo E, Contreras Escámez B, Cedeno-Veloz B, Martinez-Velilla N. Prevalencia de polifarmacia y factores asociados en adultos mayores en España: datos de la Encuesta Nacional de Salud 2017. Med Clin (Barc). 2019;153:141-150.
3. Grupo de investigación en atención farmacéutica. Tercer consenso de Granada sobre Problemas Relacionados con Medicamentos (PRM) y Resultados Negativos asociados a la Medicación (RNM). Ars Pharm. 2007;48:5-17.
4. American Geriatrics Society 2015 Beers Criteria Update Expert Panel. American Geriatrics Society 2015 Updated Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. J Am Geriatr Soc. 2015; 63:2227-2246. doi: 10.1111/jgs.13702. Epub 2015 Oct 8.
5. Mandavdhare HS, Sharma V, Prasad KK, Kuma A, Rathi M, Rana SS. Telmisartan-induced sprue-like enteropathy: a case report and a review of patients using non-olmesartan angiotensin receptor blockers. Intest Res. 2017;15:419-21.
6. Black DM, Schwartz AV, Ensrud KE, Cauley JA, Levis S, Quandt SA, et al. Effects of continuing or stopping alendronate after 5 years of treatment: the Fracture Intervention Trial Long-term Extension (FLEX): a randomized trial. JAMA. 2006;296:2927-2938.
7. Zhao JG, Zeng XT Wang J, Liu L. Association Between Calcium or Vitamin D Supplementation and Fracture Incidence in Community-Dwelling Older Adults: A Systematic Review and Meta-analysis. JAMA. 2017;318:2466-2482.
8. Shepherd J, Blauw GJ, Murphy MB, Bollen EL, Buckley BM, Cobbe SM, et al. Pravastatin in elderly individuals at risk of vascular disease (PROSPER): a randomized controlled trial. Lancet. 2002;360:1623-30.
____
