Fecha de recepción: 14/07/2017 – Fecha de aceptación: 21/11/2017
Del-Aguila-Arcentales S1, Cáceres-Manrique L2, Álvarez-Risco A1, Díaz-Risco S3
1 Facultad de Ciencias Administrativas y Recursos Humanos. Universidad de San Martín de Porres. Lima (Perú)
2 Facultad de Farmacia y Bioquímica. Universidad Privada Norbert Wiener. Lima (Perú)
3 Centro de Fertilidad de Cajamarca. Cajamarca (Perú)
____
Correspondencia:
Aldo Álvarez-Risco
Avda. Las Calandrias, 151
Santa Anita, Lima (Perú)
Correo electrónico: aalvarezr@usmp.pe
____
Sr. Director:
Actualmente, el problema de la resistencia a los antimicrobianos (ATM) es un problema de salud pública a nivel mundial1 siendo fundamental tener una estrategia para asegurar que la prescripción sea tomando en cuenta todos los elementos de juicio para una prescripción efectiva; además, según la estrategia mundial de la Organización Mundial de la Salud (OMS)2, el uso apropiado de los ATM se define como el uso eficaz en relación con el costo de los antimicrobianos con el cual se obtiene el máximo efecto clínico-terapéutico y simultáneamente se minimiza la toxicidad del medicamento y el desarrollo de resistencia microbiana. La frecuente prescripción inadecuada y expendio de ATM sin receta médica conducen al desarrollo de cepas microbianas, resistentes en el ambiente hospitalario y en la comunidad respectiva respectivamente; asimismo, la selección inadecuada de los ATM afecta las finanzas de los hospitales y conduce a un mal uso de los escasos recursos económicos disponibles3. La OMS, a través del Plan de acción sobre la resistencia a los antimicrobianos4, respalda a nivel hospitalario la elaboración y aplicación de normas para restringir el uso de los ATM y establecer una evaluación de la situación sobre la resistencia bacteriana a los ATM, por ser los datos locales la base para elaborar normas sustentadas en información clínica y microbiológica. En el sistema de salud de Perú, la Norma Técnica de Salud establece la organización y funcionamiento de los comités farmacoterapéuticos5, indicando que el Comité Farmacoterapéutico, entre varias funciones, promueve las buenas prácticas para la prescripción de los medicamentos y recomienda estrategias de prevención y control para mejorar el uso de medicamentos, priorizando los grupos farmacoterapéuticos de mayor riesgo como los antimicrobianos. La Norma Técnica de Prevención y Control de Infecciones Intrahospitalarias indica que es el Comité de Infecciones Intrahospitalarias quien tiene la responsabilidad respecto al manejo y uso racional de los antimicrobianos, así como evitar o retardar la aparición de cepas resistentes a los antimicrobianos entre los gérmenes existentes en el hospital, disminuir las reacciones adversas a los antimicrobianos y disminuir los costos hospitalarios, lo mismo que en el paciente6. La última versión del PNUME en el año 2015 contempla consideraciones especiales de uso para aquellos medicamentos que requieren un manejo especializado como una medida para evitar la aparición o incremento de la resistencia bacteriana, fúngica y vírica por lo cual considera el uso de 13 medicamentos antimicrobianos con consideraciones especiales de uso, los cuales deben tener para su uso la autorización del Comité de Control de Infecciones Intrahospitalarias o en su defecto por el Comité Farmacoterapéutico.
En este estudio se da a conocer el consumo de ATM con consideraciones especiales de uso con autorización del Comité de Infecciones Intrahospitalarias o por el Comité Farmacoterapéutico según el PNUME en los establecimientos del Ministerio de Salud a nivel nacional durante el periodo enero 2014 – diciembre 2015. La información para evaluar se hace a partir de lo reportado hacia la Autoridad Nacional de Medicamentos desde los establecimientos de salud de los niveles de atención I-1, I-2, I-3, I-4, II-1, II-2, II-E, III-1, III-2 y III-E. Los 13 medicamentos antimicrobianos con consideraciones especiales de uso, junto con el consumo y valoración económica (porcentual) de antimicrobianos con consideraciones especiales de uso, para los años 2014 y 2015 se muestran en la tabla 1.
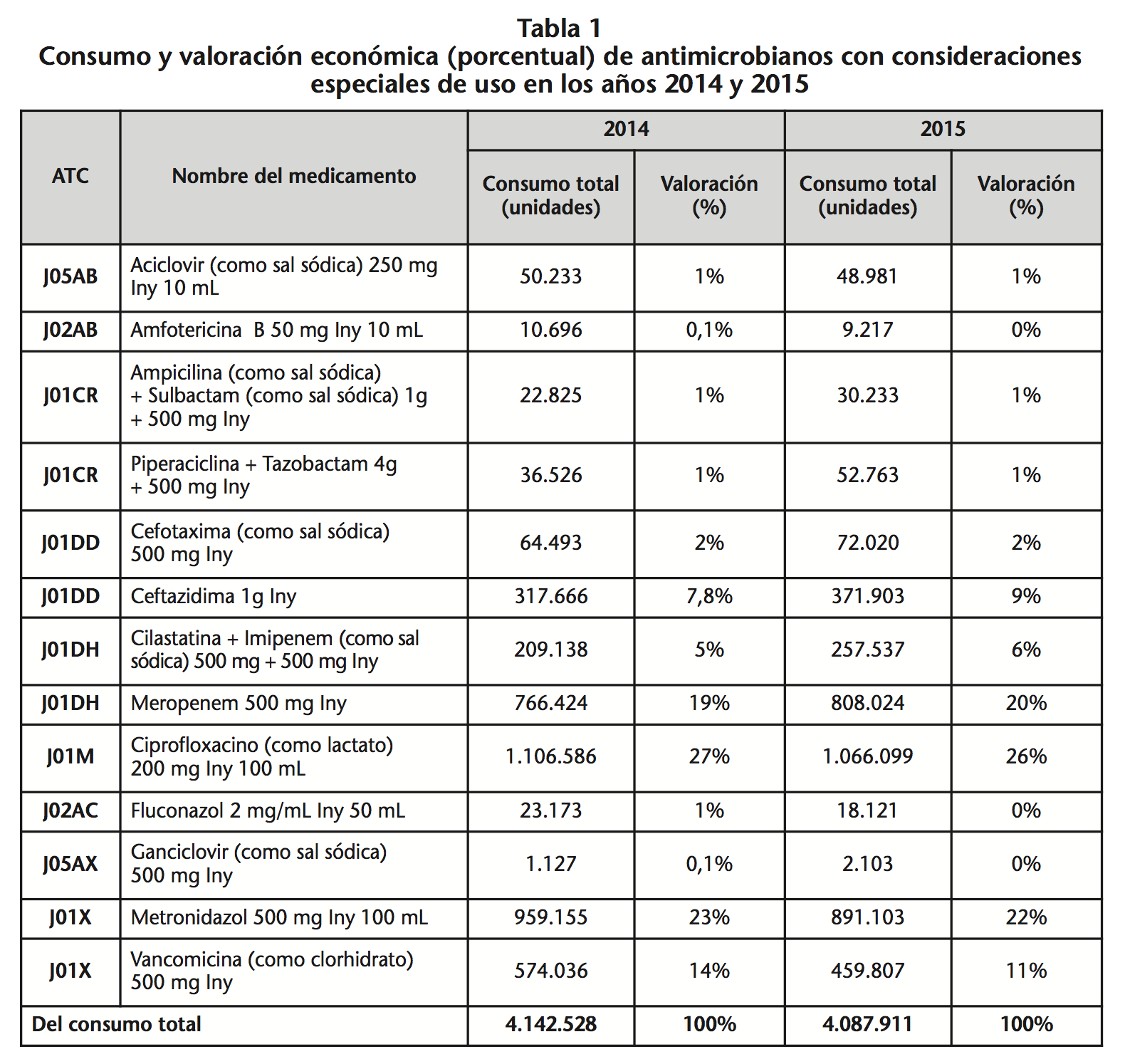
Hubo un aumento en el consumo de Ganciclovir (86,6%), Piperacilina + Tazobactam (44,45%), Ampicilina + Sulbactam (32,46%) y Cilastatina + Imipenem (23,14%) y una disminución en el consumo de Fluconazol (21,8%), Vancomicina (19,9%) y Amfotericina B (13,83%).
Los medicamentos de mayor consumo en los establecimientos de salud, según nivel, fueron:
Nivel 1: Ciprofloxacino y Metronidazol.
Nivel 2: Ciprofloxacino, Metronidazol, Vancomicina y
Meropenem.
Nivel 3: Meropenem y Vancomicina.
Del año 2014 al 2015 hubo un aumento en el gasto debido a Ganciclovir (87,55%), Piperacilina + Tazobactam (28,42%) y Ampicilina (17,52%) y una reducción en el gasto debido a Vancomicina (15,13%), Aciclovir (16,65%) y Fluconazol (25,05%).
El elevado uso de Ciprofloxacino a pesar de los requisitos de evaluación previos a su uso obliga a realizar una evaluación del cumplimiento de la normativa señalada. Estudios previos señalan la problemática de la resistencia a Ciprofloxacino, como el caso de Fasugba y colaboradores quienes señalan que existe una mayor resistencia a Ciprofloxacino en infecciones del tracto urinario en países en vías de desarrollo, siendo el rango a nivel comunitario del 27% de resistencia versus el 38% en ámbito hospitalario7; asimismo, la OMS reporta que existe por lo menos un 50% de resistencia a las fluorquinolonas (Ciprofloxacino, Ofloxacino o Norfloxacino)8.
El consumo de antimicrobianos no ha tenido una gran variación a partir de la exigencia de restricciones en el uso de los ATM mencionados. Se debe seguir trabajando en la implementación y funcionamiento de los Comités Farmacoterapéuticos y los Comités de Infecciones Intrahospitalarias en cada establecimiento por lo cual se requiere desarrollar un plan coordinado multidisciplinario en cada establecimiento para lograr el funcionamiento exitoso de estos comités, establecimiento metas en el corto plazo, lo cual promueva nuevos patrones de prescripción y el uso efectivo y seguro de antimicrobianos.
Conflicto de interés: Los autores declaran no tener ningún conflicto de interés.
Bibliografía
1. Laxminarayan R, Duse A, Wattal C, et al. Antibiotic resistance-the need for global solutions. Lancet Infect Dis. 2013;13:1057-98.
2. OMS. Estrategia sobre medicamentos de la OMS: 2000-2003 – Perspectivas políticas de la OMS sobre medicamentos, No. 01, diciembre de 2000. [consultado 17 Nov 2017]. Disponible en: http://apps. who.int/medicinedocs/es/d/Jh2979s/.
3. Barriere SL. Clinical, economic and societal impact of antibiotic resistance. Expert opinion on pharmacotherapy. 2015;16(2):151-153.
4. OMS. Plan de acción sobre la resistencia a los antimicrobianos. 2015. [consultado 17 Nov 2017]. Disponible en: http://www.paho.org/hq/index.php? option=com_docman&task=doc_download&gid=31278&Itemid=270&lang=es.
5. Ministerio de Salud del Perú. Resolución Ministerial N° 829-2010/MINSA. [consultado 17 Nov 2017]. Disponible en: http://www.diresacusco.gob.pe/ salud_individual/demid/comite%20farmaco/Normatividad/RM_829_2010_NTS_Comites_Farmacoterapeuticos[1].pdf.
6. Ministerio de Salud del Perú. Resolución Ministerial, N° 753-2004/MINSA. Norma Técnica de prevención y control de infecciones hospitalarias. [consultado 17 Nov 2017]. Disponible en: ttp://www.minsa. gob.pe/dgsp/observatorio/documentos/infecciones/RM753-2004.pdf.
7. Fasugba O, Gardner A, Mitchell BG, Mnatzaganian G. Ciprofloxacin resistance in community and hospital-acquiered Escherichia coli urinary tract infections: a systematic review and metaanalysis of observational studies. BMC Infect Dis. 2015 Nov 25;15:545.
8. World Health Organisation. Antimicrobial resistance: global report on surveillance. 2014. [consultado 17 Nov 2017]. Disponible en: http://www. who.int/drugresistance/documents/surveillancereport/en/.
____
Descargar artículo en PDF: Consumo de antimicrobianos con consideraciones especiales de uso en los establecimientos de salud del Perú
