Liñana Granell C, Montañés Pauls B, García Martínez T, Ibáñez Benages E
Hospital General Universitario de Castellón. Castellón de la Plana (España)
____
Rev. OFIL 2016, 26;3:171-174
Fecha de recepción: 30/10/2015 – Fecha de aceptación: 29/11/2015
____
Resumen
Los trastornos del hígado y sistema biliar son complicaciones frecuentes en los pacientes que reciben nutrición parenteral (NP) a largo plazo. La elevación de la gamma-GT, la fosfatasa alcalina y la bilirrubina son los marcadores más específicos de la hepatopatía asociada a la NP. Las estrategias para el tratamiento de las complicaciones hepáticas debidas a nutrición parenteral son: ajustar el aporte calórico de la NP (glúcidos y lípidos), empleo de la NP cíclica y uso precoz de la nutrición enteral. En el marco de nuestra actividad diaria referente a la prescripción y preparación de la NP, se observó que había un grupo de pacientes con NP prolongadas cuyos perfiles hepáticos, dentro de la normalidad en su inicio, empeoraban a lo largo del periodo de nutrición artificial. El farmacéutico clínico responsable de la nutrición realizó una serie de recomendaciones para revertir dicho fallo en la función hepática. En esta serie de 8 casos se observa cómo, en el momento en que se inicia la nutrición ciclada, la hepatopatía asociada a NP empieza a revertir significativamente. Esto queda demostrado comparando los parámetros analíticos hepáticos previos y posteriores a la ciclación.
Palabras clave: Nutrición parenteral, enfermedad hepática, infusión cíclica.
____
Correspondencia:
Carla Liñana Granell
C/Méndez Núñez, 1 – 5º C
12002 Castellón de la Plana
Correo electrónico: carlalinana@gmail.com
____
Introducción
La administración de nutrientes por vía parenteral, al no ser una vía fisiológica para la alimentación, hace que existan mayor número de complicaciones asociadas (hiper- e hipo- glucemia, hipertrigliceridemia, alteraciones hidroelectrolíticas, alteraciones del metabolismo ácido-base, complicaciones hepáticas y/o complicaciones óseas), por lo que se precisa un estrecho seguimiento de los pacientes. Los trastornos del hígado y sistema biliar son las complicaciones más frecuentes en los pacientes que reciben nutrición parenteral (NP). Estas complicaciones pueden ser potencialmente fatales y constituyen un especial motivo de preocupación en los pacientes que precisan un apoyo nutricional a largo plazo. Generalmente se manifiesta cuando el paciente lleva más de dos semanas con NP y su origen es multifactorial. La elevación de la gamma-GT (GGT), la fosfatasa alcalina (FA) y la bilirrubina (BB) son los marcadores más específicos y los que se elevan en primer lugar, haciéndolo posteriormente las enzimas hepáticas y los ácidos biliares1.
Las estrategias para el tratamiento de las complicaciones hepáticas debidas a nutrición parenteral son: modificar la NP (disminuir el aporte de glucosa, teniendo en cuenta que el límite de metabolización de la glucosa intravenosa en adultos es de 7g/kg/día; limitar el aporte de lípidos a <1 g/ kg/día y la infusión cíclica de la NP), tratar el sobrecrecimiento bacteriano con antibióticos y procinéticos, y el tratamiento farmacológico2. Como estrategia para el tratamiento de complicaciones hepáticas, el uso precoz de nutrición enteral, además de las mencionadas.
La infusión cíclica de la NP se refiere a la infusión de una fórmula de NP durante un periodo inferior a 24 horas, consiguiendo así que el paciente pueda permanecer un periodo de tiempo sin estar conectado a la bomba. Se ha demostrado que la NP cíclica disminuye los niveles séricos de enzimas hepáticas y las concentraciones de bilirrubina conjugada en comparación con la infusión continua de NP3.
Material y métodos
La práctica clínica diaria del farmacéutico de la Unidad de Nutrición Clínica de nuestro Servicio de Farmacia se basa en la prescripción/preparación individualizada de la NP. El farmacéutico responsable del área pasa visita diariamente a los pacientes hospitalizados que llevan NP. Se valora la indicación de la NP solicitada por el facultativo y, en base a ello, se realiza un cálculo de los requerimientos adaptados a la situación clínica de cada paciente. En el marco de esta actividad diaria se observó que había un grupo de pacientes con NP prolongadas cuyos perfiles hepáticos, dentro de la normalidad en su inicio, empeoraban a lo largo del periodo de nutrición artificial.
Se realizó un estudio retrospectivo, de enero de 2014 a diciembre de 2014, en el que se presentan una serie de 8 casos clínicos a los que se les administró NP durante un periodo prolongado (más de dos semanas) y en los que se observó un aumento de los parámetros analíticos que indican afectación hepática. El porcentaje de pacientes que desarrolló hepatopatía debida a NP prolongada con respecto al total de NP fue un 0,4%. Existe mayor posibilidad de alteración hepática en el paciente séptico o desnutrido. Siete de estos pacientes eran pacientes críticos de la Unidad de Cuidados Intensivos, y solamente uno fue un paciente quirúrgico. El 75% eran hombres y la edad media fue de 52,7±14,6 años. Todos estos casos partían de una función hepática normal y fueron empeorando a medida que el tratamiento con NP se prolongaba en el tiempo, por lo que se consideró “hepatopatía asociada a la NP”. En ninguno de los ocho casos la disfunción hepática dio lugar a la suspensión de la NP.
Siguiendo las recomendaciones para el manejo de las complicaciones hepáticas causadas por la NP prolongada, en primer lugar se redujo el aporte de hidratos de carbono en la NP. Posteriormente, se ajustó el aporte lipídico a <1 mg/kg/día a todos ellos, se tuvo en cuenta si el paciente llevaba pautada medicación disuelta en glucosa al 5% o en algún vehículo lipídico (propofol) para el cálculo de los aportes de ambos. Si tras estas actuaciones no mejoró el perfil hepático del paciente, se propuso al facultativo responsable ciclar la nutrición. Se cicló de forma ascendente, administrando la nutrición durante 20 horas al día, posteriormente durante 18, 16 y hasta 12 horas. Se constató que durante el periodo de descanso no se administró ningún suero con glucosa o solución calórica. Se recopilaron datos analíticos desde 5 días antes a la nutrición cíclica hasta analíticas del día en que finalizó el periodo de ciclado. Se analizaron las variaciones en los valores de BB, GGT y FA.
Resultados
En la tabla 1 se resume la duración total de la NP de cada uno de los pacientes y los días en los que llevó nutrición parenteral cíclica (NPc). Se exponen los parámetros analíticos predictores de afectación hepática 5 días antes de ciclar la NP, el día en que se inicia la NPc y el dia que finalizó la nutrición. Y se resumen las reducciones medias de los 8 pacientes de los marcadores analíticos de hepatopatía una vez se ha empezado a administrar la NPc.
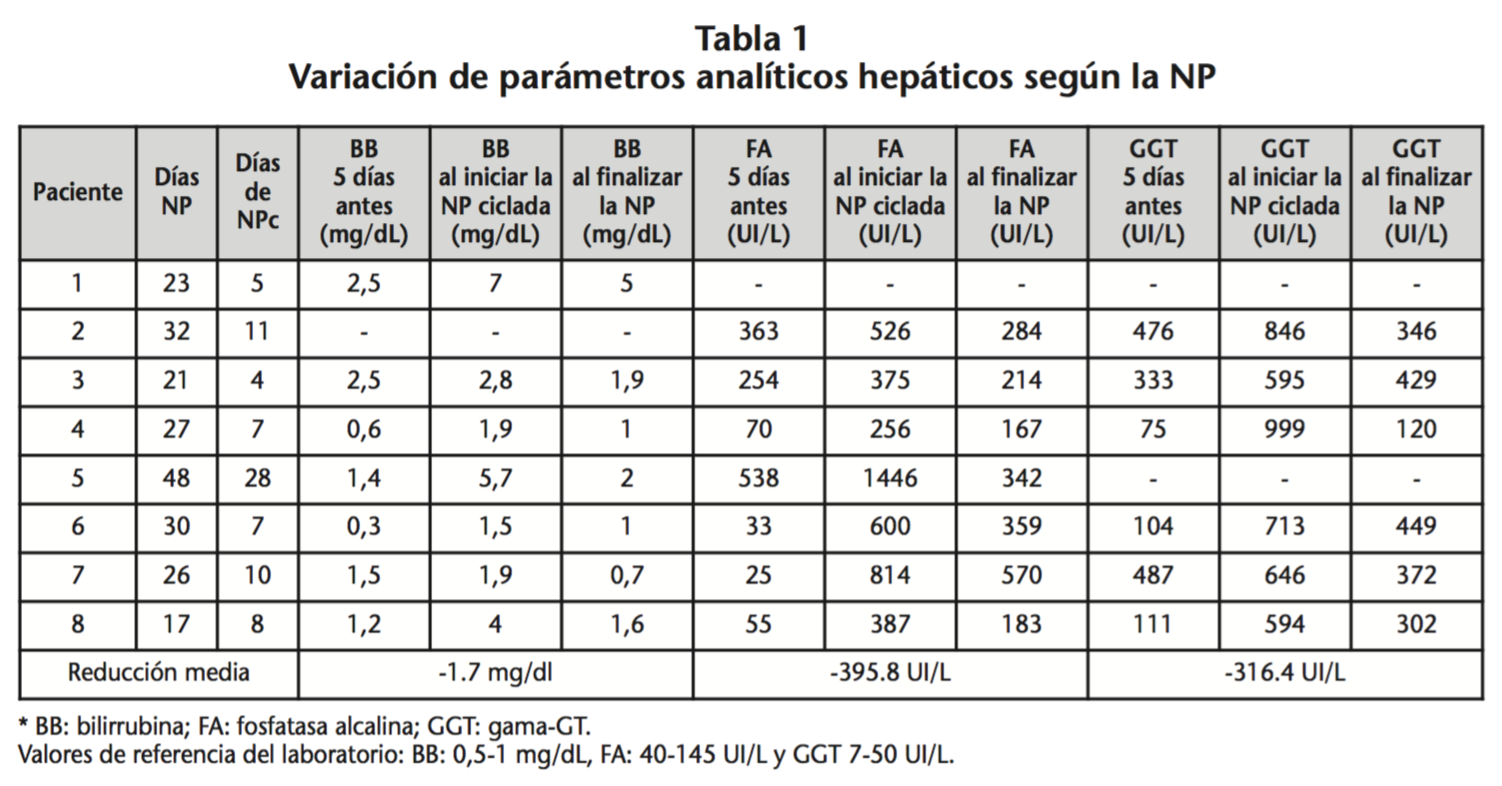
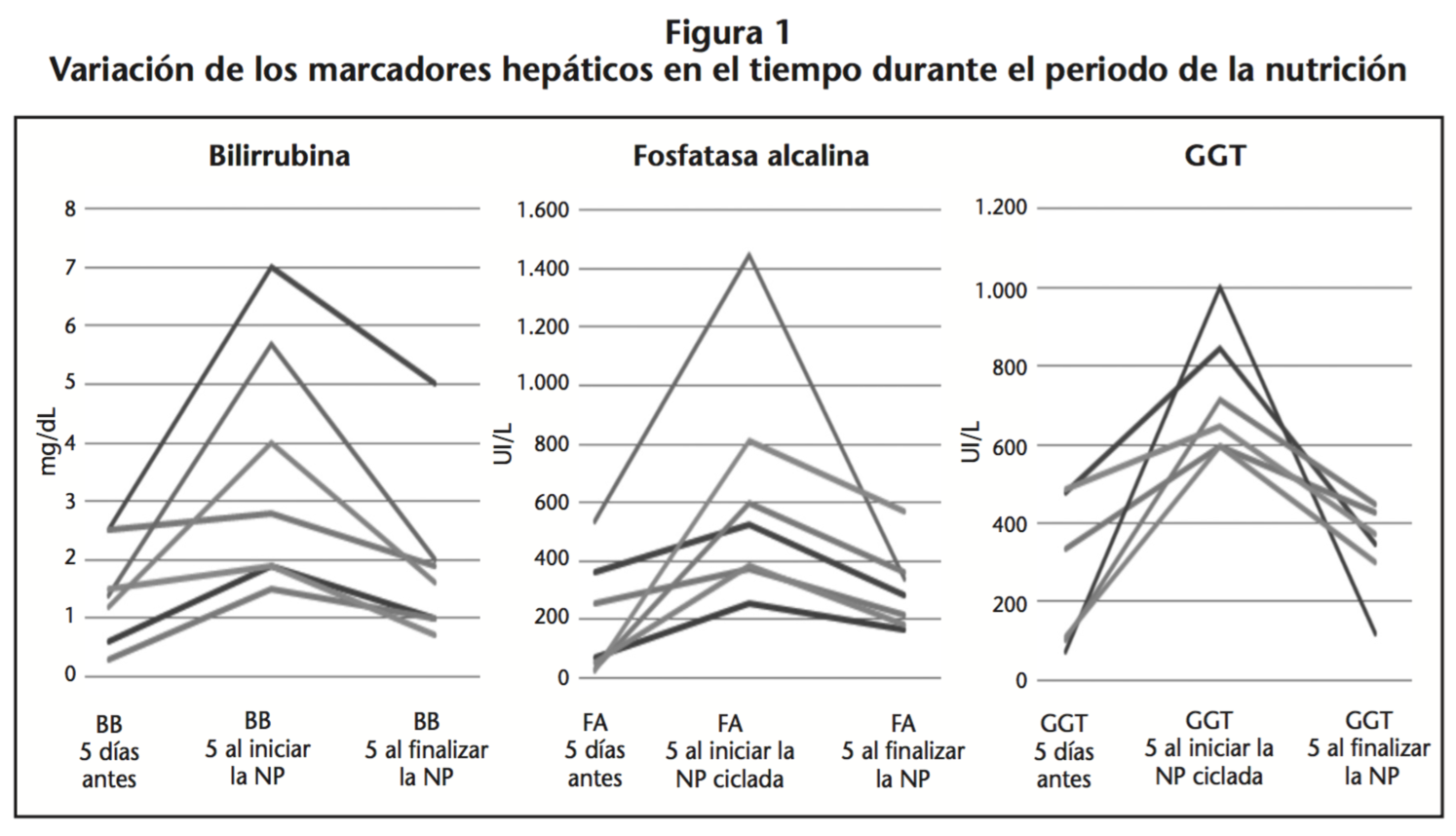
Se registraron las analíticas de los pacientes al inicio de la NP de perfil hepático normal y, a medida que avanzó la NP su función hepática se fue deteriorando. En el momento en que se inicia la nutrición ciclada y se da unas horas de “descanso” a la metabolización de nutrientes por parte del hígado, la nutrición se asemeja más a una situación “fisiológica” y la hepatopatía asociada a NP empieza a revertir significativamente. Al iniciar la ciclación se observó una rápida recuperación de los perfiles hepáticos de los pacientes.
La figura 1 representa la variación de los marcadores hepáticos en el tiempo durante el periodo de la nutrición.
Discusión
El daño hepático es una complicación común en la NP prolongada. Aaron R. Jensen y colaboladores4, ya confirmaron la importancia y la eficacia de la NPc en la enfermedad hepática. Otros autores5 concluyen que el aporte intermitente de nutrientes permite un uso más eficiente de los mismos y, además, disminuye la carga metabólica del hígado. Este aporte intermitente reproduce una situación más fisiológica de nutrición y puede ayudar a prevenir lesiones hepáticas. Los valores analíticos indicativos de que debemos de actuar para prevenir la disfunción hepática en caso de NP prolongadas son: FA y GGT >1,5 veces los valores normales y BB >1,2 mg/dL.
En la serie de casos presentada, los datos analíticos nos muestran que el uso de NPc puede ayudar a prevenir daño hepatocelulcar y su progresión. Se observa como el daño hepático puede revertir, siempre que no se haya llegado a una situación irreversible. En la serie de casos observamos como los pacientes 4 y 6 no presentan valores de BB >1,2 mg/dL cinco días antes de la ciclación; y los pacientes 4, 6, 7 y 8 no presentan una FA elevada. Aun así la rápida evolución de los valores analíticos en cinco días y la situación clínica complicada de dichos pacientes nos llevó a la decisión de iniciar la NPc. En pacientes con una hepatopatía previa a la nutrición no es útil la medida de la ciclación. En los ocho casos analizados de nuestro estudio se observa una mejora en el perfil hepático al iniciar con la nutrición ciclada.
Un posible efecto adverso de la NPc es el riesgo de hipoglucemia en el momento en el que se para la infusión de nutrientes. Este riesgo es más elevado cuando el paciente es diabético y/o requiere elevadas dosis de insulina durante la administración de NP. Por ello, antes de recomendar la nutrición ciclada se deben tener en cuenta las glucemias previas del paciente y si ha requerido dosis de insulina. En nuestra serie de casos, ninguno de nuestros pacientes sufrió un episodio de hipoglucemia, ya antes de iniciar la NPc se analizó el perfil glucémico de los mismos y, además, en nuestro protocolo de ciclación se recomienda realizar glucemias extras durante el periodo de descanso de la NP.
Está contraindicado el empleo de NPc en enfermos hemodinámicamente inestables, pacientes con insuficiencia cardiaca, aclaramiento de creatinina <50 ml/min, pacientes oligúricos y pacientes diabéticos insulino-dependientes.
El seguimiento de la nutrición por parte del farmacéutico en esta serie de casos es una pieza clave para asegurar el cumplimiento y garantizar el éxito en el proceso. En el momento en que se inicia una nutrición, es necesario realizar una analítica completa (que contenga perfil hepático) para descartar que el daño hepático sea previo a la NP. Se recomienda realizar un seguimiento semanal en el paciente ingresado y cada 1-6 meses en el paciente con NP domiciliaria. Si se observa un incremento de los parámetros hepáticos se iniciará la individualización nutricional con disminución de los hidratos de carbono y los lípidos. Existen nuevas emulsiones lipídicas para la elaboración de NP (lípidos estructurados, w-3) que pueden ser de interesante aplicación en estos casos de modificación de los aportes de la NP. Si la situación clínica no se estabiliza, plantearemos al facultativo responsable la ciclación de la nutrición, siempre teniendo en cuenta la situación glucémica del paciente y la medicación concomitante. En el momento en que se decide ciclar la nutrición, el farmacéutico debe llevar el control del correcto cumplimiento de la escala de ciclación “ascendente”, informar al personal de enfermería de cuál es el horario de “descanso” de la NP y de que no deben administrar ningún suero calórico durante el mismo.
Conflicto de intereses: Los autores declaran no tener conflictos de intereses.
Bibliografía
1. Sonsoles García Rodicio, Luis Antonio Pedraza Cezón. Módulo 6: Complicaciones de la nutrición artificial. Curso de Nutrición clínica SEFH (2013).
2. Vanessa J. Kumpf, Jane Gervasio. Unidad 2: Fundamentos clínicos del apoyo nutricional. Tema 17: Complicaciones de la nutrición parenteral. Curso SENPE (2012).
3. Stout SM, Cober MP. Metabolic Effects of Cyclic Parenteral Nutrition Infusion in Adults and Children. Nutr Clin Pract [June 2010 vol. 25 no. 3: 277-281].
4. Jensen AR, Goldin AB, Koopmeiners JS, Stevens J, Waldhausen JH, Kim SS. The association of cyclic parenteral nutrition and decreased incidence of cholestatic liver disease in patients with gastroschisis. Journal of Pediatric Surgery [January 2009 vol 44. issue 1: 183-189].
5. Hwang TL, Lue MC, Chen LL. Early use of cyclic TPN prevents further deterioration of liver functions for the TPN patients with impaired liver function. Hepato-gastroenterology [2000, 47(35):1347-1350].
____
Descargar artículo en PDF: Uso de la nutrición parenteral total cíclica en pacientes con deterioro de la función hepática
